شنبه, ۸ اردیبهشت, ۱۴۰۳ / 27 April, 2024
مجله ویستا
سرطان گردن رحم
گردن رحم قسمت باریک پائین رحم میباشد. رحم، اندامی توخالی و گلابی شکل است که در قسمت پائین شکم زنان، بین مثانه و راست روده واقع شده است.
گردن رحم، کانالی را تشکیل میدهد که به مبهل باز میشود که آن نیز به خارج از بدن ادامه مییابد.
اختلالات پیشسرطانی و سرطان گردن رحم
گاهی اوقات سلولهای واقعی بر لایه سطحی گردن رحم غیرعادی بهنظر میرسند اما سرطانی نیستند. محققین دریافتهاند که گاهی اوقات سلولهای سطحی گردن رحم دچار تغییراتی میشوند که اگرچه سرطان نیستند، میتوانند به آهستگی و در طول چند سال به سرطان تبدیل شوند. به این تغییرات، اختلالات پیشسرطانی گفته میشود.
سالیان سال پزشکان عبارات مختلفی را برای نامگذاری این تغییرات غیرعادی در سلولهای سطحی گردن رحم بهکار بردهاند. عبارتی که در حال حاضر استفاده میشود. یا ضایعات محدود به لایههای سطحی سنگفرشی میباشد. بدان معنی است که سلولهای غیرعادی تنها در لایه سطحی سلولها وجود دارند. اینگونه تغییرات در سلولهای سنگفرشی میتواند به دو دسته تقسیم شود.
- ضایعات با درجه پائین (خفیف)
به تغییراتی ابتدائی در اندازه، شکل و تعداد سلولهائی که لایه سطحی گردن رحم را تشکیل میدهند نسبت داده میشود.
برخی ضایعات خفیف خودبهخود رفع میشوند گرچه ممکن است این ضایعات در طول زمان، بزرگتر و یا غیرعادی شده و یک ضایعه یا درجه بالا (شدید) را ایجاد کنند.
اینگونه تغییرات ابتدائی گردن رحم اغلب در زنان بین ۲۵ تا ۳۵ سال رخ میدهد اما میتواند در گروههای سنی دیگر هم اتفاق بیفتد.
- ضایعات با درجه بالا (شدید)
یعنی این که تعداد زیادی سلولهای پیشسرطانی وجود دارد که بسیار متفاوت از سلولهای عادی بهنظر میرسند. همچون ضایعات درجه پائین، این تغییرات پیشسرطانی، تنه لایههای سطحی گردن رحم را درگیر میکنند. این سلولها برای ماههای بسیار و شاید سالها سرطانی نمیشوند.
این ضایعات معمولاً زنان بین ۳۰ تا ۴۰ سال را گرفتار میکنند اما میتوان در گروههای سنی دیگر هم اتفاق بیفتد. اگر سلولهای غیرعادی به لایههای عمیقتر گردن رحم یا سایر بافتها یا ارگانها گسترش یابد، آنگاه این بیماری، سرطان گردن رحم، یا سرطان گردنی مهاجم نامیده میشود. چنین چیزی بیشتر در زنان بالای ۱۰ سال رخ میدهد.
- تشخیص بهموقع
اگر همهٔ زنان بهطور منظم معاینات لگنی و آزمایش پاپاسمیر را انجام دهند، بیشتر ضایعات پیش سرطانی پیش از آنکه تبدیل به سرطان شوند قابل شناسائی و معالجه خواهند بود. بدین نحو میتوان از بروز بیشتر سرطانهای مهاجم جلوگیری کرد زیرا هر سرطان مهاجمی اگر در مراحل اولیه تشخیص داده شود قابل درمان خواهد بود. پزشک در معاینهٔ لگنی، رحم، مهبل، تخمدانها، لولههای فالوپ، مثانه و راست روده را مورد بررسی قرار میدهد. پزشک این اندامها را برای کشف هرگونه غیرعادی بودن شکل یا اندازه معاینه میکند. اسپکولوم (Speculum) وسیله ایست که برای بازکردن مهبل از آن استفاده میشود بهطوری که پزشک میتواند قسمت بالای مهبل و گردن رحم را ببیند.
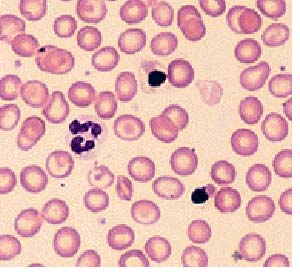
تست پاپ اسمیر، یک آزمایش ساده و بدون درد است که طی آن سلولهای غیر عادی داخل یا اطراف گردن رحم شناسائی میشوند. زنان باید این تست را هنگامی که قاعده نیستند انجام دهند، از تقریباً ۲ روز پیش از تست پاپ اسمیر، باید از شتشوی مهبل (بهجز آن چه توسط پزشک متخصص توصیه شده) اجتناب کرد، چرا که ممکن است هر سلول غیرعادی شسته یا مخفی شود.
تست پاپ اسمیر میتواند در مطب پزشک یا درمانگاه انجام شود.
از یک وسیله چوبی (Spatula) و یا یک برس کوچک برای جمعآوری نمونه سلولهائی از گردن رحم یا قسمت بالائی مهبل استفاده میشود. سلولها برروی یک لام شیشهای گذارده و به یک آزمایشگاه پزشکی فرستاده میشوند تا از نظر وجود تغییرات غیرعادی مورد بررسی قرار گیرند.
تمامی زنان بالای ۱۸ سال و زنانی که از نظر جنسی فعال بوده یا هستند، باید همواره معاینههای عمومی منظم، بههمراه یک معاینهٔ لگنی و یک تست پاپ اسمیر را انجام دهند. همچنین زنانی که در معرض خطر بیشتری برای ابتلاء به سرطان گردن رحم هستند باید مراقب بوده و توصیههای پزشک را دربارهٔ معاینههای عمومی دنبال نمایند. زنانی که به هر علتی رحم آنها توسط عمل جراحی برداشته شده است باید با پزشک خود دربارهٔ انجام معاینات لگنی و تستهای پاپ اسمیر مشورت کنند.- علائم بیماری
تغییرات پیش سرطانی گردن رحم معمولاً باعث ایجاد درد نمیشوند. در واقع، اینگونه تغییرات هیچگونه علائمی نشان نمیدهند و تنها با معاینه لگنی یا تست پاپ اسمیر قابل تشخیص هستند. علائم معمولاً تا زمانی که سلولهای گردن رحم، سرطانی نشده و به بافت مجاور حمله نکردهاند ظاهر نمیشوند وقتی چنین اتفاقی میافتد معمولیترین علامت خونریزی غیرعادی است. خونریزی ممکن است ما بین دورههای منظم قاعدگی آغاز و پایان یابد یا ممکن است پس از مقاربت جنسی، شستشوی مهبل، یا معاینه لگنی رخ دهد. خونریزی قاعدگی ممکن است بیشتر طول بکشد و شدیدتر از روال معمول باشد. خونریزی پس از یائسگی هم میتواند علامتی از سرطان گردن رحم باشد. افزایش ترشحات واژن نیز میتواند علامت دیگری از سرطان گردنی باشد.
نکته قابل توجه این است که اینگونه علائم ممکن است توسط سایر بیماریها نیز بهوجود آید و فقط پزشک میتواند با اطمینان علت اصلی علائم را تشخیص دهد، بنابراین بسیار مهم است که در صورت داشتن هر یک از این علائم به پزشک خود مراجعه کنند.
- تشخیص
آزمایش لگنی و تست پاپ اسمیر به پزشک اجازه میدهد تا تغییرات غیرعادی در گردن رحم را شناسائی کند. اگر این آزمایشها نشان دهند که عفونتی در کار است پزشک عفونت را درمان کرده و سپس تست پاپ اسمیر را کمی بعد تکرار خواهد کرد. اگر معاینه یا آزمایش، چیزی بهجز عفونت را نشان دهد پزشک ممکن است آزمایش پاپاسمیر و یا سایر تستها را دوباره بهعمل آورد تا دریابد مشکل چیست.
کولپوسکوپی (Colposcopy) روشی است که بهطور گستردهای برای تشخیص ضایعات غیرعادی در گردن رحم استفاده میشود. پزشک محلولی سرکه مانند را بر روی گردن رحم میریزد و سپس از وسیلهای بسیار مشابه میکروسکوپ که کولپوسکوپ نامیده میشود استفاده مینماید تا به دقت گردن رحم را ببیند. سپس ممکن است پزشک گردن رحم را با محلولی حاوی ید بپوشاند (روشی که به تست شیلر مرسوم است) با این روش سلولهای سالم قهوهای رنگ میشوند اما سلولهای غیرعادی رنگ سفید یا زرد را به خود میگیرند، تمامی این آزمایشات در مطب پزشک قابل انجام هستند.
امکان دارد پزشک مقدار اندکی از بافتهای گردن رحم را که برای آزمایش توسط یک آسیبشناس بردارد. این عمل، بیوپسی یا تکهبرداری نامیده میشود. در نوعی از تکهبرداری، پزشک از وسیلهای برای برداشتن قطعههای کوچکی از بافت گردن رحم استفاده میکند. روش دیگری که برای انجام بیوپسی بهکار گرفته میشود روش برش الکتریکی میباشد.
در این روش، پزشک از یک حلقه سیم که توسط جریان الکتریسیته داغ میشود برای برداشتن یک قطعه نازک گرد از بافت استفاده میکند. اینگونه نمونهبرداری ممکن است در مطب پزشک با استفاده از بیهوشی موضعی انجام شود.
همچنین پزشک شاید بخواهد داخل دهانه گردن رحم که در طول کولپوسکوپی دیده نمیشود را معاینه کند، در روشی به نام کورتاژ داخل گردن رحم (ECC)، پزشک از یک وسیلهٔ قاشقی کوچک برای تراشیدن بافت از داخل دهانه گردن رحم استفاده میکند.
این روش برای برداشتن بافت ممکن است باعث خونریزی یا سایر ترشحات گردد گرچه، معمولاً ترمیم به سرعت انجام میشود. همچنین زنان اغلب دردی مشابه دل دردهای قاعدگی تجربه خواهند کرد که آن نیز با دارو التیام مییابد. با وجود تمامی روشهای فوق احتمال دارد نتایج آزمایشها مشکوک یا غیرطبیعی باشند. در این صورت، پزشک نمونهٔ بزرگتر و مخروطی شکلی از بافت را برخواهد داشت. این روش، که Conization یا مخروطبرداری نام دارد، به آسیبشناس این اجازه را میدهد که ببیند آیا سلولهای غیرعادی به بافتهای عمقیتر گردن رحم نیز نفوذ کردهاند یا خیر. همچنین ممکن است نمونهبرداری مخروطی برای درمان ضایعات پیشسرطانی بهکار رود بدین ترتیب که تمامی محل ضایعه بههمراه قسمتی از بافت زیرین آن برداشته شده و محل آن با بافت سالم ترمیم خواهد شد. این عمل با بیهوشی موضعی یا عمومی قابل انجام است و بنابراین میتوان آن را در مطب پزشک یا بیمارستان انجام داد. گاهی اوقات علائم بیمار و نتایج غیرطبیعی آزمایش در اثر بیماریهای مخاط خود رحم ایجاد میشوند و نه بیماری گردن رحم. در این حالت، پزشک میتواند با استفاده از روش کورتاژ (D&C) دهانه گردن رحم را باز کرده و از قاشقکی برای تراشیدن بافت از غشای مخاطی داخل رحم و نیز کانال گردن رحم، استفاده نماید.
- درمان اختلالات پیشسرطانی
درمان ضایعه پیشسرطانی گردن رحم به تعدادی از عوامل بستگی دارد. خفیف یا شدید بودن ضایعه، تمایل بیمار برای بچهدار شدن و یا صلاحدید پزشک از جمله این عوامل هستند. زنان با ضایعه خفیف شاید به درمان بیشتری نیازی نداشته باشند، بهویژه اگر قسمت غیرعادی در طول بیوپسی کاملاً برداشته شده باشد، اما باید معاینات لگنی و آزمایش پاپامسیر را بهطور منظم انجام دهند.
هنگامی که ضایعه پیشسرطانی به درمان نیاز دارد، پزشک میتوانند از کرایوسرجری (فریز کردن)، سوزاندن ضایعات یا جراحی یا لیزر برای از بین بردن ضایعات غیرعادی، بدون آسیب رسندن به بافت سالم مجاور استفاده کند. درمان ضایعات پیشسرطانی ممکن است باعث ایجاد دل درد با سایر دردها، خونریزی یا بروز ترشحات آبکی شود. در برخی موارد، ممکن است نیاز به برداشتن رحم باشد، مخصوصاً اگر سلولهای غیرعادی در داخل دهانه گردن رحم یافت شوند. این عمل جراحی زمانی قابل انجام است که بیمار قصد نداشته باشد در آینده بچهدار شود.
- درمان سرطان گردن رحم
- تشخیص مرحله بیماری
انتخاب نوع درمان برای سرطان به محل و اندازهٔ تومور، مرحله (وسعت) بیماری، سن بیمار و سلامت عمومی وی سایر عوامل وابسته است. مرحله بیماری به ما نشان میدهد که سرطان تا چه حد پیشرفت داشته و به چه اعضائی گسترش یافته است. در طی مراحل تشخیص بیماری معمولاً آزمایشات خون و ادرار انجام میشود.
همچنین ممکن است پزشک معاینات لگنی را وقتی که بیمار در اطاق عمل تحت بیهوشی است بهطور کامل انجام دهد. در طول این آزمایش پزشک همچنین ممکن است از سیتوسکپی (دیدن داخل مثانه) و یا آندوسکوپی روده بزرگ استفاده کند. در طی سیستوسکوپی، پزشک درون مثانه را با یک لولهٔ باریک که مجهز به یک منبع نورانی و یک دوربین ظریف است مشاهده میکند. آندوسکوپی روده بزرگ عملی است که در آن از یک لولهٔ باریک و انعطافپذیر برای معاینه راست روده و بخش پائینی روده بزرگ استفاده میشود چرا که ممکن است سرطان گردن رحم به مثانه و راست روده گسترش یابد. پزشک همچنین ممکن است عکسبرداری با اشعه X یا سایر تستها را برای معاینه و بررسی این اعضاء تجویز کند. همچنین ممکن است زنان به عکسبرداری با اشعه ایکس با یا بدون تزریق ماده حاجب از کلیهها و مثانه نیاز داشته باشند. همچنین امکان دارد پزشک با استفاده از عکسبرداری با تنقیه باریم، رودهها و راست روده را مورد بررسی قرار دهد. سیتیاسکن معمولاً بهمنظور جستجوی گرههای لنفاوی که ممکن است بهخاطر در بر داشتن سلولهای سرطانی بزرگ شده باشند انجام میشود. در این روش عکسهای متعدد اشعه ایکس با کمک کامپیوتر در کنار هم قرار گرفته، تصویر دقیقی را از اعضاء داخلی شکم ارائه میدهند.
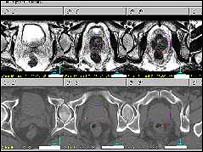
سایر روشها که ممکن است برای معاینه داخل بدن استفاده شوند سونوگرافی و MRI میباشند.ـ آمادگی برای درمان
بسیاری از بیماران مبتلا به سرطان گردن رحم میخواهند هر آنچه میتوانند درباره بیماریها و انتخاب نوع درمانشان یاد بگیرند تا بتوانند نقشی فعال در تصمیمگیری راجع به مراقبتهای پزشکی خود داشته باشند. پزشکان و سایر متخصصین حاضر در تیم پزشکی میتوانند به زنان در یادگیری آنچه بدان احتیاج دارند کمک کنند.
برخی پرسشها که قبل از شروع درمان برای بیماران مبتلا به سرطان گردن رحم مطرح است عبارتند از:
بیماری من در چه مرحله است؟
کدام نوع درمان برای من مناسب است؟
شانس موفقیتآمیز بودن این درمان چقدر است؟
خطرات و اثرات جانبی و احتمالی هر درمان چیست؟
درمان چه مدت طول خواهد کشید؟
درمان حدوداً چقدر هزینه در برخواهد داشت؟
هرچند وقت یکبار احتیاج به یک معاینه عمومی دارم؟
هنگامیکه به بیمار گفته میشود که مبتلا به سرطان است، فرد ممکن است بهطور طبیعی دچار پریشانی و نگرانی شود. این حالتها باعث میشوند تا بیمار نتواند همهٔ سئوالات خود را از پزشک بپرسد. اغلب تهیه یک لیست از پرسشها میتواند کمک کند. همچنین، بیماران میتوانند برای بهیاد داشتن صحبتهای پزشک خود از یادداشتبرداری یاضبط صوت استفاده کنند.
برخی از مردم نیز ترجیح میدهند که شخصی از اعضاء خانواده یا یک دوست را به هنگام مشاوره با پزشک همراه خود ببرند. بیمار نباید احساس کند که در عرض یک جلسه نیاز به پرسیدن همه پرسشها و رسیدن به همهٔ پاسخها است. وی فرصتهای دیگری هم خواهد داشت تا با پزشک خود صحبت کند و بخواهد پزشک مطالب جزئیتری را برایش توضیح دهد و اطلاعات بیشتری در اختیارش بگذارد.
- روشهای درمان
روشهای درمانی مختلفی برای برخورد با سرطان گردن رحم وجود دارد. این روشها عبارتند از جراحی، پرتودرمانی و شیمیدرمانی. بیماران اغلب یک تیم متخصص از جمله متخصص سرطانشناسی زنان و متخصصین پرتودرمانی درمان میشوند. این پزشکان معمولاً یک روش درمانی یا ترکیبی از روشهای مختلف را بهکار میگیرند. جراحی یک درمان موضعی برای برداشتن بافت غیرعادی داخل یا نزدیک گردن رحم میباشد. اگر سرطان تنها بر روی سطح گردن رحم باشد پزشک برای از بین بردن سلولهای سرطانی از روشهای مشابه آنچه در درمان ضایعات بهکار میرود استفاده میکند. اگر بیماری به لایههای عمیقتر گردن رحم حمله کرده باشد اما هنوز به خارج از گردن رحم گسترش نیافته باشد، پزشک یک عمل جراحی برای برداشتن تومور انجام میدهد، اما رحم و تخمدانها را باقی میگذارد. گرچه در سایر موارد شاید نیاز به برداشتن رحم باشد و یا ممکن است خود بیمار آن را انتخاب نماید، بهویژه اگر تصمیم به بچهدار شدن نداشته باشد. در این روش، پزشک کل رحم به اضافه گردن رحم را بر میدارد، گاهی اوقات تخمدانها و لولههای فالوپ نیز برداشته میشوند. بهعلاوه، ممکن است پزشک گرههای لنفاوی نزدیک رحم را بردارد تا بفهمد سرطان در این اعضا پخش شده است یا خیر.
برخی پرسشها که ممکن است زنان بخواهند بیش از عمل جراحی از پزشک بپرسند:
در طی عمل چه اتفاقی خواهد افتاد؟
پس از انجام عمل چگونه خواهم بود؟
اگر درد داشته باشم، چگونه به من کمک خواهید کرد؟
چه موقع میتوانم فعالیتهای عادی خود را از سر بگیرم؟
این درمان چه تأثیر بر فعالیتهای جنسی من خواهد داشت؟
در پرتودرمانی از اشعههای پر انرژی برای از بین بردن سلولهای سرطانی و جلوگیری از رشد آنها استفاده میشود. همچون عمل جراحی، پرتودرمانی هم یک درمان موضعی است. پرتو فقط میتواند بر سلولهای واقع در محل درمان اثر بگذارد. این پرتو ممکن است بهوسیلهٔ یک دستگاه بزرگ (تشعشع خارجی) یا از مواد رادیو اکتیوی که مستقیماً در داخل گردن رحم قرار داده میشوند (تشعشع داخل حفرهای) ایجاد شود. در برخی بیماران از هر دو نوع پرتودرمانی استفاده میشود. بیماری که پرتو درمانی خارجی دریافت مینماید باید هر روز برای درمان به کلینیک یا بیمارستان برود. این درمان معمولاً پنج روز در هفته بهمدت ۵ تا ۶ هفته صورت میگیرد.
برای تشعشع درونی یا داخل حفرهای، کپسولی حاوی ماده رادیواکتیو مستقیماً در داخل گردن رحم کار گذاشته میشود. ماده کاشته شده اشعه درمانی را از نزدیک بر سلولهای سرطانی میتاباند در حالیکه بیشتر بافت سالم را بهحال خود میگذارد. آن ماده معمولاً بهمدت ۱ تا ۳ روز در محل باقی گذاشته میشود، و درمان شاید برای چندین بار در طول دورهای ۱ الی ۲ هفتهای تکرار شود. در مدتی که مواد رادیواکتیو در محل هستند بیمار در بیمارستان باقی میماند.
برخی پرسشها که ممکن است زنان بخواهند پیش از پرتو درمانی از پزشک بپرسند:
هدف از این درمان چیست؟
درمان چگونه انجام میشود؟
این درمان چه مدت طول میکشد؟
وضعیت سلامت من در حین درمان چگونه خواهد بود؟
چه کارهائی را میتوان در طول درمان برای مراقبت از خودم انجام دهم؟
آیا میتوانم فعالیتهای عادی خود را ادامه دهم؟
این درمان چه تأثیری بر فعالیتهای جنسی من خواهد گذاشت؟
شیمیدرمانی بهمعنی استفاده از داروها برای از بین بردن سلولهای سرطانی استو این شیوه غالباً زمانی که سرطان گردنی به سایر اعضاء بدن گسترش یافته باشد بهکار گرفته میشود. ولی از این روش درمان در جهت افزایش اثر پرتودرمانی نیز استفاده میشود. ممکن است پزشک فقط یک دارو یا ترکیبی از داروها را بهکار برد. داروهای ضدسرطان که برای درمان سرطان گردن رحم استفاده میشوند ممکن است از راه تزریق عروقی یا به صورت خوراکی استفاده شوند. شیمی درمانی یک روش درمانی عمومی است بدینمعنا که داروها از طریق جریان خون، به تمامی اندامهای بدن میرسد.
شیمیدرمانی در دورههای متناوب انجام میشود، بدین صورت که در بین دورههای درمان، بیمار دورههائی از استراحت را بدون دریافت داروی شیمی درمانی میگذارند. بسیاری از بیماران شیمی درمانی را بهصورت سرپائی در بیمارستان، مطب پزشک یا در خانه انجام میدهند. البته بسته به این که چه داروهائی داده شده و سلامت عمومی بیمار چگونه باشد، ممکن است نیاز باشد که وی در طول مدت درمان به بیمارستان بماند.
برخی پرسشها که ممکن است زنان بخواهند پیش از آغاز شیمی درمانی از پزشک خود بپرسند عبارتند از:
هدف از این درمان چیست؟
چه داروهائی استفاده خواهیم کرد؟
آیا داروها عوارض جانبی دارند؟ چگونه میتوان با این عوارض مقابله کرد؟
چه مدت باید این درمان را ادامه دهم؟
- عوارض (اثرات) جانبی درمان
از بین بردن سلولهای سرطانی بدون آسیب رساندن به سایر سلولهای سالم بدن بسیار مشکل است. از آنجائی که درمان به سلولها و بافتهای سالم هم آسیب میرساند اغلب ممکن است عوارض جانبی ناخوشایندی بهوجود آیند. عوارض جانبی درمان سرطان عمدتاً وابسته به نوع و وسعت درمان است. همچنین، بیماران بهگونههای مختلفی واکنش نشان میدهند. پزشکان و پرستاران میتوانند عوارض جانبی احتمال درمان را برای بیماران توضیح دهند و قادرند به التیام عوارضی که ممکن است در طول مدت درمان یا پس از آن رخ میدهد کمک نمایند. این مهم است که پزشک را از عوارض جانبی ایجاد شده مطلع کنیم.
- جراحی
روشی است که برای برداشتن یا از بین بردن سرطانهای موضعی روس سطح گردن رحم بهکار میرود، مشابه آن چه برای درمان ضایعات پیش سرطانی بهکار گرفته میشود. ممکن است درمان باعث احساس گرگفتگی در پائین شکم یا سایر دردها، خونریزی، یا سایر ترشحات آبکی شود. برداشتن رحم یک جراحی بزرگ است.
برای مدت چند روز پس از عمل، بیمار ممکن است در پائین شکم خود درد داشته باشد. پزشک میتواند برای کنترل درد دارو تجویز کند. بیمار شاید برای تخلیه ادرار دچار مشکل باشد و احتمالاً برای چند روزی پس از جراحی احتیاج به سوند ادراری دارد تا به مثانهاش وارد شده و ادرار را تخلیه کند. همچنین شاید بیمار در انجام عمل دفع مشکل داشته باشد. برای یک دوره زمانی پس از جراحی، فعالیتهای بیمار باید محدود شود تا بهبودی انجام پذیرد. فعالیتهای عادی، از جمله مقاربت جنسی معمولاً میتواند پس از ۴ الی ۸ هفته از سر گرفته شود. زنانی که رحمشان برداشته شده است دیگر دورههای قاعدگی نخواهند داشت. گرچه معمولاً میل جنسی یا توانائی انجام مقاربت تحت تأثیر این جراحی قرار نمیگیرد. از طرفی دیگر، سیاری زنان پس از عمل جراحی به لحاظ عاطفی، اوقات سختی را میگذرانند. ممکن است دید زن از جنسیت خود تغییر کند و شاید احساس کمبود عاطفی نماید. چرا که دیگر نخواهد توانست بچهدار شود. وجود یک همسر یا همراه فهیم در این زمان بسیار مهم است. زنان شاید بخواهند این مطالب را با پزشک، پرستار، مددکار اجتماعی یا یک مقام مذهبی در میان بگذارند.
- پرتو درمانی
بعضی از بیماران، بهویژه در هفتههای آخر درمان، در طی پرتودرمانی بسیار خسته میشوند. استراحت در اینگونه موارد مهم است. اما معمولاً پزشکان به بیماران توصیه میکنند که فعالیت خود را کاهش ندهند و تا حدی که میتوانند فعال باشند. ممکن است با پرتودرمانی خارجی، منطقه درمان شده دچار ریزش مو شده و پوست ناحیه قرمز، خشک و حساس شود. بیماران ممکن است از خارش شکایت داشته باشند. همچنین ممکن است پوست قسمتی که تحت درمان قرار میگیرد دچار تیرگی دائمی گردد یا برنزه شود. در صورت امکان، این محدوده باید در معرض هوای آزاد قرار بگیرد اما از نور خورشید محافظت شود. بیماران باید از پوشیدن لباسهائی که در آن محل اصطکاک زیاد ایجاد میکند اجتناب کنند. معمولاً به زنان توصیه میشود که در طول مدت پرتودرمانی یا هنگامی که ماده رادیواکتیو در محل کار گذاشته شده مقاربت نکنند. گرچه بیشتر آنان چند هفته پس از اتمام درمان میتوانند فعالیت جنسی را از سر گیرند. گاهی اوقات، پس از پرتودرمانی مهبل تنگ و انعطافپذیریش کمتر میشود و ممکن است مقاربت دردناک شود. باید به بیماران آموخته شود که چگونه از وسائل مخصوص گشادکننده مهبل یا مواد لعزندهٔ محلول در آب (لوبریکانتها) برای به حداقل رساندن این مشکلات استفاده کنند. همچنین ممکن است بیمارانی که پرتودرمانی داخلی یا خارجی دریافت میکنند، دچار اسهال شده یا اغلب به هنگام دفع ادرار احساس ناراحتی کنند.
پزشک میتواند توصیههائی ارائه دهد یا داروهائی تجویز نماید تا اینگونه مشکلات را کنترل کند.- شیمی درمانی
عوارض جانبی شیمی درمانی عموماً به داروها و میزان مصرف آنها بستگی دارد. بهعلاوه، همچون انواع دیگر درمانها، عوارض جانبی از شخص به شخص دیگر فرق میکند. بهطور کلی داروهای ضدسرطانی بر سلولهائی که به سرعت تقسیم میشوند اثر میگذارد. از جمله این سلولها، سلولهای خونی هستند که با عفونت مبارزه میکنند و در لختهشدن خون مؤثرند و یا اکسیژن را به سایر اعضاء بدن میبرند. گاهی اوقات داروهای شیمی درمانی باعث کاهش فعالیت مغز استخوان و کاهش تولید سلولهای خونی میشوند در این صورت ممکن است بیماران دچار خونریزیها یا کبودیهای متعدد شده یا استعداد بیشتری نسبت به عفونت داشته باشند و یا در اثر کم خونی بیحال یا ضعیف شوند. همچنین سلولهای ریشه مو و سلولهائی که لوله گوارش را تشکیل میدهند از سلولهائی هستند که بهسرعت تکثیر میشوند و معمولاً تحت تأثیر اثرات سوء این داروها قرار میگیرند. هنگامی که شیمی درمانی بر این سلولها تأثیر میگذارد، ممکن است بیماران موهایشان را دست بدهند یا دچار عوارض جانبی از قبیل اشتهای کم، تهوع، استفراغ، یا دردهای دهان گردند. پزشک میتواند داروهائی تجویز کند تا با این عوارض مقابله شود. عوارض جانبی در دورههای بهبودی بین درمان یا پس از این که درمان پایان یافته باشد بهتدریج از بین میروند.
دهان میتواند عمل غذا خوردن را مشکل سازد. برای برخی بیماران، غذاها مزهای متفاوت مییابند. همچنین ممکن است بیمار به علت ناخوشی یا خستگی میل به غذا نداشته باشد. خوب خوردن در طول درمان سرطان به تأمین کالری لازم برای جلوگیری از کاهش وزن و بهدست آوردن نیروی کافی کمک میکند. بیمارانی که خوب غذا میخورند اغلب احساس بهتر و انرژی بیشتری دارند. بهعلاوه، آنها قادرند که با عوارض جانبی درمان بهتر دست و پنجه نرم کنند. پزشکان، پرستاران و متخصصین برنامه غذائی میتوانند توصیههای خوبی برای یک تغذیه مناسب ارائه دهند.
- مراقبتهای پس از درمان
آزمایشهای پس از درمان، از جمله معاینات دورهای، آزمایش پاپاسمیر، و سایر تستهای آزمایشگاهی برای زنانی که بهخاطر تغییرات پیشسرطانی و یا سرطان گردن رحم درمان شدهاند، بسیار مهم هستند. پزشک برای چندین سال این تستها و آزمایشها را به دفعات انجام میدهد تا بفهمد که هیچ نشانهای از بازگشت بیماری وجود ندارد. همچنین درمان سرطان میتواند سالها بعد عوارض جانبی ایجاد کند، به این دلیل بیماران باید معاینههای عمومی خود را بهطور منظم ادامه دهند و هرگونه مشکل در سلامتیشان را گزارش کنند.
- حمایت از بیماران سرطانی
زندگی کردن با یک بیماری جدی، راحت نیست. بیماران سرطانی و کسانی که از آنها مراقبت به عمل میآورند با مشکلات و مسائل بسیاری رویارو هستند. کنار آمدن با این مشکلات هنگامی که مردم از اطلاعات مفید و خدمات حمایتی برخوردار میگردند، راحتتر میشود. شاید بیماران سرطانی نگران از دست دادن شغل، مراقبت از خانواده، انجام دادن فعالیتهای روزانه یا آغاز یک رابطه جدید باشند. نگرانیهای راجع به آزمایشها، درمانها، اقامت در بیمارستان و صورتحسابهای پزشکی نیز معمول هستند. پزشکان، پرستاران، و سایر اعضاء تیم مراقبتهای پزشکی قادرند به پرسشهای راجع به درمان، کار یا سایر فعالیتها پاسخ دهند. همچنین ملاقات با یک مددکار اجتماعی، مشاور یا روحانی میتواند برای بیمارانی که میخواهند درباره احساسات یا دل نگرانیهایشان گفتگو نمایند مفید باشد. دوستان و بستگان میتوانند بسیار دلگرم کننده باشند. همچنین گفتگو با سایر بیماران که مبتلا به سرطانند به بسیاری از بیماران سرطانی کمککننده است. البته به یاد داشتن این نکته بسیار مهم است که برای هر بیمار متفاوت است. روشهای درمان و کنار آمدن با سرطان که برای شخصی کارساز است شاید برای دیگری مفید نباشد. حتی اگر هردوی آنها مبتلا به یک نوع سرطان باشند. فکر خوبی است که نصایح دوستان و بستگان را با پزشک در میان گذاشت. اغلب مددکار اجتماعی یک بیمارستان یا کلینیک میتواند گروههائی را پیشنهاد کند که قادرند در رابطه با توانبخشی، حمایت عاطفی، کمک مالی، نقل و انتقالات، یا مراقبتهای خانگی به بیماران کمک کنند.
- دستاوردهای آینده
چشمانداز برای زنان مبتلا به تغییرات پیشسرطانی یا سرطان گردن رحمی که در مراحل اولیه است بسیار عالی است، تقریباً همه بیماران با این وضعیت، قابل درمانند. پژوهشگران بهدنبال یافتن راههای بهتری برای درمان سرطانهای مهاجم گردن رحم هستند. طبیعتاً بیماران و خانوادههایشان علاقه دارند بدانند که در آینده چه پیشرفتهائی در مورد سرطان صورت خواهد گرفت. بیماران از آمار و ارقام برای درک شانس معالجه خود استفاده میکنند. بسیار مهم است که بهخاطر داشته باشیم که این آمار، میانگینهائی بر اساس تعداد زیادی بیمار میباشد، اما نمیتوانند برای پیشبینی این که برای یک بیمار مشخص چه روی خواهد داد استفاده شوند، چرا که هیچ دو بیماری مثل هم نیستند، درمانها و پاسخ به آنها به اندازه زیادی متفاوتند. پزشکی که از بیمار مراقبت بهعمل میآورد و تاریخچهٔ پزشکی او را میداند، بهترین فرد برای مشاوره در این زمینه است. هنگامی که پزشکان درباره گذراندن بیماری یا بهبودی سرطان سخن میگویند ممکن است بیشتر از عبارتهائی چون فروکش کردن بیماری استفاده کنند تا درمان. گرچه بسیاری از زنان مبتلا به سرطان گردنی کاملاً بهبود مییابند، اما پزشکان همواره از اینگونه عبارتها استفاده میکنند چرا که بیماری میتواند بازگشت نماید.
- علت و پیشگیری
پژوهشگران با مطالعه بر روی تعداد زیادی از زنان در سرتاسر جهان، عوامل خطر خاصی که احتمال غیرعادی و سرطانی شدن سلولهای گردن رحم را افزایش میدهد، شناسائی کردهاند. آنها بر این باورند که در بسیاری موارد، سرطان گردن رحم ناشی از وجود عملکرد دو یا چند عامل به همراه یکدیگر میباشد. پژوهشها در جوامع غربی نشان داده در زنانی که پیش از ۱۸ سالگی مقاربت را آغاز نموده یا زنانی که با افراد زیادی مقاربت نمودهاند، خطر ابتلا به سرطان گردن رحم بیشتر است - اگر همسر آنها در سنین پائین مقاربت کرده یا پیش از این، با زنانی که به سرطان گردن رحم مبتلا بوده ازدواج نموده است، این خطر باز هم بیشتر میشود. محققین دقیقاً نمیدانند چرا فعالیتهای جنسی همسران بر خطر رشد سرطان گردن رحم زنان تأثیر میگذارد. گرچه پژوهشها نشان میدهند که برخی ویروسهای منتقل شده از راه جنسی میتواند سلولهای گردن رحم را دستخوش یک سری تغییرات کنند که به مرور زمان به سرطانی شدن منتهی میشوند. در جوامع غربی، زنانی که خود یا همسرانشان با افراد زیادی مقاربت داشتهاند در معرض خطر بیشتری برای ابتلا به سرطان گردن رحم میباشند چرا که این افراد به احتمال بیشتری گرفتار ویروسهای منتقل شده از طریق روابط جنسی شدهاند.
محققین در حال مطالعه اثرات ویروسهای پاپیلومای انسانی که از طریق جنسی انتقال مییابد هستند (HPV). برخی از این ویروسها، باعث ایجاد زگیلهای تناسلی میشوند. بهعلاوه آنها بر این باورند که برخی از این ویروسها باعث رشد سلولهای غیرعادی در گردن رحم شده، ممکن است نقشی در پیشرفت سرطان داشته باشند. آنها دریافتهاند که زنانی که خود یا همسرشان مبتلا به عفونت به HPV هستند، بیش از سایر افراد جامعه در معرض خطر پیشرفت سرطان گردن رحم هستند. البته این ویروس در همه زنانی که این بیماری را دارند، موجود نیست. به این دلیل محققین معتقدند که سایر عوامل نیز همراه با HPV عمل میکنند. به عنوان مثال ممکن است ویروسهای تبخالی تناسلی در این امر نقش داشته باشند. برای پیبردن به نقش این ویروسها و اینکه چگونه بههمراه سایر عوامل در جهت پیشرفت سرطان گردن رحم عمل میکنند به پژوهشهای بیشتری نیاز است. سیگار کشیدن نیز خطر سرطان گردن رحم را افزایش میدهد، گرچه مشخص نیست چرا و چگونه. این خطر بسته به تعداد سیگارهای مصرفی روزانه یا تعداد سالهائی که یک زن سیگار کشیده است، افزایش مییابد. زنانی که به مادرانشان در طی بارداری برای جلوگیری از سقط، دی اتیل استیل بسترول (DES) داده شده، در معرض خطر بیشتری هستند (این دارو از ۱۹۴۰ تا ۱۹۷۰ استفاده میشده است و امروزه دیگر تولید نمیشود). یک نوع نادر سرطان گردن رحم و واژن در تعدادی از زنان که مادرانشان DES مصرف نمودهاند دیده شده است. گزارشهای متعدد نشان میدهد زنانی که سیستم ایمنیشان ضعیف شده است، بیش از سایرین احتمال ابتلا به سرطان گردن رحم را دارند بهعنوان مثال، خانمهائی که مبتلا به ویروس بالا HIV (ویروس مولد بیماری ایدز) هستند در معرض خطر بیشتری قرار دارند. همچنین، بیماران پیوندی، که داروهائی جهت سرکوب سیستم ایمنی و جلوگیری از پس زدن پیوند مصرف میکنند، بیش از دیگران در معرض خطر گسترش ضایعات پیشسرطانی قرار دارند. برخی پژوهشگران معتقدند این خطر در زنانی که قرصهای ضد حاملگی مصرف مینمایند نیز بیشتر است. گرچه، محققین درنیافتهاند که آیا خود قرص مستقیماً باعث سرطان گردن رحم میگردد یا نه؟ اثبات این رابطه بسیار مشکل است چرا که دو عامل خطر اصلی سرطان - مقاربت در سن پائین و مقاربت با افراد متعدد - در بین زنانی که قرص مصرف مینمایند معمولتر است تا آنهائی که از این داروها استفاده نمیکنند. هنوز، برچسبهای اینگونه قرصها، زنان را از این خطر احتمالی برحذر داشته و به آنها توصیه میکند تا هر سال آزمایش پاپاسمیر انجام بدهند.
برخی پژوهشها نشان داده که مصرف ویتامین A نقشی در توقف یا جلوگیری از تغییرات پیشسرطانی در سلولها، از جمله سلولهای گردن رحم دارد. پژوهشهای بیشتر بر روی فرمهای گوناگون ویتامین A شاید به محققین چیزهای بیشتری در ارتباط با جلوگیری از سرطان گردن رحم بیاموزد. در حال حاضر، تشخیص به موقع و درمان بافتهای پیشسرطانی از مؤثرترین راههای جلوگیری از سرطان گردن رحم هستند.
اطلاعات راجعبه تشخیص بهموقع در همین مبحث موجود است. زنان باید با پزشک خود در رابطه با برنامه مناسبی جهت معاینه عمومی و دورهای مشورت کنند. پزشک، بیماران را بر اساس سن، تاریخچهٔ پزشکی و عوامل خطر آنها راهنمائی خواهد کرد.
گردن رحم، کانالی را تشکیل میدهد که به مبهل باز میشود که آن نیز به خارج از بدن ادامه مییابد.
اختلالات پیشسرطانی و سرطان گردن رحم
گاهی اوقات سلولهای واقعی بر لایه سطحی گردن رحم غیرعادی بهنظر میرسند اما سرطانی نیستند. محققین دریافتهاند که گاهی اوقات سلولهای سطحی گردن رحم دچار تغییراتی میشوند که اگرچه سرطان نیستند، میتوانند به آهستگی و در طول چند سال به سرطان تبدیل شوند. به این تغییرات، اختلالات پیشسرطانی گفته میشود.
سالیان سال پزشکان عبارات مختلفی را برای نامگذاری این تغییرات غیرعادی در سلولهای سطحی گردن رحم بهکار بردهاند. عبارتی که در حال حاضر استفاده میشود. یا ضایعات محدود به لایههای سطحی سنگفرشی میباشد. بدان معنی است که سلولهای غیرعادی تنها در لایه سطحی سلولها وجود دارند. اینگونه تغییرات در سلولهای سنگفرشی میتواند به دو دسته تقسیم شود.
- ضایعات با درجه پائین (خفیف)
به تغییراتی ابتدائی در اندازه، شکل و تعداد سلولهائی که لایه سطحی گردن رحم را تشکیل میدهند نسبت داده میشود.
برخی ضایعات خفیف خودبهخود رفع میشوند گرچه ممکن است این ضایعات در طول زمان، بزرگتر و یا غیرعادی شده و یک ضایعه یا درجه بالا (شدید) را ایجاد کنند.
اینگونه تغییرات ابتدائی گردن رحم اغلب در زنان بین ۲۵ تا ۳۵ سال رخ میدهد اما میتواند در گروههای سنی دیگر هم اتفاق بیفتد.
- ضایعات با درجه بالا (شدید)
یعنی این که تعداد زیادی سلولهای پیشسرطانی وجود دارد که بسیار متفاوت از سلولهای عادی بهنظر میرسند. همچون ضایعات درجه پائین، این تغییرات پیشسرطانی، تنه لایههای سطحی گردن رحم را درگیر میکنند. این سلولها برای ماههای بسیار و شاید سالها سرطانی نمیشوند.
این ضایعات معمولاً زنان بین ۳۰ تا ۴۰ سال را گرفتار میکنند اما میتوان در گروههای سنی دیگر هم اتفاق بیفتد. اگر سلولهای غیرعادی به لایههای عمیقتر گردن رحم یا سایر بافتها یا ارگانها گسترش یابد، آنگاه این بیماری، سرطان گردن رحم، یا سرطان گردنی مهاجم نامیده میشود. چنین چیزی بیشتر در زنان بالای ۱۰ سال رخ میدهد.
- تشخیص بهموقع
اگر همهٔ زنان بهطور منظم معاینات لگنی و آزمایش پاپاسمیر را انجام دهند، بیشتر ضایعات پیش سرطانی پیش از آنکه تبدیل به سرطان شوند قابل شناسائی و معالجه خواهند بود. بدین نحو میتوان از بروز بیشتر سرطانهای مهاجم جلوگیری کرد زیرا هر سرطان مهاجمی اگر در مراحل اولیه تشخیص داده شود قابل درمان خواهد بود. پزشک در معاینهٔ لگنی، رحم، مهبل، تخمدانها، لولههای فالوپ، مثانه و راست روده را مورد بررسی قرار میدهد. پزشک این اندامها را برای کشف هرگونه غیرعادی بودن شکل یا اندازه معاینه میکند. اسپکولوم (Speculum) وسیله ایست که برای بازکردن مهبل از آن استفاده میشود بهطوری که پزشک میتواند قسمت بالای مهبل و گردن رحم را ببیند.
تست پاپ اسمیر، یک آزمایش ساده و بدون درد است که طی آن سلولهای غیر عادی داخل یا اطراف گردن رحم شناسائی میشوند. زنان باید این تست را هنگامی که قاعده نیستند انجام دهند، از تقریباً ۲ روز پیش از تست پاپ اسمیر، باید از شتشوی مهبل (بهجز آن چه توسط پزشک متخصص توصیه شده) اجتناب کرد، چرا که ممکن است هر سلول غیرعادی شسته یا مخفی شود.
تست پاپ اسمیر میتواند در مطب پزشک یا درمانگاه انجام شود.
از یک وسیله چوبی (Spatula) و یا یک برس کوچک برای جمعآوری نمونه سلولهائی از گردن رحم یا قسمت بالائی مهبل استفاده میشود. سلولها برروی یک لام شیشهای گذارده و به یک آزمایشگاه پزشکی فرستاده میشوند تا از نظر وجود تغییرات غیرعادی مورد بررسی قرار گیرند.
تمامی زنان بالای ۱۸ سال و زنانی که از نظر جنسی فعال بوده یا هستند، باید همواره معاینههای عمومی منظم، بههمراه یک معاینهٔ لگنی و یک تست پاپ اسمیر را انجام دهند. همچنین زنانی که در معرض خطر بیشتری برای ابتلاء به سرطان گردن رحم هستند باید مراقب بوده و توصیههای پزشک را دربارهٔ معاینههای عمومی دنبال نمایند. زنانی که به هر علتی رحم آنها توسط عمل جراحی برداشته شده است باید با پزشک خود دربارهٔ انجام معاینات لگنی و تستهای پاپ اسمیر مشورت کنند.- علائم بیماری
تغییرات پیش سرطانی گردن رحم معمولاً باعث ایجاد درد نمیشوند. در واقع، اینگونه تغییرات هیچگونه علائمی نشان نمیدهند و تنها با معاینه لگنی یا تست پاپ اسمیر قابل تشخیص هستند. علائم معمولاً تا زمانی که سلولهای گردن رحم، سرطانی نشده و به بافت مجاور حمله نکردهاند ظاهر نمیشوند وقتی چنین اتفاقی میافتد معمولیترین علامت خونریزی غیرعادی است. خونریزی ممکن است ما بین دورههای منظم قاعدگی آغاز و پایان یابد یا ممکن است پس از مقاربت جنسی، شستشوی مهبل، یا معاینه لگنی رخ دهد. خونریزی قاعدگی ممکن است بیشتر طول بکشد و شدیدتر از روال معمول باشد. خونریزی پس از یائسگی هم میتواند علامتی از سرطان گردن رحم باشد. افزایش ترشحات واژن نیز میتواند علامت دیگری از سرطان گردنی باشد.
نکته قابل توجه این است که اینگونه علائم ممکن است توسط سایر بیماریها نیز بهوجود آید و فقط پزشک میتواند با اطمینان علت اصلی علائم را تشخیص دهد، بنابراین بسیار مهم است که در صورت داشتن هر یک از این علائم به پزشک خود مراجعه کنند.
- تشخیص
آزمایش لگنی و تست پاپ اسمیر به پزشک اجازه میدهد تا تغییرات غیرعادی در گردن رحم را شناسائی کند. اگر این آزمایشها نشان دهند که عفونتی در کار است پزشک عفونت را درمان کرده و سپس تست پاپ اسمیر را کمی بعد تکرار خواهد کرد. اگر معاینه یا آزمایش، چیزی بهجز عفونت را نشان دهد پزشک ممکن است آزمایش پاپاسمیر و یا سایر تستها را دوباره بهعمل آورد تا دریابد مشکل چیست.
کولپوسکوپی (Colposcopy) روشی است که بهطور گستردهای برای تشخیص ضایعات غیرعادی در گردن رحم استفاده میشود. پزشک محلولی سرکه مانند را بر روی گردن رحم میریزد و سپس از وسیلهای بسیار مشابه میکروسکوپ که کولپوسکوپ نامیده میشود استفاده مینماید تا به دقت گردن رحم را ببیند. سپس ممکن است پزشک گردن رحم را با محلولی حاوی ید بپوشاند (روشی که به تست شیلر مرسوم است) با این روش سلولهای سالم قهوهای رنگ میشوند اما سلولهای غیرعادی رنگ سفید یا زرد را به خود میگیرند، تمامی این آزمایشات در مطب پزشک قابل انجام هستند.
امکان دارد پزشک مقدار اندکی از بافتهای گردن رحم را که برای آزمایش توسط یک آسیبشناس بردارد. این عمل، بیوپسی یا تکهبرداری نامیده میشود. در نوعی از تکهبرداری، پزشک از وسیلهای برای برداشتن قطعههای کوچکی از بافت گردن رحم استفاده میکند. روش دیگری که برای انجام بیوپسی بهکار گرفته میشود روش برش الکتریکی میباشد.
در این روش، پزشک از یک حلقه سیم که توسط جریان الکتریسیته داغ میشود برای برداشتن یک قطعه نازک گرد از بافت استفاده میکند. اینگونه نمونهبرداری ممکن است در مطب پزشک با استفاده از بیهوشی موضعی انجام شود.
همچنین پزشک شاید بخواهد داخل دهانه گردن رحم که در طول کولپوسکوپی دیده نمیشود را معاینه کند، در روشی به نام کورتاژ داخل گردن رحم (ECC)، پزشک از یک وسیلهٔ قاشقی کوچک برای تراشیدن بافت از داخل دهانه گردن رحم استفاده میکند.
این روش برای برداشتن بافت ممکن است باعث خونریزی یا سایر ترشحات گردد گرچه، معمولاً ترمیم به سرعت انجام میشود. همچنین زنان اغلب دردی مشابه دل دردهای قاعدگی تجربه خواهند کرد که آن نیز با دارو التیام مییابد. با وجود تمامی روشهای فوق احتمال دارد نتایج آزمایشها مشکوک یا غیرطبیعی باشند. در این صورت، پزشک نمونهٔ بزرگتر و مخروطی شکلی از بافت را برخواهد داشت. این روش، که Conization یا مخروطبرداری نام دارد، به آسیبشناس این اجازه را میدهد که ببیند آیا سلولهای غیرعادی به بافتهای عمقیتر گردن رحم نیز نفوذ کردهاند یا خیر. همچنین ممکن است نمونهبرداری مخروطی برای درمان ضایعات پیشسرطانی بهکار رود بدین ترتیب که تمامی محل ضایعه بههمراه قسمتی از بافت زیرین آن برداشته شده و محل آن با بافت سالم ترمیم خواهد شد. این عمل با بیهوشی موضعی یا عمومی قابل انجام است و بنابراین میتوان آن را در مطب پزشک یا بیمارستان انجام داد. گاهی اوقات علائم بیمار و نتایج غیرطبیعی آزمایش در اثر بیماریهای مخاط خود رحم ایجاد میشوند و نه بیماری گردن رحم. در این حالت، پزشک میتواند با استفاده از روش کورتاژ (D&C) دهانه گردن رحم را باز کرده و از قاشقکی برای تراشیدن بافت از غشای مخاطی داخل رحم و نیز کانال گردن رحم، استفاده نماید.
- درمان اختلالات پیشسرطانی
درمان ضایعه پیشسرطانی گردن رحم به تعدادی از عوامل بستگی دارد. خفیف یا شدید بودن ضایعه، تمایل بیمار برای بچهدار شدن و یا صلاحدید پزشک از جمله این عوامل هستند. زنان با ضایعه خفیف شاید به درمان بیشتری نیازی نداشته باشند، بهویژه اگر قسمت غیرعادی در طول بیوپسی کاملاً برداشته شده باشد، اما باید معاینات لگنی و آزمایش پاپامسیر را بهطور منظم انجام دهند.
هنگامی که ضایعه پیشسرطانی به درمان نیاز دارد، پزشک میتوانند از کرایوسرجری (فریز کردن)، سوزاندن ضایعات یا جراحی یا لیزر برای از بین بردن ضایعات غیرعادی، بدون آسیب رسندن به بافت سالم مجاور استفاده کند. درمان ضایعات پیشسرطانی ممکن است باعث ایجاد دل درد با سایر دردها، خونریزی یا بروز ترشحات آبکی شود. در برخی موارد، ممکن است نیاز به برداشتن رحم باشد، مخصوصاً اگر سلولهای غیرعادی در داخل دهانه گردن رحم یافت شوند. این عمل جراحی زمانی قابل انجام است که بیمار قصد نداشته باشد در آینده بچهدار شود.
- درمان سرطان گردن رحم
- تشخیص مرحله بیماری
انتخاب نوع درمان برای سرطان به محل و اندازهٔ تومور، مرحله (وسعت) بیماری، سن بیمار و سلامت عمومی وی سایر عوامل وابسته است. مرحله بیماری به ما نشان میدهد که سرطان تا چه حد پیشرفت داشته و به چه اعضائی گسترش یافته است. در طی مراحل تشخیص بیماری معمولاً آزمایشات خون و ادرار انجام میشود.
همچنین ممکن است پزشک معاینات لگنی را وقتی که بیمار در اطاق عمل تحت بیهوشی است بهطور کامل انجام دهد. در طول این آزمایش پزشک همچنین ممکن است از سیتوسکپی (دیدن داخل مثانه) و یا آندوسکوپی روده بزرگ استفاده کند. در طی سیستوسکوپی، پزشک درون مثانه را با یک لولهٔ باریک که مجهز به یک منبع نورانی و یک دوربین ظریف است مشاهده میکند. آندوسکوپی روده بزرگ عملی است که در آن از یک لولهٔ باریک و انعطافپذیر برای معاینه راست روده و بخش پائینی روده بزرگ استفاده میشود چرا که ممکن است سرطان گردن رحم به مثانه و راست روده گسترش یابد. پزشک همچنین ممکن است عکسبرداری با اشعه X یا سایر تستها را برای معاینه و بررسی این اعضاء تجویز کند. همچنین ممکن است زنان به عکسبرداری با اشعه ایکس با یا بدون تزریق ماده حاجب از کلیهها و مثانه نیاز داشته باشند. همچنین امکان دارد پزشک با استفاده از عکسبرداری با تنقیه باریم، رودهها و راست روده را مورد بررسی قرار دهد. سیتیاسکن معمولاً بهمنظور جستجوی گرههای لنفاوی که ممکن است بهخاطر در بر داشتن سلولهای سرطانی بزرگ شده باشند انجام میشود. در این روش عکسهای متعدد اشعه ایکس با کمک کامپیوتر در کنار هم قرار گرفته، تصویر دقیقی را از اعضاء داخلی شکم ارائه میدهند.
سایر روشها که ممکن است برای معاینه داخل بدن استفاده شوند سونوگرافی و MRI میباشند.ـ آمادگی برای درمان
بسیاری از بیماران مبتلا به سرطان گردن رحم میخواهند هر آنچه میتوانند درباره بیماریها و انتخاب نوع درمانشان یاد بگیرند تا بتوانند نقشی فعال در تصمیمگیری راجع به مراقبتهای پزشکی خود داشته باشند. پزشکان و سایر متخصصین حاضر در تیم پزشکی میتوانند به زنان در یادگیری آنچه بدان احتیاج دارند کمک کنند.
برخی پرسشها که قبل از شروع درمان برای بیماران مبتلا به سرطان گردن رحم مطرح است عبارتند از:
بیماری من در چه مرحله است؟
کدام نوع درمان برای من مناسب است؟
شانس موفقیتآمیز بودن این درمان چقدر است؟
خطرات و اثرات جانبی و احتمالی هر درمان چیست؟
درمان چه مدت طول خواهد کشید؟
درمان حدوداً چقدر هزینه در برخواهد داشت؟
هرچند وقت یکبار احتیاج به یک معاینه عمومی دارم؟
هنگامیکه به بیمار گفته میشود که مبتلا به سرطان است، فرد ممکن است بهطور طبیعی دچار پریشانی و نگرانی شود. این حالتها باعث میشوند تا بیمار نتواند همهٔ سئوالات خود را از پزشک بپرسد. اغلب تهیه یک لیست از پرسشها میتواند کمک کند. همچنین، بیماران میتوانند برای بهیاد داشتن صحبتهای پزشک خود از یادداشتبرداری یاضبط صوت استفاده کنند.
برخی از مردم نیز ترجیح میدهند که شخصی از اعضاء خانواده یا یک دوست را به هنگام مشاوره با پزشک همراه خود ببرند. بیمار نباید احساس کند که در عرض یک جلسه نیاز به پرسیدن همه پرسشها و رسیدن به همهٔ پاسخها است. وی فرصتهای دیگری هم خواهد داشت تا با پزشک خود صحبت کند و بخواهد پزشک مطالب جزئیتری را برایش توضیح دهد و اطلاعات بیشتری در اختیارش بگذارد.
- روشهای درمان
روشهای درمانی مختلفی برای برخورد با سرطان گردن رحم وجود دارد. این روشها عبارتند از جراحی، پرتودرمانی و شیمیدرمانی. بیماران اغلب یک تیم متخصص از جمله متخصص سرطانشناسی زنان و متخصصین پرتودرمانی درمان میشوند. این پزشکان معمولاً یک روش درمانی یا ترکیبی از روشهای مختلف را بهکار میگیرند. جراحی یک درمان موضعی برای برداشتن بافت غیرعادی داخل یا نزدیک گردن رحم میباشد. اگر سرطان تنها بر روی سطح گردن رحم باشد پزشک برای از بین بردن سلولهای سرطانی از روشهای مشابه آنچه در درمان ضایعات بهکار میرود استفاده میکند. اگر بیماری به لایههای عمیقتر گردن رحم حمله کرده باشد اما هنوز به خارج از گردن رحم گسترش نیافته باشد، پزشک یک عمل جراحی برای برداشتن تومور انجام میدهد، اما رحم و تخمدانها را باقی میگذارد. گرچه در سایر موارد شاید نیاز به برداشتن رحم باشد و یا ممکن است خود بیمار آن را انتخاب نماید، بهویژه اگر تصمیم به بچهدار شدن نداشته باشد. در این روش، پزشک کل رحم به اضافه گردن رحم را بر میدارد، گاهی اوقات تخمدانها و لولههای فالوپ نیز برداشته میشوند. بهعلاوه، ممکن است پزشک گرههای لنفاوی نزدیک رحم را بردارد تا بفهمد سرطان در این اعضا پخش شده است یا خیر.
برخی پرسشها که ممکن است زنان بخواهند بیش از عمل جراحی از پزشک بپرسند:
در طی عمل چه اتفاقی خواهد افتاد؟
پس از انجام عمل چگونه خواهم بود؟
اگر درد داشته باشم، چگونه به من کمک خواهید کرد؟
چه موقع میتوانم فعالیتهای عادی خود را از سر بگیرم؟
این درمان چه تأثیر بر فعالیتهای جنسی من خواهد داشت؟
در پرتودرمانی از اشعههای پر انرژی برای از بین بردن سلولهای سرطانی و جلوگیری از رشد آنها استفاده میشود. همچون عمل جراحی، پرتودرمانی هم یک درمان موضعی است. پرتو فقط میتواند بر سلولهای واقع در محل درمان اثر بگذارد. این پرتو ممکن است بهوسیلهٔ یک دستگاه بزرگ (تشعشع خارجی) یا از مواد رادیو اکتیوی که مستقیماً در داخل گردن رحم قرار داده میشوند (تشعشع داخل حفرهای) ایجاد شود. در برخی بیماران از هر دو نوع پرتودرمانی استفاده میشود. بیماری که پرتو درمانی خارجی دریافت مینماید باید هر روز برای درمان به کلینیک یا بیمارستان برود. این درمان معمولاً پنج روز در هفته بهمدت ۵ تا ۶ هفته صورت میگیرد.
برای تشعشع درونی یا داخل حفرهای، کپسولی حاوی ماده رادیواکتیو مستقیماً در داخل گردن رحم کار گذاشته میشود. ماده کاشته شده اشعه درمانی را از نزدیک بر سلولهای سرطانی میتاباند در حالیکه بیشتر بافت سالم را بهحال خود میگذارد. آن ماده معمولاً بهمدت ۱ تا ۳ روز در محل باقی گذاشته میشود، و درمان شاید برای چندین بار در طول دورهای ۱ الی ۲ هفتهای تکرار شود. در مدتی که مواد رادیواکتیو در محل هستند بیمار در بیمارستان باقی میماند.
برخی پرسشها که ممکن است زنان بخواهند پیش از پرتو درمانی از پزشک بپرسند:
هدف از این درمان چیست؟
درمان چگونه انجام میشود؟
این درمان چه مدت طول میکشد؟
وضعیت سلامت من در حین درمان چگونه خواهد بود؟
چه کارهائی را میتوان در طول درمان برای مراقبت از خودم انجام دهم؟
آیا میتوانم فعالیتهای عادی خود را ادامه دهم؟
این درمان چه تأثیری بر فعالیتهای جنسی من خواهد گذاشت؟
شیمیدرمانی بهمعنی استفاده از داروها برای از بین بردن سلولهای سرطانی استو این شیوه غالباً زمانی که سرطان گردنی به سایر اعضاء بدن گسترش یافته باشد بهکار گرفته میشود. ولی از این روش درمان در جهت افزایش اثر پرتودرمانی نیز استفاده میشود. ممکن است پزشک فقط یک دارو یا ترکیبی از داروها را بهکار برد. داروهای ضدسرطان که برای درمان سرطان گردن رحم استفاده میشوند ممکن است از راه تزریق عروقی یا به صورت خوراکی استفاده شوند. شیمی درمانی یک روش درمانی عمومی است بدینمعنا که داروها از طریق جریان خون، به تمامی اندامهای بدن میرسد.
شیمیدرمانی در دورههای متناوب انجام میشود، بدین صورت که در بین دورههای درمان، بیمار دورههائی از استراحت را بدون دریافت داروی شیمی درمانی میگذارند. بسیاری از بیماران شیمی درمانی را بهصورت سرپائی در بیمارستان، مطب پزشک یا در خانه انجام میدهند. البته بسته به این که چه داروهائی داده شده و سلامت عمومی بیمار چگونه باشد، ممکن است نیاز باشد که وی در طول مدت درمان به بیمارستان بماند.
برخی پرسشها که ممکن است زنان بخواهند پیش از آغاز شیمی درمانی از پزشک خود بپرسند عبارتند از:
هدف از این درمان چیست؟
چه داروهائی استفاده خواهیم کرد؟
آیا داروها عوارض جانبی دارند؟ چگونه میتوان با این عوارض مقابله کرد؟
چه مدت باید این درمان را ادامه دهم؟
- عوارض (اثرات) جانبی درمان
از بین بردن سلولهای سرطانی بدون آسیب رساندن به سایر سلولهای سالم بدن بسیار مشکل است. از آنجائی که درمان به سلولها و بافتهای سالم هم آسیب میرساند اغلب ممکن است عوارض جانبی ناخوشایندی بهوجود آیند. عوارض جانبی درمان سرطان عمدتاً وابسته به نوع و وسعت درمان است. همچنین، بیماران بهگونههای مختلفی واکنش نشان میدهند. پزشکان و پرستاران میتوانند عوارض جانبی احتمال درمان را برای بیماران توضیح دهند و قادرند به التیام عوارضی که ممکن است در طول مدت درمان یا پس از آن رخ میدهد کمک نمایند. این مهم است که پزشک را از عوارض جانبی ایجاد شده مطلع کنیم.
- جراحی
روشی است که برای برداشتن یا از بین بردن سرطانهای موضعی روس سطح گردن رحم بهکار میرود، مشابه آن چه برای درمان ضایعات پیش سرطانی بهکار گرفته میشود. ممکن است درمان باعث احساس گرگفتگی در پائین شکم یا سایر دردها، خونریزی، یا سایر ترشحات آبکی شود. برداشتن رحم یک جراحی بزرگ است.
برای مدت چند روز پس از عمل، بیمار ممکن است در پائین شکم خود درد داشته باشد. پزشک میتواند برای کنترل درد دارو تجویز کند. بیمار شاید برای تخلیه ادرار دچار مشکل باشد و احتمالاً برای چند روزی پس از جراحی احتیاج به سوند ادراری دارد تا به مثانهاش وارد شده و ادرار را تخلیه کند. همچنین شاید بیمار در انجام عمل دفع مشکل داشته باشد. برای یک دوره زمانی پس از جراحی، فعالیتهای بیمار باید محدود شود تا بهبودی انجام پذیرد. فعالیتهای عادی، از جمله مقاربت جنسی معمولاً میتواند پس از ۴ الی ۸ هفته از سر گرفته شود. زنانی که رحمشان برداشته شده است دیگر دورههای قاعدگی نخواهند داشت. گرچه معمولاً میل جنسی یا توانائی انجام مقاربت تحت تأثیر این جراحی قرار نمیگیرد. از طرفی دیگر، سیاری زنان پس از عمل جراحی به لحاظ عاطفی، اوقات سختی را میگذرانند. ممکن است دید زن از جنسیت خود تغییر کند و شاید احساس کمبود عاطفی نماید. چرا که دیگر نخواهد توانست بچهدار شود. وجود یک همسر یا همراه فهیم در این زمان بسیار مهم است. زنان شاید بخواهند این مطالب را با پزشک، پرستار، مددکار اجتماعی یا یک مقام مذهبی در میان بگذارند.
- پرتو درمانی
بعضی از بیماران، بهویژه در هفتههای آخر درمان، در طی پرتودرمانی بسیار خسته میشوند. استراحت در اینگونه موارد مهم است. اما معمولاً پزشکان به بیماران توصیه میکنند که فعالیت خود را کاهش ندهند و تا حدی که میتوانند فعال باشند. ممکن است با پرتودرمانی خارجی، منطقه درمان شده دچار ریزش مو شده و پوست ناحیه قرمز، خشک و حساس شود. بیماران ممکن است از خارش شکایت داشته باشند. همچنین ممکن است پوست قسمتی که تحت درمان قرار میگیرد دچار تیرگی دائمی گردد یا برنزه شود. در صورت امکان، این محدوده باید در معرض هوای آزاد قرار بگیرد اما از نور خورشید محافظت شود. بیماران باید از پوشیدن لباسهائی که در آن محل اصطکاک زیاد ایجاد میکند اجتناب کنند. معمولاً به زنان توصیه میشود که در طول مدت پرتودرمانی یا هنگامی که ماده رادیواکتیو در محل کار گذاشته شده مقاربت نکنند. گرچه بیشتر آنان چند هفته پس از اتمام درمان میتوانند فعالیت جنسی را از سر گیرند. گاهی اوقات، پس از پرتودرمانی مهبل تنگ و انعطافپذیریش کمتر میشود و ممکن است مقاربت دردناک شود. باید به بیماران آموخته شود که چگونه از وسائل مخصوص گشادکننده مهبل یا مواد لعزندهٔ محلول در آب (لوبریکانتها) برای به حداقل رساندن این مشکلات استفاده کنند. همچنین ممکن است بیمارانی که پرتودرمانی داخلی یا خارجی دریافت میکنند، دچار اسهال شده یا اغلب به هنگام دفع ادرار احساس ناراحتی کنند.
پزشک میتواند توصیههائی ارائه دهد یا داروهائی تجویز نماید تا اینگونه مشکلات را کنترل کند.- شیمی درمانی
عوارض جانبی شیمی درمانی عموماً به داروها و میزان مصرف آنها بستگی دارد. بهعلاوه، همچون انواع دیگر درمانها، عوارض جانبی از شخص به شخص دیگر فرق میکند. بهطور کلی داروهای ضدسرطانی بر سلولهائی که به سرعت تقسیم میشوند اثر میگذارد. از جمله این سلولها، سلولهای خونی هستند که با عفونت مبارزه میکنند و در لختهشدن خون مؤثرند و یا اکسیژن را به سایر اعضاء بدن میبرند. گاهی اوقات داروهای شیمی درمانی باعث کاهش فعالیت مغز استخوان و کاهش تولید سلولهای خونی میشوند در این صورت ممکن است بیماران دچار خونریزیها یا کبودیهای متعدد شده یا استعداد بیشتری نسبت به عفونت داشته باشند و یا در اثر کم خونی بیحال یا ضعیف شوند. همچنین سلولهای ریشه مو و سلولهائی که لوله گوارش را تشکیل میدهند از سلولهائی هستند که بهسرعت تکثیر میشوند و معمولاً تحت تأثیر اثرات سوء این داروها قرار میگیرند. هنگامی که شیمی درمانی بر این سلولها تأثیر میگذارد، ممکن است بیماران موهایشان را دست بدهند یا دچار عوارض جانبی از قبیل اشتهای کم، تهوع، استفراغ، یا دردهای دهان گردند. پزشک میتواند داروهائی تجویز کند تا با این عوارض مقابله شود. عوارض جانبی در دورههای بهبودی بین درمان یا پس از این که درمان پایان یافته باشد بهتدریج از بین میروند.
دهان میتواند عمل غذا خوردن را مشکل سازد. برای برخی بیماران، غذاها مزهای متفاوت مییابند. همچنین ممکن است بیمار به علت ناخوشی یا خستگی میل به غذا نداشته باشد. خوب خوردن در طول درمان سرطان به تأمین کالری لازم برای جلوگیری از کاهش وزن و بهدست آوردن نیروی کافی کمک میکند. بیمارانی که خوب غذا میخورند اغلب احساس بهتر و انرژی بیشتری دارند. بهعلاوه، آنها قادرند که با عوارض جانبی درمان بهتر دست و پنجه نرم کنند. پزشکان، پرستاران و متخصصین برنامه غذائی میتوانند توصیههای خوبی برای یک تغذیه مناسب ارائه دهند.
- مراقبتهای پس از درمان
آزمایشهای پس از درمان، از جمله معاینات دورهای، آزمایش پاپاسمیر، و سایر تستهای آزمایشگاهی برای زنانی که بهخاطر تغییرات پیشسرطانی و یا سرطان گردن رحم درمان شدهاند، بسیار مهم هستند. پزشک برای چندین سال این تستها و آزمایشها را به دفعات انجام میدهد تا بفهمد که هیچ نشانهای از بازگشت بیماری وجود ندارد. همچنین درمان سرطان میتواند سالها بعد عوارض جانبی ایجاد کند، به این دلیل بیماران باید معاینههای عمومی خود را بهطور منظم ادامه دهند و هرگونه مشکل در سلامتیشان را گزارش کنند.
- حمایت از بیماران سرطانی
زندگی کردن با یک بیماری جدی، راحت نیست. بیماران سرطانی و کسانی که از آنها مراقبت به عمل میآورند با مشکلات و مسائل بسیاری رویارو هستند. کنار آمدن با این مشکلات هنگامی که مردم از اطلاعات مفید و خدمات حمایتی برخوردار میگردند، راحتتر میشود. شاید بیماران سرطانی نگران از دست دادن شغل، مراقبت از خانواده، انجام دادن فعالیتهای روزانه یا آغاز یک رابطه جدید باشند. نگرانیهای راجع به آزمایشها، درمانها، اقامت در بیمارستان و صورتحسابهای پزشکی نیز معمول هستند. پزشکان، پرستاران، و سایر اعضاء تیم مراقبتهای پزشکی قادرند به پرسشهای راجع به درمان، کار یا سایر فعالیتها پاسخ دهند. همچنین ملاقات با یک مددکار اجتماعی، مشاور یا روحانی میتواند برای بیمارانی که میخواهند درباره احساسات یا دل نگرانیهایشان گفتگو نمایند مفید باشد. دوستان و بستگان میتوانند بسیار دلگرم کننده باشند. همچنین گفتگو با سایر بیماران که مبتلا به سرطانند به بسیاری از بیماران سرطانی کمککننده است. البته به یاد داشتن این نکته بسیار مهم است که برای هر بیمار متفاوت است. روشهای درمان و کنار آمدن با سرطان که برای شخصی کارساز است شاید برای دیگری مفید نباشد. حتی اگر هردوی آنها مبتلا به یک نوع سرطان باشند. فکر خوبی است که نصایح دوستان و بستگان را با پزشک در میان گذاشت. اغلب مددکار اجتماعی یک بیمارستان یا کلینیک میتواند گروههائی را پیشنهاد کند که قادرند در رابطه با توانبخشی، حمایت عاطفی، کمک مالی، نقل و انتقالات، یا مراقبتهای خانگی به بیماران کمک کنند.
- دستاوردهای آینده
چشمانداز برای زنان مبتلا به تغییرات پیشسرطانی یا سرطان گردن رحمی که در مراحل اولیه است بسیار عالی است، تقریباً همه بیماران با این وضعیت، قابل درمانند. پژوهشگران بهدنبال یافتن راههای بهتری برای درمان سرطانهای مهاجم گردن رحم هستند. طبیعتاً بیماران و خانوادههایشان علاقه دارند بدانند که در آینده چه پیشرفتهائی در مورد سرطان صورت خواهد گرفت. بیماران از آمار و ارقام برای درک شانس معالجه خود استفاده میکنند. بسیار مهم است که بهخاطر داشته باشیم که این آمار، میانگینهائی بر اساس تعداد زیادی بیمار میباشد، اما نمیتوانند برای پیشبینی این که برای یک بیمار مشخص چه روی خواهد داد استفاده شوند، چرا که هیچ دو بیماری مثل هم نیستند، درمانها و پاسخ به آنها به اندازه زیادی متفاوتند. پزشکی که از بیمار مراقبت بهعمل میآورد و تاریخچهٔ پزشکی او را میداند، بهترین فرد برای مشاوره در این زمینه است. هنگامی که پزشکان درباره گذراندن بیماری یا بهبودی سرطان سخن میگویند ممکن است بیشتر از عبارتهائی چون فروکش کردن بیماری استفاده کنند تا درمان. گرچه بسیاری از زنان مبتلا به سرطان گردنی کاملاً بهبود مییابند، اما پزشکان همواره از اینگونه عبارتها استفاده میکنند چرا که بیماری میتواند بازگشت نماید.
- علت و پیشگیری
پژوهشگران با مطالعه بر روی تعداد زیادی از زنان در سرتاسر جهان، عوامل خطر خاصی که احتمال غیرعادی و سرطانی شدن سلولهای گردن رحم را افزایش میدهد، شناسائی کردهاند. آنها بر این باورند که در بسیاری موارد، سرطان گردن رحم ناشی از وجود عملکرد دو یا چند عامل به همراه یکدیگر میباشد. پژوهشها در جوامع غربی نشان داده در زنانی که پیش از ۱۸ سالگی مقاربت را آغاز نموده یا زنانی که با افراد زیادی مقاربت نمودهاند، خطر ابتلا به سرطان گردن رحم بیشتر است - اگر همسر آنها در سنین پائین مقاربت کرده یا پیش از این، با زنانی که به سرطان گردن رحم مبتلا بوده ازدواج نموده است، این خطر باز هم بیشتر میشود. محققین دقیقاً نمیدانند چرا فعالیتهای جنسی همسران بر خطر رشد سرطان گردن رحم زنان تأثیر میگذارد. گرچه پژوهشها نشان میدهند که برخی ویروسهای منتقل شده از راه جنسی میتواند سلولهای گردن رحم را دستخوش یک سری تغییرات کنند که به مرور زمان به سرطانی شدن منتهی میشوند. در جوامع غربی، زنانی که خود یا همسرانشان با افراد زیادی مقاربت داشتهاند در معرض خطر بیشتری برای ابتلا به سرطان گردن رحم میباشند چرا که این افراد به احتمال بیشتری گرفتار ویروسهای منتقل شده از طریق روابط جنسی شدهاند.
محققین در حال مطالعه اثرات ویروسهای پاپیلومای انسانی که از طریق جنسی انتقال مییابد هستند (HPV). برخی از این ویروسها، باعث ایجاد زگیلهای تناسلی میشوند. بهعلاوه آنها بر این باورند که برخی از این ویروسها باعث رشد سلولهای غیرعادی در گردن رحم شده، ممکن است نقشی در پیشرفت سرطان داشته باشند. آنها دریافتهاند که زنانی که خود یا همسرشان مبتلا به عفونت به HPV هستند، بیش از سایر افراد جامعه در معرض خطر پیشرفت سرطان گردن رحم هستند. البته این ویروس در همه زنانی که این بیماری را دارند، موجود نیست. به این دلیل محققین معتقدند که سایر عوامل نیز همراه با HPV عمل میکنند. به عنوان مثال ممکن است ویروسهای تبخالی تناسلی در این امر نقش داشته باشند. برای پیبردن به نقش این ویروسها و اینکه چگونه بههمراه سایر عوامل در جهت پیشرفت سرطان گردن رحم عمل میکنند به پژوهشهای بیشتری نیاز است. سیگار کشیدن نیز خطر سرطان گردن رحم را افزایش میدهد، گرچه مشخص نیست چرا و چگونه. این خطر بسته به تعداد سیگارهای مصرفی روزانه یا تعداد سالهائی که یک زن سیگار کشیده است، افزایش مییابد. زنانی که به مادرانشان در طی بارداری برای جلوگیری از سقط، دی اتیل استیل بسترول (DES) داده شده، در معرض خطر بیشتری هستند (این دارو از ۱۹۴۰ تا ۱۹۷۰ استفاده میشده است و امروزه دیگر تولید نمیشود). یک نوع نادر سرطان گردن رحم و واژن در تعدادی از زنان که مادرانشان DES مصرف نمودهاند دیده شده است. گزارشهای متعدد نشان میدهد زنانی که سیستم ایمنیشان ضعیف شده است، بیش از سایرین احتمال ابتلا به سرطان گردن رحم را دارند بهعنوان مثال، خانمهائی که مبتلا به ویروس بالا HIV (ویروس مولد بیماری ایدز) هستند در معرض خطر بیشتری قرار دارند. همچنین، بیماران پیوندی، که داروهائی جهت سرکوب سیستم ایمنی و جلوگیری از پس زدن پیوند مصرف میکنند، بیش از دیگران در معرض خطر گسترش ضایعات پیشسرطانی قرار دارند. برخی پژوهشگران معتقدند این خطر در زنانی که قرصهای ضد حاملگی مصرف مینمایند نیز بیشتر است. گرچه، محققین درنیافتهاند که آیا خود قرص مستقیماً باعث سرطان گردن رحم میگردد یا نه؟ اثبات این رابطه بسیار مشکل است چرا که دو عامل خطر اصلی سرطان - مقاربت در سن پائین و مقاربت با افراد متعدد - در بین زنانی که قرص مصرف مینمایند معمولتر است تا آنهائی که از این داروها استفاده نمیکنند. هنوز، برچسبهای اینگونه قرصها، زنان را از این خطر احتمالی برحذر داشته و به آنها توصیه میکند تا هر سال آزمایش پاپاسمیر انجام بدهند.
برخی پژوهشها نشان داده که مصرف ویتامین A نقشی در توقف یا جلوگیری از تغییرات پیشسرطانی در سلولها، از جمله سلولهای گردن رحم دارد. پژوهشهای بیشتر بر روی فرمهای گوناگون ویتامین A شاید به محققین چیزهای بیشتری در ارتباط با جلوگیری از سرطان گردن رحم بیاموزد. در حال حاضر، تشخیص به موقع و درمان بافتهای پیشسرطانی از مؤثرترین راههای جلوگیری از سرطان گردن رحم هستند.
اطلاعات راجعبه تشخیص بهموقع در همین مبحث موجود است. زنان باید با پزشک خود در رابطه با برنامه مناسبی جهت معاینه عمومی و دورهای مشورت کنند. پزشک، بیماران را بر اساس سن، تاریخچهٔ پزشکی و عوامل خطر آنها راهنمائی خواهد کرد.
همچنین مشاهده کنید
نمایندگی زیمنس ایران فروش PLC S71200/300/400/1500 | درایو …
دریافت خدمات پرستاری در منزل
pameranian.com
پیچ و مهره پارس سهند
خرید میز و صندلی اداری
خرید بلیط هواپیما
گیت کنترل تردد
ایران مجلس دولت حجاب رئیس جمهور نماز جمعه رئیسی گشت ارشاد دولت سیزدهم کارگران رهبر انقلاب مجلس شورای اسلامی
سیل هواشناسی تهران کنکور شهرداری تهران سیستان و بلوچستان فضای مجازی سازمان سنجش قتل سلامت پلیس زنان
قیمت دلار قیمت طلا بازار خودرو خودرو قیمت خودرو دلار سایپا بانک مرکزی ارز مسکن ایران خودرو تورم
کیومرث پوراحمد پایتخت تلویزیون خانواده سینمای ایران سریال ترانه علیدوستی فیلم کتاب مهران مدیری موسیقی سینما
کنکور ۱۴۰۳ عبدالرسول پورعباس
اسرائیل رژیم صهیونیستی آمریکا فلسطین غزه جنگ غزه روسیه چین حماس اوکراین ترکیه ایالات متحده آمریکا
فوتبال پرسپولیس جام حذفی آلومینیوم اراک استقلال فوتسال بازی تراکتور تیم ملی فوتسال ایران باشگاه پرسپولیس بارسلونا باشگاه استقلال
هوش مصنوعی گوگل سامسونگ اپل فناوری ربات نخبگان همراه اول ناسا فیلترینگ
سازمان غذا و دارو کاهش وزن مالاریا آلزایمر زوال عقل