دوشنبه, ۱۰ اردیبهشت, ۱۴۰۳ / 29 April, 2024
مجله ویستا
سرطان حنجره
حنجره که جعبه صدا هم نامیده میشود، عضوی است لولهای شکل که با طول تقریباً ۵ سانتیمتر در گردن قرار دارد. این عضو در اعمال نفس کشیدن، سخن گفتن، یا بلعیدن دخالت دارد. حنجره در قسمت بالای نای قرار دارد و دیوارههایش از جنس غضروف هستند گاهی اوقات به غضروف بزرگی که قسمت جلوئی حنجره را تشکیل میدهد، اصطلاحاً سیب آدم نیز گفته میشود. تارهای صوتی، هم دو رشته ماهیچهای هستند که بخش شکل داخل حنجره را تشکیل میدهند. به هنگام عمل دم ابتدا هوا وارد بینی یا دهان شده سپس از میان حنجره و قسمت پائین نای گذشته و وارد ششها میشود و بههنگام عمل بازدم عکس مسیر قبل را طی میکند. بههنگام تنفس تارهای صوتی استراحت میکنند، و هوا از فضای بین آنها بدون ایجاد هیچ صدائی عبور میکند. اما زمانی که سخن میگوئیم تارهای صوتی به هم نزدیک میشوند و حرکت میکنند. بهطوریکه هوای داخل ششها با فشار از بین آنها گذشته و آنها را وادار به ارتعاش میکند، تا بدینوسیله صدا تولید شود. آنگاه زبان، لبها و دندانها این صدا را تبدیل به واژهها و کلام میکنند. مری، یا لولهای که غذا را از دهان به معده هدایت میکند، درست پشت نای و حنجره قرار دارد. دهانههای مری و حنجره در داخل گردن بسیار به هم نزدیک هستند. از این رو وقتی چیزی را میبلعیم، دریچهای به نام اپیگلوت روی حنجره را میپوشاند تا غذا وارد نای نشود.
- سرطان حنجره
همچون همه اندامهای دیگر بدن، حنجره نیز از سلول ساخته شده است. سرطان حنجره، سرطان لارنکس هم نامیده میشود. این سرطان میتواند در هر ناحیهای از حنجره رشد کند مثل دهانهٔ ورودی حنجره (جائی که تارهای صوتی وجود دارند و یا مناطق بالاتر یا پائینتر از آن) اگر سرطان به خارج از حنجره گسترش یابد، معمولاً اول از همه به گرههای لنفاوی (غدد لنفاوی) داخل گردن سرایت خواهد کرد. همچنین میتواند به قسمت پشت زبان، سایر بخشهای گلو و گردن، ششها، و گاعی اوقات به سایر اعضاء بدن سرایت کند. در چنین مواردی باز هم سرطان به همان نام سرطان حنجره نامیده میشود.
- علائم و نشانهها
علائم سرطان حنجره عمدتاً به اندازه و محل تومور بستگی دارد. بیشتر سرطانهای حنجره از تارهای صوتی شروع میشوند. این تومورها بهندرت دردناک هستند، اما تقریباً همیشه باعث گرفتگی (خشونت) و یا سایر تغییرات در صدا خواهند شد. تومورهائی که در ناحیه بالای تارهای صوتی هستند ممکن است باعث برآمدگی گردن، گلودرد، یا گوشدرد شوند. تومورهائی که در ناحیه پائین تارهای صوتی شروع میشوند بسیار نادرند. اینگونه تومورها عمل تنفس را مشکل خواهند ساخت و باعث خسخس سینه یا تنگیتنفس میشوند. سرفههای مزمن یا احساس برآمدگی و گرفتگی گلو نیز میتوانند از علائم خطر سرطان حنجره باشد و با رشد تومور، ممکن است یاعث درد، کمبود وزن، بوی بد دهان و حالتهای خفگی مکرر بههنگام خوردن غذا شوند. در برخی موارد، توموری که در حنجره رشد میکند میتواند باعث دشوار شدن عمل بلع شود همهٔ اینگونه علائم ممکن است به وسیله سرطان یا سایر مشکلات کم خطرتر بهوجود آید. اشخاصی که با چنین علائمی مواجه میشوند معمولاً به متخصص گوش، حلق و بینی مراجعه مینمایند.
- تشخیص
برای یافتن علت هر کدام از این علائم، پزشک تاریخچه پزشکی بیمار را مطالعه و یکسری معاینات کامل انجام خواهد داد. همچنین علاوه بر معاینه علائم عمومی، پزشک بهدقت گردن را بهمنظور بررسی برآمدگیها، ورم و یا سایر تغییر احتمالی معاینه خواهد کرد. همچنین پزشک میتواند داخل حنجره را به دو روش نگاه کند.
- لارنگوسکوپی غیرمستقیم (دیدن حنجره بهوسیله دستگاه)
در این روش پزشک قسمتهای غیرعادی درون گلو را با یک آینه معاینه کوچک که دسته درازی دارند معاینه میکند تا ببیند تارهای صوتی آنطور که باید حرکت میکنند یا خیر. این آزمایش بدون درد است، اما ممکن است از یک بیحسکننده موضعی استفاده شود تا از تحریک گلو و اق زدن جلوگیری شود این آزمایش در مطب پزشک انجام میپذیرد.- لارنگوسکوپی مستقیم
پزشک لولهای بهنام لارنگوسکوپ را وارد بینی یا دهان بیمار میکند و همانطور که لوله از گلو پائین میرود پزشک میتواند آن نواحی را بهوسیله یک آینه ساده نگاه کند. بیحسی موضعی در این مورد از تحریک گلو و اق زدن جلوگیری میکند. همچنین ممکن است برای راحتی بیشتر یک مسکن ضعیف به بیمار داده شود. گاهی هم پزشک از بیهوشی عمومی استفاده کرده تا شخص را بخواباند. این آزمایش میتواند در مطب پزشک، کلینیک بیماران سرپائی یا بیمارستان انجام پذیرد. در صورتی که پزشک برخی نواحی را غیرعادی تشخیص دهد،بیمار باید بیوپسی، شود (برداشتن و بررسی بافت یا سلول برای تشخیص بیماری بیوپسی مطمئن یا بیهوشی استفاده شده و پزشک بهوسیله لارنگوسکوپ قسمتهائی از بافت را بهعنوان نمونه بر میدارد، سپس یک آسیبشناسی این نمونه بافت را زیر میکروسکوپ مطالعه مینماید تا ببیند که سرطانی هستند یا خیر. اگر تشخیص، سرطان باشد، آسیبشناس قادر خواهد بود نوع آن را نیز مشخص کند. تقریباً همه سرطانهای حنجره، سرطان، سرطانهای حنجره، سرطان مانندی که سطح اپیگلوت، تارهای صوتی و سایر قسمتهای حنجره را تشکیل میدهند شروع میشود. اگر تشخیص آسیبشناس سرطان باشد، پزشک باید مرحله (وسعت) آن را بداند تا بهترین درمان برنامهریزی کند. برای دریافتن اندازه تومور و این که آیا سرطان گسترش یافته است، پزشک معمولاً آزمایشهای بیشتری از جمله تصویربرداری، سیتیاسکن، و یا ام.آر.آی تجویز مینماید. در آزمایش سیتیاسکن تعداد زیادی عکس با تصویربرداری برداشته میشود. سپس کامپیوتر آنها را کنار هم چیده تا تصاویری کامل از نواحی داخل بدن بسازد روش ام.آر.آی یک نوع عکسبرداری است که با استفاده از یک میدان مغناطیسی قوی که به کامپیوتر متصل است انجام میشود.
- انتخاب نوع درمان
درمان سرطان حنجره به عواملی چند بستگی دارد. محل و اندازه تومور و این که چقدر پیشرفت نموده از جملهٔ این عواملند. برای انتخاب یک درمانهای متفاوت را در نظر میگیرد. بسیاری از بیماران دوست دارند که دربارهٔ بیماری خود و نحوه درمان آن اطلاعاتی کسب کنند تا بدینوسیله در تصمیمگیریهائی که در خصوص مراقبت پزشکی آنها گرفته میشود نقشی فعال ایفا کنند. بیمار و پزشک باید انواع درمانهای مختلف را بهدقت با یکدیگر بحث کنند. چرا که این بیماری ممکن است چهره، صدا و نوع تنفس بیمار را تغییر دهد. در بسیاری موارد، بیمار همزمان با پزشک و با یک آسیبشناس گفتاری دربارهٔ شیوههای درمانی و تغییرات احتمالی صدا و ظاهر خویش به صحبت مینشینند. آنانی که سرطان حنجره دارند، سئوالات مهمی برای پرسیدن دارند و پزشک و اعضاء تیم مراقبت پزشکی بهترین افراد برای پاسخگوئی هستند. بسیاری از بیماران میخواهند دربارهٔ وسعت بیماری خود این که چگونه میشود درمانش نمود، چقدر انتظار موفقیت میرود و اینکه چقدر هزینه در برخواهد داشت اطلاعاتی کسب کنند. برخی پرسشها که شاید بیماران بخواهند از پزشک خود بپرسند:
چه راههائی برای درمان وجود دارد؟
جه فوایدی از هر روش درمانی انتظار میرود؟
خطرات احتمالی و اثرات جانبی هر درمان چه هستند؟
بعد از درمان چطور صحبت خواهم کرد؟
به لحاظ ظاهری چطور بهنظر خواهم رسید؟
آیا باید تغییری در فعالیتهای روزانه بهوجود بیاورم؟
اگر چنین است، برای چه مدت؟
کی قادر خواهم بود کارم را از سر بگیرم؟
هرچند وقت یکبار احتیاج به یک معاینه عمومی خواهم داشت؟هنگامی که تشخیص داده شود فردی مبتلا به سرطان است، شوک روحی و استرس واکنشهائی طبیعیاند. و این حالتها باعث میشوند تا بیمار نتواند همه سئوالات را از پزشک بپرسد. اغلب تهیه یک لیست از پرسشها میتواند کمک خوبی باشد. همچنین بیماران میتوانند برای فراموش نکردن صحبتهای پزشک خود از یادداشتبرداری یا ضبط صوت استفاده کنند. برخی از مردم نیز ترجیح میدهند که شخصی از اعضاء خانواده یا یک دو ست را بههنگام صحبت با پزشک همراه خود ببرند.
-روشهای درمان
درمان سرطان حنجره غالباً از طریق پرتودرمانی و جراحی صورت میپذیرد. به این روش، درمان موضعی میگویند. بدان معنی که فقط بر سلولهای سرطانی واقع در محل درمان تأثیر میگذارد. شاید برخی بیماران هم شیمیدرمانی شوند. بدین معنی که داروها در جریان خون بد جاری میشوند و میتوانند به همه سلولهای بدن دسترسی یابند بسته به نیاز بیمار، پزشک شاید از یک روش یا مجموعهای از روشها برای درمان استفاده کند. در برخی موارد شاید پزشک با یک تیم متخصص شامل سرطانشناس، آسیبشناس، متخصص گوش و حلق و بینی، متخصص تغذیه و ... تبادلنظر کند.
- پرتودرمانی
در پرتودرمانی از اشعههای با انرژی بالا برای از بین بردن سلولهای سرطانی و بازداشتن آنها از رشد استفاده میشود. اشعه مستقیماً به تومور یا محلی نزدیک به آن تابانده میشود در صورت امکان، پزشکان این روش را توصیه میکنند، چرا که میتواند تومور را طوری از بین ببرد که بیمار صدای خود را از دست ندهد ممکن است در روش پرتودرمانی از جراحی هم استفاده شود، بدین معنی که پیش از عمل جراحی تومور را کوچک کرده یا آن سری سلولهای سرطانی که باقی میمانند را از بین میبرند. همچنین برای آن دسته از تومورهائی که با عمل جراحی برداشته نمیشوند یا به هر دلیلی بیمار نمیتواند عمل جراحی داشته باشد از پرتودرمانی استفاده میشود. اگر تومور پس از عمل جراحی عود کرد، عموماً از طریق پرتودرمانی معالجه خواهد شد. پرتودرمانی معمولاً ۵ روز در هفته بهمدت ۵ تا ۶ هفته صورت میگیرد.
ـ جراحی و یا جراحی و تشعشع
در صورتی که پرتودرمانی پاسخگو نباشد یا تومور دوباره عود کند از این روش معمول استفاده میشود. وقتی بیماران بهعمل جراحی احتیاج مییابند، نوع جراحی اساساً به اندازه و محل دقیق تومور بستگی دارد. اگر تومور واقع بر تارهای صوتی، بسیار کوچک باشد، ممکن است پزشک از لیزر استفاده کند. اشعه لیزر میتواند همچنین تیغ جراحی تومور را بردارد. در عمل جراحی حنجره ممکن است تمامی حنجره و یا تنها قسمتی از آن برداشته شود. در هر کدام از این عملها پزشک یک حفره (سوراخ) در قسمت جلوی گردن ایجاد میکند، به این عمل تراکئوستومی گفته میشود.
(این سوراخ ممکن است موقت یا دائمی باشد) هوا از طریق این نای وارد ششها شده و خارج میگردد.
یک لوله تراکئوستومی این مسیر هوای جدید را باز نگه میدارد.
هنگامیکه تنها قسمتی از حنجره در طی عمل جراحی میشود برداشت. جراح تنها قسمتی از حنجره مثلاً فقط یک تار صوتی، قسمتی از یک تار، یا فقط اپیگلوت را برخواهد داشت و سوراخ ایجاد شده هم موقتی خواهد بود. پس از یک دوره کوتاه بهبودی لوله تراکئوستومی برداشته میشود و سوراخ ایجاد شده بسته میشود. آنگاه بیمار میتواند به طریق معمول نفس کشیده و حرف بزند. گرچه در برخی موارد ممکن است صدا خشن یا ضعیف شود. در برداشتن کامل حنجره تمامی جعبه صدا برداشته میشود و سوراخ ایجاد شده در نای تنفس میکند.
این بیماران از این پس باید یاد بگیرند به روش تازهای سخن بگویند. اگر پزشک فکر کند که سرطان شروع به گسترش نموده است، غدد لنفاوی گردن و برخی بافتهای مجاور نیز برداشته خواهند شد. این غدد معمولاً اولین جاهائی هستند که سرطان حنجره به آنها سرایت میکند. شیمی درمانی کشتن سلولهای سرطانی از طریق داروها است. ممکن است پزشک فقط یک دارو یا ترکیبی از داروها را بهکار ببرد. در برخی موارد پیش از پرتودرمانی و عمل جراحی از داروهای ضد سرطانی برای کوچک کردن تومورهای بزرگ استفاده میشود. همچنین ممکن است برای سرطانهائی که گسترش یافتهاند از شیمی درمانی استفاده شود. داروهای ضدسرطانی برای سرطان حنجره را معمولاً در جریان خون بدن تزریق میکنند. این داروها اغلب در دورههای متناوب تزریق میشوند (یک دوره درمانی که به دنبالش یک دوره استراحت میآید پس از یک دوره درمانی دیگر و بههمین ترتیب) بسیاری از بیماران بهطور سرپائی در خانه، کلینیک و یا بیمارستان شیمی درمانی میشوند. با این وجود، بسته به نوع داروها برنامه درمان، و سلامت عمومی بیمار شاید لازم باشد در بیمارستان بستری شود.
- عوارض جانبی درمان
روشهائی که برای درمان سرطان بهکار گرفته میشوند بسیار قوی هستند و این که بتوانیم عوارض درمانی را محدود کرده بهطوری که فقط سلولهای سرطانی برداشته یا نابود شوند بسیار مشکل است.
و از آنجائی که درمان به سلولها و بافتهای سالم هم آسیب میرساند، اغلب عوارض جانبی ناخوشایند را هم موجب میشود. عوارض جانبی درمان سرطان عمدتاً وابسته به نوع و وسعت درمان است.همچنین هر بیمار بهطور متفاوتی واکنش نشان میدهد. پزشکان و پرستاران، متخصصین امور تغذیه و آسیبشناسهای گفتاری میتوانند اثرات جانبی هر نوع درمان را تشریح کرده و راههائی برای کنارآمدن با آنها پیشنهاد کنند.
- پرتودرمانی
در طول پرتودرمانی ممکن است دوره التیام پس از درمان کمی مشکلساز باشد. به این دلیل است که پزشکان از بیماران میخواهند که درمان را با دندانها و لثههای سالم آغاز کنند و تا جائی که میتوانند آنها را سلامت نگه دارند. اغلب آنها توصیه میکنند که بیماران یک معاینه کامل دهان و دندان انجام بدهند و پیش از آن که پرتودرمانی را آغاز کنند مشکلات قبلی مربوط به دهان و دندان را برطرف نمایند.
همچنین بسیار مهم است که در طول پرتودرمانی، پزشک خود را بهطور منظم ملاقات کنند چرا که شاید دهان بسیار حساس شده و در طول معالجه سرطان بسیار تحریکپذیر شود.
در بسیاری موارد، دهان در طول مدت معالجه خشک و حساس شده و برخی بیماران دچار زخم و دردهای دهان میشوند. پزشک ممکن است شستشودهندۀ مخصوصی برای کرختکردن دهان و کاهش دادن این قبیل ناراحتیها تجویز کند. تشعشع پرتو به روی حنجره باعث تغییراتی در بزاق میشود و ممکن است میزان ترشح بزاق را کاهش دهد و از آنجائی که بزاق از دندانها محافظت میکند، ممکن است فاسد شدن دندان یکی دیگر از مشکلات پس از درمان باشد. مراقبت خوب از دهان به سالم نگهداشتن دندانها و لثهها کمک کرده و باعث میشود بیمار احساس راحتی داشته باشد. بیماران باید تا جائی که میتوانند دندانهایشان را تمیز نگه دارند. اگر مسواک زدن یا نخ دندان کشیدن مشکل است میتوانند از گاز، مسواک نرم، یا مسواکهای مخصوص که بهجای برسهای نایلونی نوک اسنفجی دارند استفاده کنند. همچنین دهانشویهای متشکل از پروکساید (آب اکسیژنه) رقیق، آب نمک و سودا میتواند دهان را تازه نگه دارد و از فاسد شدن دندانها جلوگیری کند. حتی استفاده از خمیر دندانها یا شستشو دهندههای حاوی فلوراید برای کم کردن این خطر مفید است. پزشک باید یک برنامه مخصوص استفاده از فلوراید در جهت سالم نگهداشتن دهان تجویز کند. اگر کمبود بزاق باعث میشود که دهان بهطور ناخوشایندی خشک شود، استفاده مقادیر زیادی مایعات مفید خواهد بود. برخی بیماران از اسپری مخصوص که (بزاق مصنوعی است) برای از بین بردن خشکی دهان استفاده میکنند. بیمارانی که تنها پرتودرمانی میشوند، احتیاجی به ایجاد سوراخ نای که قبلاً ذکر شد نخواهند داشت. آنها به روش معمول تنفس میکنند و حرف میزنند، گرچه این درمان شاید صدای آنها را دستخوش تغییر کند. همچنین شاید در پایان روز صدای آنها ضعیف شود یا بسته به شرایط آب و هوا تغییر کند. تغییرات صدا و حالت گرفتگی گلو احتمالاً از التهاب و ورم داخل حنجره ناشی میشود، ورمی که بهخاطر تشعشع ایجاد میشود. شاید حتی گلودرد هم ایجاد شود که در این صورت پزشک داروهائی برای کم کردن در دو التهاب تجویز خواهد کرد. در طول پرتودرمانی، ممکن است بیماران بسیار احساس خستگی کنند. مخصوصاً در هفتههای آخر استراحت بسیار مهم است. اما معمولاً پزشکان از بیمارانشان میخواهند تا جائی که میتوانند فعال باقی بمانند همچنین معمول است که پوست ناحیه تحت درمان قرمز و خشک شود، این ناحیه از پوست را باید باز و در مجاورت هوا باشد، اما از نور خورشید دور نگه داشته شود و بیماران نباید لباسهائی بپوشند که با آن ناحیه تماس داشته باشد. در طول پرتودرمانی، معمولاً در آن ناحیه تحت درمان مو رشد نخواهد کرد و به بیماران نشان داده خواهد شد که چگونه آن را تمیز نگاه دارند و نباید قبل از پرتودرمانی چیزی روی پوستشان گذاشته یا بدون مشورت با پزشک کرم، محلول یا هر چیز دیگری روی آن بمالید. برخی بیماران از حساس شدن زبانشان در اثر پرتودرمانی شکایت دارند. آنها ممکن است حس چشائی یا بویائی خود را از دست بدهند یا مزه تلخی در دهانشان احساس کنند. نوشیدن مقادیر زیادی مایعات میتواند این تلخی را کاهش دهد. اغلب پزشکان و پرستاران راههائی برای بهحداقل رساندن این عوارض پیشنهاد میکنند و باید این نکته را بهخاطر داشته باشید که گرچه شاید عوارض حانبی پرتودرمانی کاملاً از بین نرود اما بسیاری از آنها پس از پایان درمان کمتر شده و شرایط را برای بیمار راحتتر خواهد ساخت.
- جراحی
بخش مهمی از مراقبتهای روزانه هر بیمارستان، فراهم کردن اسباب راحتی بیمار است. اگر بیمار درد داشته باشد، میتوان آن را با دارو تسکین داد، بنابراین بیمار باید بسیار راحت با پزشک خود صحبت کند. برای چند روزی پس از جراحی، بیمار قادر به نوشیدن یا خوردن نخواهد بود.
در ابتدا بیمار تحت درمان با تغذیه وریدی (تزریقی) قرار خواهد گرفت. پس از یکی دو روز دستگاه گوارش به حالت طبیعی برمیگردد، اما بیمار همچنان نمیتواند ببلعد چرا که گلو هنوز کاملاً التیام نیافته است. مایعات و غذا از طریق لولهای تغذیه داده میشود (لولهای که در طول جراحی در محل کار گذاشته شده و از بینی و گلو گذشته و وارد شکم میشود). همچنان که ورم گلو از بین میرود و ناحیه موردنظر التیام مییابد، لوله تغذیه نیز برداشته میشود در ابتدا بلعیدن دشوار خواهد بود و بیمار به راهنمائی پرستار یا آسیبشناس گفتاری نیاز خواهد داشت. کمکم بیمار قادر خواهد بود به یک برنامه غذائی منظم عمل نماید. پس از عمل جراحی، ششها و نای مقدار زیادی ماده لزج، که خلط هم نامیده میشود تولید میکنند. برای تخلیه آن، از یک لوله کوچک مکنده که در سوراخ ایجاد شده در نای کار گذاشته میشود استفاده میکنند.
بهزودی بیمار فرا خواهد گرفت که بدون کمک پرستار خود، سرفه کند و خلط را از طریق مکنده خارج کند شاید برای مدت کوتاهی، نیز لازم باشد که بزاق از داخل دهان تخلیه شود چرا که ورم داخل گلو از بلعیدن جلوگیری خواهد نمود.بهطور طبیعی، هوا قبل از اینکه وارد نای شود، توسط بافتهای بینی و گلو مرطوب میشود. اما پس از جراحی، هوا مستقیماً از طریق سوراخ ایجاد شده در نای وارد نای میشود و نمیتواند بهروشی مشابه مرطوب گردد. در بیمارستان این هوا را توسط دستگاه مخصوص مرطوب خواهند کرد. برای چندین روز پس از عمل حنجرهبرداری، بیمار از طریق این سوراخ تنفس خواهد کرد. اما بهزودی لولهٔ نای برداشته خواهد شد و پس از چندین هفته دیگر سوراخ نای بسته خواهد شد. از آن به بعد بیمار به طریق معمول نفس خواهید کشید و صحبت خواهد کرد گرچه شاید صدایش دقیقاً بهمانند قبل نباشد.
پس از یک عمل حنجرهبرداری کامل، سوراخ نای دائمی خواهد بود و بیمار از طریق آن نفس میکشد، سرفه میکند و عطسه میزند و باید یاد بگیرد تا به شیوهی جدیدی صحبت کند. لولهٔ نای حداقل بهمدت معین چندین هفته در محل عمل باقی خواهد ماند (تا زمانی که پوست اطراف سوراخ التیام یابد)، برخی از بیماران به استفاده از این لوله در تمام این مدت یا بخشی از آن ادامه خواهند داد. اگر لوله برداشته شود، معمولاً یک قطعه تراکئوستومی تکمه - مانند جایگزینش خواهد شد پس از مدتی بیمار قادر است بدون لوله یا قطعه تکمهای شکل تنفس کند. پس از عمل حنجرهبرداری، بخشهائی از گردن یا گلو شاید کرخت باشند چرا که عصبها برداشته شدهاند.
همچنین اگر در ادامه این عمل لنفاوی داخل گردن برداشته شود، ممکن است شانه و گردن ضعیف شوند.
ـ شیمیدرمانی
عوارض جانبی شیمیدرمانی به داروهای که تجویز میشوند بستگی دارد بهطور کلی، داروهای ضد سرطان بهسرعت بر سلولهای در حال رشد (سلولهائی از قبیل سلولهای خونی که با عفونت مبارزه میکنند، سلولهائی که سطح داخلی لوله گوارش را میپوشانند و سلولهای ریشهٔ مو) تأثیر میگذارند. در نتیجه، شاید بیماران دچار عوارضی از قبیل: مقاومت پائین در برابر عفونت، کم اشتهائی، تهوع، استفراغ یا دردهای دهان شوند. همچنین شاید انرژی کمی داشته و یا موهای خود را از دست بدهند.
- عوارض درمان بر غذا خوردن
از بین رفتن اشتها یکی از مشکلاتی است که این بیماران پس از درمان با ن دست به گریبانند ممکن است وقتی راحت نیستند یا خستهاید احساس گرسنگی نکنند. بیمارانی که تحت این عمل قرار میگیرند شاید اشتیاق خود را به غذا خوردن از دست بدهند چرا که پس از این عمل جراحی بو و طعم چیزها برای بیمار تغییر خواهد کرد. پرتو درمانی بر حس چشائی تأثیر میگذارد. همچنین عوارض جانبی شیمیدرمانی میتواند عمل غذا خوردن را مشکل کند. با این حال تغذیه خوب بسیار مهم است. خوب خوردن به منزله تأمین کالری و پروتئین کافی برای جلوگیری از کاهش وزن، بازیابی قدرت و ساختن بافتهای طبیعی و جدید است. پس از جراحی، میتوان با کمک پرستار یا آسیبشناس گفتاری، تمرین نمود و عمل بلعیدن به شیوه جدید را یاد گرفت. برای برخی بیماران بلعیدن مایعات راحتتر است. و برای برخی دیگر غذاهای غیر مایع (جامد). اگر بهخاطر پرتودرمانی دهان خشک شده و غذا خوردن مشکل است بهتر است از غذاهای نرم و ملایمتر که به وسیله سسها یا چیزهای دیگر مرطوب شدهاند استفاده نمود، برخی بیماران از سوپهای غلیظ، فرنی یا مخلوطهای شیر و شربت با پروتئین بالا لذت میبرند. پرستار و متخصص برنامه غذائی به بیمار کمک خواهند کرد که یک برنامه صحیح غذائی تنظیم کند. همچنین برخی بیماران ترجیح میدهند بهجای سه وعده غذائی کامل، چندین وعده غذای سبک در روز بخورند.
- توانبخشی
آموختن زندگی با تغییراتی که سرطان حنجره به بار میآورد به تمرین زیادی احتیاج دارد. از این رو توانبخشی قسمت مهمی از برنامه درمان است.
تیم پزشکی در جهت کمک به بازگرداندن هرچه سریعتر بیمار به فعالیتهای طبیعیاش، هر تلاشی را بهعمل خواهد آورد. هر بیمار باید قادر باشد از سوراخ ایجاد شده در نای در اثر جراحی مراقبت کند. پیش از ترک بیمارستان، به بیمار آموزش داده میشود که چگونه لولهٔ نای را برداشته، تمیزش کند و یا از محدوده اطراف سوراخ نای، و یا قطعه تکمهای شکل آن مراقبت کند. چراکه اگر از آنها بهخوبی مراقبت کند و آنها را تمیز نگه دارد، پوست کمتر آزرده میشود.
بههنگام تراشیدن صورت، مردان باید در نظر داشته باشند که شاید تا چندین ماه پس از جراحی گردن کرخت (بیحس) باشد. و برای پیشگیری از خراش دادن و بریدن، شاید بهتر باشد تا زمانی که حس طبیعی باز میگردد از ریشتراش برقی استفاده کنند. بسیاری از بیماران پس از اینکه ناحیه درمان شده التیام یافت به استفاده از پوشش مخصوص سوراخ نای ادامه میدهند. برای این منظور میتوان از لباسهائی همچون شال یا دستمال گردن، کروات یا پیشبندهای مخصوص که هم زیبا هستند میتوانند از این قبیل پوششها بهعنوان فیلتر هوا نیز استفاده کنند. این پوششها همچنین میتوانند هرگونه چیزی که بههنگام سرفه و عطسه از نای بیرون میزند را بگیرند. هرگاه هوا خیلی خشک باشد، مثلاً در زمستان که هوای داخل خانه را گرم میکنند بافتهای نای با تولید خلط اضافی واکنش نشان میدهند، همچنین پوست اطراف سوراخ نای ممکن است خشک شود و خونریزی کند. استفاده از یک مرطوبکننده یا بخور در خانه یا دفترکار میتواند این مشکلات را کم کند. شخصی که جراحی گردن نیز داشته باشد احساس کند گردنش از پیش کوچکتر شده است، همچنین ممکن است گردن، شانه یا دست قادر نباشد بهخوبی گذشته حرکت کنند. در این صورت شاید پزشک، فیزیوتراپی تجویز کند. پس از عمل جراحی، بیمار میتواند تقریباً هر نوع کار و فعالیت پیشین خود را از سر بگیرد. البته از آنجائی که نمیتوانند نفس خود را نگه دارند، در زور زدن و بلند کردن چیزهای سنگین مشکل خواهند داشت.
همچنین، باید شنا و اسکی روی آب را کنار بگذارند. مگر این که دستورالعمل خاصی داشته و مجهز به تجهیزات لازم باشند چراکه بسیار خطرناک است. اگر آب از طریق سوراخ ایجاد شده در گردن وارد نای و ششها شود، با پوشیدن یک محافظ پلاستیکی مخصوص این سوراخ و یا لباسهای ضد آب در اطراف آن میتوان از داخل شدن آب به هنگام دوشگرفتن و یا تراشیدن ریش جلوگیری کرد.
- آموختن صحبت کردن به شیوه جدید
وحشت داشتن و غمگین بودن از این که باید حنجره را برداشت بسیار طبیعی است صحبت کردن تقریباً بخشی از هر عمل روزانه ماست، و از دست دادن این توان حتی بهطور موقت میتواند وحشتآور باشد. در این مدت بیماران به توجه و حمایت خانواده و دوستانشان نیاز دارند.
تا زمانی که بیماران شیوه جدید صحبت کردن را یاد بگیرند. بسیار مهم است که بتوانند به روشهای دیگر ارتباط برقرار کنند، در ابتدا باید از طریق نوشتن، ایما و اشاره کردن به تصاویر، واژهها یا حروف، منظور خود را برسانند. برخی بیماران از قلم و کاغذ استفاده میکنند.
برخی از ماشین تایپ و کامپیوتر، برخی از یک فرهنگ لغت یا کتاب تصویربردار و با اشاره به واژهها یا تصاویر ارتباط برقرار میکنند. بهتر است بیماران پیش از جراحی یک سری از این وسائل را بههمراه داشته باشند. پیش از یک هفته یا بیشتر بیمارانی که تنها قسمتی از حنجرهشان برداشته شده قادر به صحبت کردن خواهند بود. سایرین که تمامی حنجرهشان برداشته شده باید یاد بگیرند به شیوههای جدید صحبت کنند. آسیبشناس گفتاری میتواند روشهای لازم را توضیح دهد. شاید بیماران از راههای متفاوتی برای صحبت کردن استفاده نمایند. یک راه این است که هوا را با فشار وارد مری کرده تا صدای جدیدی تولید شود.
(گفتار از طریق مری) یا میتوان صدا بهوسیله یک حنجره مکانیکی تولید کرد.
اما با این که گفتار از طریق مری با تن پائین انجام میشود و خشن بهنظر میرسد، بسیاری از مردم دوست دارند از این طریق مکالمه نمایند چرا که بیشتر شبیه گفتار طبیعی انسانها است. همچنین دیگر مجبور نخواهند بود که چیزی را با خود این طرف و آن طرف ببرند و دستان شخص آزاد خواهد بود. آسیبشناس گفتاری به بیمار آموزش خواهد داد که چگونه هوا را با فشار وارد قسمت بالای مری کرده و سپس آن را خارج نمایند.
این فوت کردن هوا شبیه آروغ خواهد داشت این کار دیوارههای گلو را میلرزاند و صدای خاصی برای لحن صحبت کردن جدید بهوجود میآورد.
حال زبان، لبها و دندانها در مدتی که این صدا خارج میشود واژهها را فرم خواهند داد برای یادگیری این شیوه به تمرین و حوصله نیاز است و هر کسی موفق به یادگیری آن نمیشود. این که بیمار چقدر سریع قادر به حرف زدن خواهد بود، چقدر صدا طبیعی جلوه خواهد کرد و چقدر قابل فهم خواهد بود عموماً به نوع و وسعت جراحی بستگی دارد. سایر عوامل مهم، اشتیاق بیمار به یادگیری این نوع سخن گفتن و کمکهای موجود برای او است. شکیبائی و حمایت نزدیکان نیز بسیار مهم است. تا زمانی که بیمار گفتار از طریق مری را یاد میگیرد مکانیکی استفاده کند. این وسیله ممکن است بهوسیله باطری یا هوا کار کند، آسیبشناس میتواند نحوه استفاده از آن را به بیمار بیاموزد.
یک نوع از این وسایل مثل یک استوانه کوچک است که بهوسیله یک صفحهی صدای هووم مانندی تولید میکند. این وسیله بهگردن بسته میشود و صدا از طریق گردن وارد دهان میشود. (این وسیله برای کسانی که پرتودرمانی داشتهاند توصیه نمیشود).
یک نوع حنجره مصنوعی نیز که با جریان هوا کار میکند بر روی سوراخ نای گذاشته میشود و بهجای باطری از هوای داخل ششها برای ارتعاش استفاده میکنند.
صدائی که توسط این وسیله تولید میشود از طریق یک لوله پلاستکی به دهان هدایت میگردد.
- مراقبتهای پس از درمان
بسیار مهم است که پس از درمان سرطان حنجره، برای معاینههای منظم به پزشک مراجعه کنیم. پزشک بهدقت توجه خواهد کرد که سرطان عود نکرده باشد. این معاینهها، معاینه سوراخ گردنی نای، گردن و گلو را در بر دارد. هر از چند گاهی، پزشک یک آزمایش کامل خون، ادرار و اشعه ایکس به عمل میآورد بیمارانی که با پرتودرمانی معالجعه شدهاند یا قسمتی از حنجرهشان برداشته شده لارنگوسکوپی خواهند شد. افرادی که بهخاطر داشتن سرطان حنجره درمان شدهاند بیش از سایر افراد جامعه در معرض خطر گرفتن سرطان دهان، گلو یا سایر قسمتهای سر و گردن هستند. مخصوصاً برای کسانی که سیگار میکشند. بسیاری پزشکان قاطعانه از بیمارانشان میخواهند تا با ترک سیگار خطر سرطان تازه را کاهش داده و از سایر مشکلات از قبیل سرفه کردن رهائی یابند.
- علت و پیشگیری
سرطان حنجره غالباً در افراد بالای ۵۵ سال اتفاق میافتد، در ایالات متحده این مورد در مردان ۴ برابر بیشتر از زنان است و بیشتر در بین سیاهان آمریکائی معمول است تا سفیدپوستان. در حال حاضر محققین در بیمارستانها و مراکز پزشکی در حال مطالعه این بیماری، علتها و نحوه پیشگیری از آن میباشند. پزشکان توجیهی برای اینکه چرا یک شخص سرطان حنجره میگیرد و دیگری نمیگیرد ندارند.
اما از یک چیز مطمئن هستند که نمیتوان سرطان را از شخص دیگری گرفت بهعبارتی سرطان مسری نیست. یکی از علتهای شناخته شده سرطان حنجره استعمال دخانیات است. افراد سیگاری بیش از غیر سیگاریها در معرض ابتلا به این بیماری میباشند.
این خطر حتی برای سیگاریهائی که زیاد الکل مصرف میکنند بیشتر است. افرادی که سیگار را ترک میکنند، بهطرز قابل توجهی خطر ابتلا به سرطان حنجره و علاوه بر آن سرطان دهان، شش، معده، مثانه و مری را کاهش میدهند. همچنین برای اشخاصی که قبلاً این سرطان را داشتهاند، ترک سیگار خطر رشد سرطان دوم و یا برورز سرطان در ناحیهای دیگر را کاهش میدهد.
کار با مواد حاوی آزبست نیز خطر ابتلا به سرطان حنجره را افزایش میدهد.
کارگرانی که با این گونه مواد کار میکنند باید قوانین ایمنی را اجرا نموده تا از استنشاق آنها جلوگیری کنند.
اشخاصی که فکر میکنند در معرض خطر ابتلا به سرطان حنجره هستند میتوانند به پزشک مراجعه نمایند پزشک میتواند راههائی برای کم کردن خطر یا برنامه منظمی برای معاینه تجویز کند.
- سرطان حنجره
همچون همه اندامهای دیگر بدن، حنجره نیز از سلول ساخته شده است. سرطان حنجره، سرطان لارنکس هم نامیده میشود. این سرطان میتواند در هر ناحیهای از حنجره رشد کند مثل دهانهٔ ورودی حنجره (جائی که تارهای صوتی وجود دارند و یا مناطق بالاتر یا پائینتر از آن) اگر سرطان به خارج از حنجره گسترش یابد، معمولاً اول از همه به گرههای لنفاوی (غدد لنفاوی) داخل گردن سرایت خواهد کرد. همچنین میتواند به قسمت پشت زبان، سایر بخشهای گلو و گردن، ششها، و گاعی اوقات به سایر اعضاء بدن سرایت کند. در چنین مواردی باز هم سرطان به همان نام سرطان حنجره نامیده میشود.
- علائم و نشانهها
علائم سرطان حنجره عمدتاً به اندازه و محل تومور بستگی دارد. بیشتر سرطانهای حنجره از تارهای صوتی شروع میشوند. این تومورها بهندرت دردناک هستند، اما تقریباً همیشه باعث گرفتگی (خشونت) و یا سایر تغییرات در صدا خواهند شد. تومورهائی که در ناحیه بالای تارهای صوتی هستند ممکن است باعث برآمدگی گردن، گلودرد، یا گوشدرد شوند. تومورهائی که در ناحیه پائین تارهای صوتی شروع میشوند بسیار نادرند. اینگونه تومورها عمل تنفس را مشکل خواهند ساخت و باعث خسخس سینه یا تنگیتنفس میشوند. سرفههای مزمن یا احساس برآمدگی و گرفتگی گلو نیز میتوانند از علائم خطر سرطان حنجره باشد و با رشد تومور، ممکن است یاعث درد، کمبود وزن، بوی بد دهان و حالتهای خفگی مکرر بههنگام خوردن غذا شوند. در برخی موارد، توموری که در حنجره رشد میکند میتواند باعث دشوار شدن عمل بلع شود همهٔ اینگونه علائم ممکن است به وسیله سرطان یا سایر مشکلات کم خطرتر بهوجود آید. اشخاصی که با چنین علائمی مواجه میشوند معمولاً به متخصص گوش، حلق و بینی مراجعه مینمایند.
- تشخیص
برای یافتن علت هر کدام از این علائم، پزشک تاریخچه پزشکی بیمار را مطالعه و یکسری معاینات کامل انجام خواهد داد. همچنین علاوه بر معاینه علائم عمومی، پزشک بهدقت گردن را بهمنظور بررسی برآمدگیها، ورم و یا سایر تغییر احتمالی معاینه خواهد کرد. همچنین پزشک میتواند داخل حنجره را به دو روش نگاه کند.
- لارنگوسکوپی غیرمستقیم (دیدن حنجره بهوسیله دستگاه)
در این روش پزشک قسمتهای غیرعادی درون گلو را با یک آینه معاینه کوچک که دسته درازی دارند معاینه میکند تا ببیند تارهای صوتی آنطور که باید حرکت میکنند یا خیر. این آزمایش بدون درد است، اما ممکن است از یک بیحسکننده موضعی استفاده شود تا از تحریک گلو و اق زدن جلوگیری شود این آزمایش در مطب پزشک انجام میپذیرد.- لارنگوسکوپی مستقیم
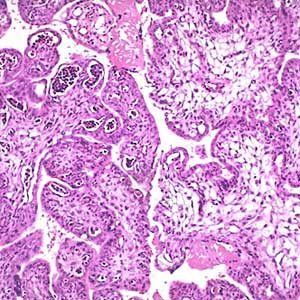
پزشک لولهای بهنام لارنگوسکوپ را وارد بینی یا دهان بیمار میکند و همانطور که لوله از گلو پائین میرود پزشک میتواند آن نواحی را بهوسیله یک آینه ساده نگاه کند. بیحسی موضعی در این مورد از تحریک گلو و اق زدن جلوگیری میکند. همچنین ممکن است برای راحتی بیشتر یک مسکن ضعیف به بیمار داده شود. گاهی هم پزشک از بیهوشی عمومی استفاده کرده تا شخص را بخواباند. این آزمایش میتواند در مطب پزشک، کلینیک بیماران سرپائی یا بیمارستان انجام پذیرد. در صورتی که پزشک برخی نواحی را غیرعادی تشخیص دهد،بیمار باید بیوپسی، شود (برداشتن و بررسی بافت یا سلول برای تشخیص بیماری بیوپسی مطمئن یا بیهوشی استفاده شده و پزشک بهوسیله لارنگوسکوپ قسمتهائی از بافت را بهعنوان نمونه بر میدارد، سپس یک آسیبشناسی این نمونه بافت را زیر میکروسکوپ مطالعه مینماید تا ببیند که سرطانی هستند یا خیر. اگر تشخیص، سرطان باشد، آسیبشناس قادر خواهد بود نوع آن را نیز مشخص کند. تقریباً همه سرطانهای حنجره، سرطان، سرطانهای حنجره، سرطان مانندی که سطح اپیگلوت، تارهای صوتی و سایر قسمتهای حنجره را تشکیل میدهند شروع میشود. اگر تشخیص آسیبشناس سرطان باشد، پزشک باید مرحله (وسعت) آن را بداند تا بهترین درمان برنامهریزی کند. برای دریافتن اندازه تومور و این که آیا سرطان گسترش یافته است، پزشک معمولاً آزمایشهای بیشتری از جمله تصویربرداری، سیتیاسکن، و یا ام.آر.آی تجویز مینماید. در آزمایش سیتیاسکن تعداد زیادی عکس با تصویربرداری برداشته میشود. سپس کامپیوتر آنها را کنار هم چیده تا تصاویری کامل از نواحی داخل بدن بسازد روش ام.آر.آی یک نوع عکسبرداری است که با استفاده از یک میدان مغناطیسی قوی که به کامپیوتر متصل است انجام میشود.
- انتخاب نوع درمان
درمان سرطان حنجره به عواملی چند بستگی دارد. محل و اندازه تومور و این که چقدر پیشرفت نموده از جملهٔ این عواملند. برای انتخاب یک درمانهای متفاوت را در نظر میگیرد. بسیاری از بیماران دوست دارند که دربارهٔ بیماری خود و نحوه درمان آن اطلاعاتی کسب کنند تا بدینوسیله در تصمیمگیریهائی که در خصوص مراقبت پزشکی آنها گرفته میشود نقشی فعال ایفا کنند. بیمار و پزشک باید انواع درمانهای مختلف را بهدقت با یکدیگر بحث کنند. چرا که این بیماری ممکن است چهره، صدا و نوع تنفس بیمار را تغییر دهد. در بسیاری موارد، بیمار همزمان با پزشک و با یک آسیبشناس گفتاری دربارهٔ شیوههای درمانی و تغییرات احتمالی صدا و ظاهر خویش به صحبت مینشینند. آنانی که سرطان حنجره دارند، سئوالات مهمی برای پرسیدن دارند و پزشک و اعضاء تیم مراقبت پزشکی بهترین افراد برای پاسخگوئی هستند. بسیاری از بیماران میخواهند دربارهٔ وسعت بیماری خود این که چگونه میشود درمانش نمود، چقدر انتظار موفقیت میرود و اینکه چقدر هزینه در برخواهد داشت اطلاعاتی کسب کنند. برخی پرسشها که شاید بیماران بخواهند از پزشک خود بپرسند:
چه راههائی برای درمان وجود دارد؟
جه فوایدی از هر روش درمانی انتظار میرود؟
خطرات احتمالی و اثرات جانبی هر درمان چه هستند؟
بعد از درمان چطور صحبت خواهم کرد؟
به لحاظ ظاهری چطور بهنظر خواهم رسید؟
آیا باید تغییری در فعالیتهای روزانه بهوجود بیاورم؟
اگر چنین است، برای چه مدت؟
کی قادر خواهم بود کارم را از سر بگیرم؟
هرچند وقت یکبار احتیاج به یک معاینه عمومی خواهم داشت؟هنگامی که تشخیص داده شود فردی مبتلا به سرطان است، شوک روحی و استرس واکنشهائی طبیعیاند. و این حالتها باعث میشوند تا بیمار نتواند همه سئوالات را از پزشک بپرسد. اغلب تهیه یک لیست از پرسشها میتواند کمک خوبی باشد. همچنین بیماران میتوانند برای فراموش نکردن صحبتهای پزشک خود از یادداشتبرداری یا ضبط صوت استفاده کنند. برخی از مردم نیز ترجیح میدهند که شخصی از اعضاء خانواده یا یک دو ست را بههنگام صحبت با پزشک همراه خود ببرند.
-روشهای درمان
درمان سرطان حنجره غالباً از طریق پرتودرمانی و جراحی صورت میپذیرد. به این روش، درمان موضعی میگویند. بدان معنی که فقط بر سلولهای سرطانی واقع در محل درمان تأثیر میگذارد. شاید برخی بیماران هم شیمیدرمانی شوند. بدین معنی که داروها در جریان خون بد جاری میشوند و میتوانند به همه سلولهای بدن دسترسی یابند بسته به نیاز بیمار، پزشک شاید از یک روش یا مجموعهای از روشها برای درمان استفاده کند. در برخی موارد شاید پزشک با یک تیم متخصص شامل سرطانشناس، آسیبشناس، متخصص گوش و حلق و بینی، متخصص تغذیه و ... تبادلنظر کند.
- پرتودرمانی
در پرتودرمانی از اشعههای با انرژی بالا برای از بین بردن سلولهای سرطانی و بازداشتن آنها از رشد استفاده میشود. اشعه مستقیماً به تومور یا محلی نزدیک به آن تابانده میشود در صورت امکان، پزشکان این روش را توصیه میکنند، چرا که میتواند تومور را طوری از بین ببرد که بیمار صدای خود را از دست ندهد ممکن است در روش پرتودرمانی از جراحی هم استفاده شود، بدین معنی که پیش از عمل جراحی تومور را کوچک کرده یا آن سری سلولهای سرطانی که باقی میمانند را از بین میبرند. همچنین برای آن دسته از تومورهائی که با عمل جراحی برداشته نمیشوند یا به هر دلیلی بیمار نمیتواند عمل جراحی داشته باشد از پرتودرمانی استفاده میشود. اگر تومور پس از عمل جراحی عود کرد، عموماً از طریق پرتودرمانی معالجه خواهد شد. پرتودرمانی معمولاً ۵ روز در هفته بهمدت ۵ تا ۶ هفته صورت میگیرد.
ـ جراحی و یا جراحی و تشعشع
در صورتی که پرتودرمانی پاسخگو نباشد یا تومور دوباره عود کند از این روش معمول استفاده میشود. وقتی بیماران بهعمل جراحی احتیاج مییابند، نوع جراحی اساساً به اندازه و محل دقیق تومور بستگی دارد. اگر تومور واقع بر تارهای صوتی، بسیار کوچک باشد، ممکن است پزشک از لیزر استفاده کند. اشعه لیزر میتواند همچنین تیغ جراحی تومور را بردارد. در عمل جراحی حنجره ممکن است تمامی حنجره و یا تنها قسمتی از آن برداشته شود. در هر کدام از این عملها پزشک یک حفره (سوراخ) در قسمت جلوی گردن ایجاد میکند، به این عمل تراکئوستومی گفته میشود.
(این سوراخ ممکن است موقت یا دائمی باشد) هوا از طریق این نای وارد ششها شده و خارج میگردد.
یک لوله تراکئوستومی این مسیر هوای جدید را باز نگه میدارد.
هنگامیکه تنها قسمتی از حنجره در طی عمل جراحی میشود برداشت. جراح تنها قسمتی از حنجره مثلاً فقط یک تار صوتی، قسمتی از یک تار، یا فقط اپیگلوت را برخواهد داشت و سوراخ ایجاد شده هم موقتی خواهد بود. پس از یک دوره کوتاه بهبودی لوله تراکئوستومی برداشته میشود و سوراخ ایجاد شده بسته میشود. آنگاه بیمار میتواند به طریق معمول نفس کشیده و حرف بزند. گرچه در برخی موارد ممکن است صدا خشن یا ضعیف شود. در برداشتن کامل حنجره تمامی جعبه صدا برداشته میشود و سوراخ ایجاد شده در نای تنفس میکند.
این بیماران از این پس باید یاد بگیرند به روش تازهای سخن بگویند. اگر پزشک فکر کند که سرطان شروع به گسترش نموده است، غدد لنفاوی گردن و برخی بافتهای مجاور نیز برداشته خواهند شد. این غدد معمولاً اولین جاهائی هستند که سرطان حنجره به آنها سرایت میکند. شیمی درمانی کشتن سلولهای سرطانی از طریق داروها است. ممکن است پزشک فقط یک دارو یا ترکیبی از داروها را بهکار ببرد. در برخی موارد پیش از پرتودرمانی و عمل جراحی از داروهای ضد سرطانی برای کوچک کردن تومورهای بزرگ استفاده میشود. همچنین ممکن است برای سرطانهائی که گسترش یافتهاند از شیمی درمانی استفاده شود. داروهای ضدسرطانی برای سرطان حنجره را معمولاً در جریان خون بدن تزریق میکنند. این داروها اغلب در دورههای متناوب تزریق میشوند (یک دوره درمانی که به دنبالش یک دوره استراحت میآید پس از یک دوره درمانی دیگر و بههمین ترتیب) بسیاری از بیماران بهطور سرپائی در خانه، کلینیک و یا بیمارستان شیمی درمانی میشوند. با این وجود، بسته به نوع داروها برنامه درمان، و سلامت عمومی بیمار شاید لازم باشد در بیمارستان بستری شود.
- عوارض جانبی درمان
روشهائی که برای درمان سرطان بهکار گرفته میشوند بسیار قوی هستند و این که بتوانیم عوارض درمانی را محدود کرده بهطوری که فقط سلولهای سرطانی برداشته یا نابود شوند بسیار مشکل است.
و از آنجائی که درمان به سلولها و بافتهای سالم هم آسیب میرساند، اغلب عوارض جانبی ناخوشایند را هم موجب میشود. عوارض جانبی درمان سرطان عمدتاً وابسته به نوع و وسعت درمان است.همچنین هر بیمار بهطور متفاوتی واکنش نشان میدهد. پزشکان و پرستاران، متخصصین امور تغذیه و آسیبشناسهای گفتاری میتوانند اثرات جانبی هر نوع درمان را تشریح کرده و راههائی برای کنارآمدن با آنها پیشنهاد کنند.
- پرتودرمانی
در طول پرتودرمانی ممکن است دوره التیام پس از درمان کمی مشکلساز باشد. به این دلیل است که پزشکان از بیماران میخواهند که درمان را با دندانها و لثههای سالم آغاز کنند و تا جائی که میتوانند آنها را سلامت نگه دارند. اغلب آنها توصیه میکنند که بیماران یک معاینه کامل دهان و دندان انجام بدهند و پیش از آن که پرتودرمانی را آغاز کنند مشکلات قبلی مربوط به دهان و دندان را برطرف نمایند.
همچنین بسیار مهم است که در طول پرتودرمانی، پزشک خود را بهطور منظم ملاقات کنند چرا که شاید دهان بسیار حساس شده و در طول معالجه سرطان بسیار تحریکپذیر شود.
در بسیاری موارد، دهان در طول مدت معالجه خشک و حساس شده و برخی بیماران دچار زخم و دردهای دهان میشوند. پزشک ممکن است شستشودهندۀ مخصوصی برای کرختکردن دهان و کاهش دادن این قبیل ناراحتیها تجویز کند. تشعشع پرتو به روی حنجره باعث تغییراتی در بزاق میشود و ممکن است میزان ترشح بزاق را کاهش دهد و از آنجائی که بزاق از دندانها محافظت میکند، ممکن است فاسد شدن دندان یکی دیگر از مشکلات پس از درمان باشد. مراقبت خوب از دهان به سالم نگهداشتن دندانها و لثهها کمک کرده و باعث میشود بیمار احساس راحتی داشته باشد. بیماران باید تا جائی که میتوانند دندانهایشان را تمیز نگه دارند. اگر مسواک زدن یا نخ دندان کشیدن مشکل است میتوانند از گاز، مسواک نرم، یا مسواکهای مخصوص که بهجای برسهای نایلونی نوک اسنفجی دارند استفاده کنند. همچنین دهانشویهای متشکل از پروکساید (آب اکسیژنه) رقیق، آب نمک و سودا میتواند دهان را تازه نگه دارد و از فاسد شدن دندانها جلوگیری کند. حتی استفاده از خمیر دندانها یا شستشو دهندههای حاوی فلوراید برای کم کردن این خطر مفید است. پزشک باید یک برنامه مخصوص استفاده از فلوراید در جهت سالم نگهداشتن دهان تجویز کند. اگر کمبود بزاق باعث میشود که دهان بهطور ناخوشایندی خشک شود، استفاده مقادیر زیادی مایعات مفید خواهد بود. برخی بیماران از اسپری مخصوص که (بزاق مصنوعی است) برای از بین بردن خشکی دهان استفاده میکنند. بیمارانی که تنها پرتودرمانی میشوند، احتیاجی به ایجاد سوراخ نای که قبلاً ذکر شد نخواهند داشت. آنها به روش معمول تنفس میکنند و حرف میزنند، گرچه این درمان شاید صدای آنها را دستخوش تغییر کند. همچنین شاید در پایان روز صدای آنها ضعیف شود یا بسته به شرایط آب و هوا تغییر کند. تغییرات صدا و حالت گرفتگی گلو احتمالاً از التهاب و ورم داخل حنجره ناشی میشود، ورمی که بهخاطر تشعشع ایجاد میشود. شاید حتی گلودرد هم ایجاد شود که در این صورت پزشک داروهائی برای کم کردن در دو التهاب تجویز خواهد کرد. در طول پرتودرمانی، ممکن است بیماران بسیار احساس خستگی کنند. مخصوصاً در هفتههای آخر استراحت بسیار مهم است. اما معمولاً پزشکان از بیمارانشان میخواهند تا جائی که میتوانند فعال باقی بمانند همچنین معمول است که پوست ناحیه تحت درمان قرمز و خشک شود، این ناحیه از پوست را باید باز و در مجاورت هوا باشد، اما از نور خورشید دور نگه داشته شود و بیماران نباید لباسهائی بپوشند که با آن ناحیه تماس داشته باشد. در طول پرتودرمانی، معمولاً در آن ناحیه تحت درمان مو رشد نخواهد کرد و به بیماران نشان داده خواهد شد که چگونه آن را تمیز نگاه دارند و نباید قبل از پرتودرمانی چیزی روی پوستشان گذاشته یا بدون مشورت با پزشک کرم، محلول یا هر چیز دیگری روی آن بمالید. برخی بیماران از حساس شدن زبانشان در اثر پرتودرمانی شکایت دارند. آنها ممکن است حس چشائی یا بویائی خود را از دست بدهند یا مزه تلخی در دهانشان احساس کنند. نوشیدن مقادیر زیادی مایعات میتواند این تلخی را کاهش دهد. اغلب پزشکان و پرستاران راههائی برای بهحداقل رساندن این عوارض پیشنهاد میکنند و باید این نکته را بهخاطر داشته باشید که گرچه شاید عوارض حانبی پرتودرمانی کاملاً از بین نرود اما بسیاری از آنها پس از پایان درمان کمتر شده و شرایط را برای بیمار راحتتر خواهد ساخت.
- جراحی
بخش مهمی از مراقبتهای روزانه هر بیمارستان، فراهم کردن اسباب راحتی بیمار است. اگر بیمار درد داشته باشد، میتوان آن را با دارو تسکین داد، بنابراین بیمار باید بسیار راحت با پزشک خود صحبت کند. برای چند روزی پس از جراحی، بیمار قادر به نوشیدن یا خوردن نخواهد بود.
در ابتدا بیمار تحت درمان با تغذیه وریدی (تزریقی) قرار خواهد گرفت. پس از یکی دو روز دستگاه گوارش به حالت طبیعی برمیگردد، اما بیمار همچنان نمیتواند ببلعد چرا که گلو هنوز کاملاً التیام نیافته است. مایعات و غذا از طریق لولهای تغذیه داده میشود (لولهای که در طول جراحی در محل کار گذاشته شده و از بینی و گلو گذشته و وارد شکم میشود). همچنان که ورم گلو از بین میرود و ناحیه موردنظر التیام مییابد، لوله تغذیه نیز برداشته میشود در ابتدا بلعیدن دشوار خواهد بود و بیمار به راهنمائی پرستار یا آسیبشناس گفتاری نیاز خواهد داشت. کمکم بیمار قادر خواهد بود به یک برنامه غذائی منظم عمل نماید. پس از عمل جراحی، ششها و نای مقدار زیادی ماده لزج، که خلط هم نامیده میشود تولید میکنند. برای تخلیه آن، از یک لوله کوچک مکنده که در سوراخ ایجاد شده در نای کار گذاشته میشود استفاده میکنند.
بهزودی بیمار فرا خواهد گرفت که بدون کمک پرستار خود، سرفه کند و خلط را از طریق مکنده خارج کند شاید برای مدت کوتاهی، نیز لازم باشد که بزاق از داخل دهان تخلیه شود چرا که ورم داخل گلو از بلعیدن جلوگیری خواهد نمود.بهطور طبیعی، هوا قبل از اینکه وارد نای شود، توسط بافتهای بینی و گلو مرطوب میشود. اما پس از جراحی، هوا مستقیماً از طریق سوراخ ایجاد شده در نای وارد نای میشود و نمیتواند بهروشی مشابه مرطوب گردد. در بیمارستان این هوا را توسط دستگاه مخصوص مرطوب خواهند کرد. برای چندین روز پس از عمل حنجرهبرداری، بیمار از طریق این سوراخ تنفس خواهد کرد. اما بهزودی لولهٔ نای برداشته خواهد شد و پس از چندین هفته دیگر سوراخ نای بسته خواهد شد. از آن به بعد بیمار به طریق معمول نفس خواهید کشید و صحبت خواهد کرد گرچه شاید صدایش دقیقاً بهمانند قبل نباشد.
پس از یک عمل حنجرهبرداری کامل، سوراخ نای دائمی خواهد بود و بیمار از طریق آن نفس میکشد، سرفه میکند و عطسه میزند و باید یاد بگیرد تا به شیوهی جدیدی صحبت کند. لولهٔ نای حداقل بهمدت معین چندین هفته در محل عمل باقی خواهد ماند (تا زمانی که پوست اطراف سوراخ التیام یابد)، برخی از بیماران به استفاده از این لوله در تمام این مدت یا بخشی از آن ادامه خواهند داد. اگر لوله برداشته شود، معمولاً یک قطعه تراکئوستومی تکمه - مانند جایگزینش خواهد شد پس از مدتی بیمار قادر است بدون لوله یا قطعه تکمهای شکل تنفس کند. پس از عمل حنجرهبرداری، بخشهائی از گردن یا گلو شاید کرخت باشند چرا که عصبها برداشته شدهاند.
همچنین اگر در ادامه این عمل لنفاوی داخل گردن برداشته شود، ممکن است شانه و گردن ضعیف شوند.
ـ شیمیدرمانی
عوارض جانبی شیمیدرمانی به داروهای که تجویز میشوند بستگی دارد بهطور کلی، داروهای ضد سرطان بهسرعت بر سلولهای در حال رشد (سلولهائی از قبیل سلولهای خونی که با عفونت مبارزه میکنند، سلولهائی که سطح داخلی لوله گوارش را میپوشانند و سلولهای ریشهٔ مو) تأثیر میگذارند. در نتیجه، شاید بیماران دچار عوارضی از قبیل: مقاومت پائین در برابر عفونت، کم اشتهائی، تهوع، استفراغ یا دردهای دهان شوند. همچنین شاید انرژی کمی داشته و یا موهای خود را از دست بدهند.
- عوارض درمان بر غذا خوردن
از بین رفتن اشتها یکی از مشکلاتی است که این بیماران پس از درمان با ن دست به گریبانند ممکن است وقتی راحت نیستند یا خستهاید احساس گرسنگی نکنند. بیمارانی که تحت این عمل قرار میگیرند شاید اشتیاق خود را به غذا خوردن از دست بدهند چرا که پس از این عمل جراحی بو و طعم چیزها برای بیمار تغییر خواهد کرد. پرتو درمانی بر حس چشائی تأثیر میگذارد. همچنین عوارض جانبی شیمیدرمانی میتواند عمل غذا خوردن را مشکل کند. با این حال تغذیه خوب بسیار مهم است. خوب خوردن به منزله تأمین کالری و پروتئین کافی برای جلوگیری از کاهش وزن، بازیابی قدرت و ساختن بافتهای طبیعی و جدید است. پس از جراحی، میتوان با کمک پرستار یا آسیبشناس گفتاری، تمرین نمود و عمل بلعیدن به شیوه جدید را یاد گرفت. برای برخی بیماران بلعیدن مایعات راحتتر است. و برای برخی دیگر غذاهای غیر مایع (جامد). اگر بهخاطر پرتودرمانی دهان خشک شده و غذا خوردن مشکل است بهتر است از غذاهای نرم و ملایمتر که به وسیله سسها یا چیزهای دیگر مرطوب شدهاند استفاده نمود، برخی بیماران از سوپهای غلیظ، فرنی یا مخلوطهای شیر و شربت با پروتئین بالا لذت میبرند. پرستار و متخصص برنامه غذائی به بیمار کمک خواهند کرد که یک برنامه صحیح غذائی تنظیم کند. همچنین برخی بیماران ترجیح میدهند بهجای سه وعده غذائی کامل، چندین وعده غذای سبک در روز بخورند.
- توانبخشی
آموختن زندگی با تغییراتی که سرطان حنجره به بار میآورد به تمرین زیادی احتیاج دارد. از این رو توانبخشی قسمت مهمی از برنامه درمان است.
تیم پزشکی در جهت کمک به بازگرداندن هرچه سریعتر بیمار به فعالیتهای طبیعیاش، هر تلاشی را بهعمل خواهد آورد. هر بیمار باید قادر باشد از سوراخ ایجاد شده در نای در اثر جراحی مراقبت کند. پیش از ترک بیمارستان، به بیمار آموزش داده میشود که چگونه لولهٔ نای را برداشته، تمیزش کند و یا از محدوده اطراف سوراخ نای، و یا قطعه تکمهای شکل آن مراقبت کند. چراکه اگر از آنها بهخوبی مراقبت کند و آنها را تمیز نگه دارد، پوست کمتر آزرده میشود.
بههنگام تراشیدن صورت، مردان باید در نظر داشته باشند که شاید تا چندین ماه پس از جراحی گردن کرخت (بیحس) باشد. و برای پیشگیری از خراش دادن و بریدن، شاید بهتر باشد تا زمانی که حس طبیعی باز میگردد از ریشتراش برقی استفاده کنند. بسیاری از بیماران پس از اینکه ناحیه درمان شده التیام یافت به استفاده از پوشش مخصوص سوراخ نای ادامه میدهند. برای این منظور میتوان از لباسهائی همچون شال یا دستمال گردن، کروات یا پیشبندهای مخصوص که هم زیبا هستند میتوانند از این قبیل پوششها بهعنوان فیلتر هوا نیز استفاده کنند. این پوششها همچنین میتوانند هرگونه چیزی که بههنگام سرفه و عطسه از نای بیرون میزند را بگیرند. هرگاه هوا خیلی خشک باشد، مثلاً در زمستان که هوای داخل خانه را گرم میکنند بافتهای نای با تولید خلط اضافی واکنش نشان میدهند، همچنین پوست اطراف سوراخ نای ممکن است خشک شود و خونریزی کند. استفاده از یک مرطوبکننده یا بخور در خانه یا دفترکار میتواند این مشکلات را کم کند. شخصی که جراحی گردن نیز داشته باشد احساس کند گردنش از پیش کوچکتر شده است، همچنین ممکن است گردن، شانه یا دست قادر نباشد بهخوبی گذشته حرکت کنند. در این صورت شاید پزشک، فیزیوتراپی تجویز کند. پس از عمل جراحی، بیمار میتواند تقریباً هر نوع کار و فعالیت پیشین خود را از سر بگیرد. البته از آنجائی که نمیتوانند نفس خود را نگه دارند، در زور زدن و بلند کردن چیزهای سنگین مشکل خواهند داشت.
همچنین، باید شنا و اسکی روی آب را کنار بگذارند. مگر این که دستورالعمل خاصی داشته و مجهز به تجهیزات لازم باشند چراکه بسیار خطرناک است. اگر آب از طریق سوراخ ایجاد شده در گردن وارد نای و ششها شود، با پوشیدن یک محافظ پلاستیکی مخصوص این سوراخ و یا لباسهای ضد آب در اطراف آن میتوان از داخل شدن آب به هنگام دوشگرفتن و یا تراشیدن ریش جلوگیری کرد.
- آموختن صحبت کردن به شیوه جدید
وحشت داشتن و غمگین بودن از این که باید حنجره را برداشت بسیار طبیعی است صحبت کردن تقریباً بخشی از هر عمل روزانه ماست، و از دست دادن این توان حتی بهطور موقت میتواند وحشتآور باشد. در این مدت بیماران به توجه و حمایت خانواده و دوستانشان نیاز دارند.
تا زمانی که بیماران شیوه جدید صحبت کردن را یاد بگیرند. بسیار مهم است که بتوانند به روشهای دیگر ارتباط برقرار کنند، در ابتدا باید از طریق نوشتن، ایما و اشاره کردن به تصاویر، واژهها یا حروف، منظور خود را برسانند. برخی بیماران از قلم و کاغذ استفاده میکنند.
برخی از ماشین تایپ و کامپیوتر، برخی از یک فرهنگ لغت یا کتاب تصویربردار و با اشاره به واژهها یا تصاویر ارتباط برقرار میکنند. بهتر است بیماران پیش از جراحی یک سری از این وسائل را بههمراه داشته باشند. پیش از یک هفته یا بیشتر بیمارانی که تنها قسمتی از حنجرهشان برداشته شده قادر به صحبت کردن خواهند بود. سایرین که تمامی حنجرهشان برداشته شده باید یاد بگیرند به شیوههای جدید صحبت کنند. آسیبشناس گفتاری میتواند روشهای لازم را توضیح دهد. شاید بیماران از راههای متفاوتی برای صحبت کردن استفاده نمایند. یک راه این است که هوا را با فشار وارد مری کرده تا صدای جدیدی تولید شود.
(گفتار از طریق مری) یا میتوان صدا بهوسیله یک حنجره مکانیکی تولید کرد.
اما با این که گفتار از طریق مری با تن پائین انجام میشود و خشن بهنظر میرسد، بسیاری از مردم دوست دارند از این طریق مکالمه نمایند چرا که بیشتر شبیه گفتار طبیعی انسانها است. همچنین دیگر مجبور نخواهند بود که چیزی را با خود این طرف و آن طرف ببرند و دستان شخص آزاد خواهد بود. آسیبشناس گفتاری به بیمار آموزش خواهد داد که چگونه هوا را با فشار وارد قسمت بالای مری کرده و سپس آن را خارج نمایند.
این فوت کردن هوا شبیه آروغ خواهد داشت این کار دیوارههای گلو را میلرزاند و صدای خاصی برای لحن صحبت کردن جدید بهوجود میآورد.
حال زبان، لبها و دندانها در مدتی که این صدا خارج میشود واژهها را فرم خواهند داد برای یادگیری این شیوه به تمرین و حوصله نیاز است و هر کسی موفق به یادگیری آن نمیشود. این که بیمار چقدر سریع قادر به حرف زدن خواهد بود، چقدر صدا طبیعی جلوه خواهد کرد و چقدر قابل فهم خواهد بود عموماً به نوع و وسعت جراحی بستگی دارد. سایر عوامل مهم، اشتیاق بیمار به یادگیری این نوع سخن گفتن و کمکهای موجود برای او است. شکیبائی و حمایت نزدیکان نیز بسیار مهم است. تا زمانی که بیمار گفتار از طریق مری را یاد میگیرد مکانیکی استفاده کند. این وسیله ممکن است بهوسیله باطری یا هوا کار کند، آسیبشناس میتواند نحوه استفاده از آن را به بیمار بیاموزد.
یک نوع از این وسایل مثل یک استوانه کوچک است که بهوسیله یک صفحهی صدای هووم مانندی تولید میکند. این وسیله بهگردن بسته میشود و صدا از طریق گردن وارد دهان میشود. (این وسیله برای کسانی که پرتودرمانی داشتهاند توصیه نمیشود).
یک نوع حنجره مصنوعی نیز که با جریان هوا کار میکند بر روی سوراخ نای گذاشته میشود و بهجای باطری از هوای داخل ششها برای ارتعاش استفاده میکنند.
صدائی که توسط این وسیله تولید میشود از طریق یک لوله پلاستکی به دهان هدایت میگردد.
- مراقبتهای پس از درمان
بسیار مهم است که پس از درمان سرطان حنجره، برای معاینههای منظم به پزشک مراجعه کنیم. پزشک بهدقت توجه خواهد کرد که سرطان عود نکرده باشد. این معاینهها، معاینه سوراخ گردنی نای، گردن و گلو را در بر دارد. هر از چند گاهی، پزشک یک آزمایش کامل خون، ادرار و اشعه ایکس به عمل میآورد بیمارانی که با پرتودرمانی معالجعه شدهاند یا قسمتی از حنجرهشان برداشته شده لارنگوسکوپی خواهند شد. افرادی که بهخاطر داشتن سرطان حنجره درمان شدهاند بیش از سایر افراد جامعه در معرض خطر گرفتن سرطان دهان، گلو یا سایر قسمتهای سر و گردن هستند. مخصوصاً برای کسانی که سیگار میکشند. بسیاری پزشکان قاطعانه از بیمارانشان میخواهند تا با ترک سیگار خطر سرطان تازه را کاهش داده و از سایر مشکلات از قبیل سرفه کردن رهائی یابند.
- علت و پیشگیری
سرطان حنجره غالباً در افراد بالای ۵۵ سال اتفاق میافتد، در ایالات متحده این مورد در مردان ۴ برابر بیشتر از زنان است و بیشتر در بین سیاهان آمریکائی معمول است تا سفیدپوستان. در حال حاضر محققین در بیمارستانها و مراکز پزشکی در حال مطالعه این بیماری، علتها و نحوه پیشگیری از آن میباشند. پزشکان توجیهی برای اینکه چرا یک شخص سرطان حنجره میگیرد و دیگری نمیگیرد ندارند.
اما از یک چیز مطمئن هستند که نمیتوان سرطان را از شخص دیگری گرفت بهعبارتی سرطان مسری نیست. یکی از علتهای شناخته شده سرطان حنجره استعمال دخانیات است. افراد سیگاری بیش از غیر سیگاریها در معرض ابتلا به این بیماری میباشند.
این خطر حتی برای سیگاریهائی که زیاد الکل مصرف میکنند بیشتر است. افرادی که سیگار را ترک میکنند، بهطرز قابل توجهی خطر ابتلا به سرطان حنجره و علاوه بر آن سرطان دهان، شش، معده، مثانه و مری را کاهش میدهند. همچنین برای اشخاصی که قبلاً این سرطان را داشتهاند، ترک سیگار خطر رشد سرطان دوم و یا برورز سرطان در ناحیهای دیگر را کاهش میدهد.
کار با مواد حاوی آزبست نیز خطر ابتلا به سرطان حنجره را افزایش میدهد.
کارگرانی که با این گونه مواد کار میکنند باید قوانین ایمنی را اجرا نموده تا از استنشاق آنها جلوگیری کنند.
اشخاصی که فکر میکنند در معرض خطر ابتلا به سرطان حنجره هستند میتوانند به پزشک مراجعه نمایند پزشک میتواند راههائی برای کم کردن خطر یا برنامه منظمی برای معاینه تجویز کند.
همچنین مشاهده کنید
نمایندگی زیمنس ایران فروش PLC S71200/300/400/1500 | درایو …
دریافت خدمات پرستاری در منزل
pameranian.com
پیچ و مهره پارس سهند
خرید میز و صندلی اداری
خرید بلیط هواپیما
گیت کنترل تردد
خلیج فارس ایران مجلس شورای اسلامی آمریکا مجلس دولت حجاب شورای نگهبان دولت سیزدهم بودجه جمهوری اسلامی ایران مجلس یازدهم
شهرداری تهران هواشناسی تهران فضای مجازی شورای شهر قتل دستگیری پلیس شورای شهر تهران سیل وزارت بهداشت سازمان هواشناسی
قیمت دلار ایران خودرو خودرو دلار قیمت خودرو بازار خودرو مالیات بانک مرکزی قیمت طلا مسکن سایپا تورم
تلویزیون سریال رسانه تئاتر موسیقی فیلم سینمای ایران بازیگر ازدواج سینما کتاب قرآن کریم
شورای عالی انقلاب فرهنگی سازمان سنجش انتخاب رشته باتری
اسرائیل رژیم صهیونیستی غزه فلسطین جنگ غزه حماس روسیه اوکراین نوار غزه عراق ترکیه ایالات متحده آمریکا
استقلال فوتبال پرسپولیس تیم ملی فوتسال ایران فوتسال سپاهان بازی تراکتور باشگاه پرسپولیس جام حذفی آلومینیوم اراک وحید شمسایی
اپل ایلان ماسک گوگل همراه اول آیفون تبلیغات ایرانسل ناسا فناوری سامسونگ ربات
مواد غذایی خواب قهوه سلامت روان پزشکی قانونی آلزایمر بارداری مالاریا دندانپزشکی