پنجشنبه, ۶ اردیبهشت, ۱۴۰۳ / 25 April, 2024
مجله ویستا
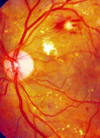
بررسی میزان به کارگیری اصول و روشهای کنترل عفونت در اتاقهای عمل بیمارستان های وابسته به دانشگاه علوم پزشکی شهرکرد و مقایسه آنها با استانداردها در سال ۱۳۸۴
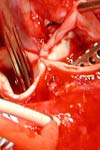
مشکل عفونت مسئله تازه و جدیدی نیست و همواره به عنوان یک مشکل عمده وجود داشته است. حتی با پیدایش انواع مواد ضد میکربی و وسایل استریل کننده جدید و متفــاوت بروز عفونت در بیمارستان هــا هنوز در سطح بالایی است. کوچکترین غفلت در حفظ پاکی محیط اتاق عمل و قسمت های استریل می تواند جان بیماری را که تحت عمل جراحی ساده ای قرار می گیرد، با خطرات جدی مواجه سازد .ثابت شده است که بیشترین مقدار باکتری موجود در اتاق های عمل از سیستم جراحی و در اثر فعالیت آنها ناشی می شود. طبق تخمین کارشناسان، تیم جراحی در هر دقیقه حدود ده هزار ذره باکتریال از خود پخش می کنند. انتقال آلودگی از طریق وسایل و ابزار جراحی که به هر دلیل سیکل کامل استریلیزاسیون را پشت سر نگذاشته اند، یکی از علل عمده عفونت زخم است و سهم بزرگی در این امر دارد . ضد عفونی کردن و شستن صحیح و به موقع دست ها و رعایت اصول و روشهای کنترل عفونت در جلوگیری از انتشار عفونت بسیار مهم است . بدون تردید موثرترین،کم هزینه ترین و مطلوب ترین روش مبارزه با عفونت در هر زمان و مکان، جلوگیری از بروز آن است. یک پرستار تحصیل کرده و آگاه باید از آخرین پیشرفت های علمی روز با خبر بوده منبع و راههای کنترل عفونت را تشخیص داده و آنها را در حین مراقبت خود به کار گیرد . به عقیده پژوهشگر یکی از علل بالا بودن درجه عفونت خصوصاً در اتاق های عمل می تواند عدم رعایت اصول و روشهای کنترل عفونت باشد. در این مورد سلیلی می نویسد هر چند در گسترش و شیوع ارگانیسم ها در محیط بیمارستان عوامل و وسایل آلوده نقش موثرتری دارند با وجود این در گسترش و انتقال عفونت های بیمارستانی منابع انسانی بیش از جامدات متهم هستند . بعلاوه با مصرف بیش از حد و غیر منطقی آنتی بیوتیک ها میکروارگانیسم های موجود در بیمارستان در مقابل این داروها مقاوم شده و انواع مقاوم در بین بیماران، کارکنان و محیط بیمارستان زیاد یافت می شوند. در پژوهشی که توسط تاییدی در تهران بر روی ۱۰۶ بیمار که تحت جراحی تمیز قرار گرفته بودند انجام شد یافته ها نشان داد که در دو گروه مورد و شاهد (گروهی که آنتی بیوتیک پروفیلاکسی قبل و حین و بعد از عمل دریافت کردند و گروه شاهـــد که دریافـت نکردند) هیچگونه تفاوتی دیده نشد و اکثریت بیماران دو گروه بدون هیچگونه عارضه ای مرخص گردیدند . این بررسی نمایانگر این مطلب است که حتی در جوامعی ماننـــد ایران که سطح بهداشت اکثر مردم جامعه پایین می باشد، استفاده از آنتی بیوتیک پیشگیری کننده در اعمال جراحی تمیز جایی نداشته و جزء ایجاد هزینه نابجا برای بیمار و جامعه و بروز عوامل مقاوم بیمارستانی اثر دیگری ندارد، بلکه جراحان باید برای کاهش میزان عفونت زخم جراحی در بهبود وضعیت بهداشتی اتاق عمل و بخش های جراحی پیشقدم شوند و حین عمل با استفاده از روش های صحیح جراحی از میزان عفونت بیماران خود بکاهند. از طرفی اجرای اصول و روشهای کنترل عفونت برای تمامی کارکنان بیمارستان ها به خصوص پرستاران امری حیاتی است و مطمئناً در بالا بردن کیفیت خدمات پزشکی و درمان بیماران اثرات آشکاری خواهد داشت. لذا این تحقیق با هدف تعیین میزان به کارگیری اصول و روشهای کنترل عفونت توسط کادر اتاق عمل بیمارستانهای وابسته به دانشگاه علوم پزشکی شهرکرد و مقایسه آن با استانداردهای کنترل عفونت انجام گرفته است.
● روش بررسی:
این پژوهش یک مطالعه توصیفی – تحلیلی می باشد که نحوه کاربرد اصول و موازین کنترل عفونت توسط پرسنل اتاق عمل های شهرستان شهرکرد را در سال ۱۳۸۴ بررسی کرده است. جامعه مورد پژوهش کلیه کادر اتاق عمل شامل پزشک جراح، پزشک بیهوشی، پرستاران، تکنسین های اتاق عمل و بیهوشی، بهیاران، کمک بهیاران و کادر خدماتی می باشند که جمعاً ۱۲۰ نفر بودند و به روش غیر احتمالی (در دسترس) وارد مطالعه شدند. تعداد ۳ بخش اتاق عمل متشکل از مجموعاً ۷ واحد جراحی مورد بررسی قرار گرفتند. ابزار جمع آوری اطلاعات پرسشنامه بود که با استفاده از منابع علمی و کتب و مقالات خارجی و نظرات اساتید متخصص تهیه گردید. جهت اعتماد پرسشنامه از آزمون مشاهده همزمان استفاده شد، با استفاده از محاسبه ضریب اسپیرمن همبستگی نمرات هر دو مشاهده ۸۷%r> بود.پژوهشگر با حضور در شیفت های مختلف در اتاق عمل و با استفاده از تکنیک های مشاهده و مصاحبه، اقدام به تکمیل پرسشنامه نمود. پرسشنامه شامل ۷ قسمت به قرار ذیل بود: قسمت اول شامل ۵۴ سؤال بود که امکانات و تجهیزات اتاق عمل را از نظر روش های کنترل عفونت مورد بررسی قرار می داد که با استفاده از تکنیک مشاهده و بصورت بلی- خیر تکمیل گردید. قسمت دوم در بر گیرنده ۸ سؤال مربوط به مشاهده عملکرد پرسنل در مورد رعایت موازین کنترل عفونت در ارتباط با بیمار بود که درجات همیشه گاهی و هرگز، را شامل می شد. قسمت سوم ۱۲ سؤال در ارتباط با نظافت شخصی، لباس و اسکراب را شامل می شد که با استفاده از مصاحبه با پرسنل و با درجات عالی، خوب و ضعیف تکمیل می گردید و بخش چهارم همان ۱۲ سؤال را شامل می شد که این بار با استفاده از مشاهده عملکرد پرسنل تکمیل می شد. قسمت پنجم متشکل از ۸ سؤال در رابطه با عملکرد پرسنل تحت مشاهده در خصوص روش های ضد عفونی و استریلیزاسیون وسایل که بصورت "همیشه، گاهی و هرگز ثبت شد" قسمت ششم مجموعاً ۷ سؤال بود که کاربرد روش های پیشگیری از عفونت را در مورد عوامل محیطی نظیر سطوح و تهویه را در اتاق عمل توسط کادر اتـــاق عمل می سنجید و نهایتاً قسمت هفتم که کفایت امکانات و تجهیزات موجود در اتاق عمل را با پرسش از مسئولین اتاق عمل مورد بررسی قرار می داد. پژوهشگر با مراجعه به اتاق عمل هر یک از کادر اتاق عمل را سه بار از نظر متغیرهای مورد بررسی تحت مشاهده قرار داد و عملکرد وی را ثبت کرد. پس از پایان کل مشاهدات، قسمت سوم و هفتم پرسشنامه با استفاده از تکنیک مصاحبه با پرسنل و مسئولین تکمیل گردید. در ضمن در پایان کار پرسشنامه حاوی اطلاعات دموگرافیک توسط پرسنل تکمیل گردید. سپس اطلاعات با استفاده از نرم افزار SPSS و آمار توصیفی- تحلیلی (آزمون t) مورد تجزیه و تحلیل قرار گرفت.
● یافته ها:
از ۱۲۰ نفر مورد مشاهده ۴۵ درصد را زنان و اکثریت پرسنل (۸/۳۰%) در گروه سنی ۳۹-۳۵ سال قرار داشتند. ۷/۲۴ درصد افراد دارای سابقه کار ۱۴-۱۰ سال، ۳/۸۳ درصد پرسنل متأهل و ۳/۴۳ درصد پرسنل دوره آموزش در رابطه با روشهای کنترل عفونت در اتاق عمل را گذرانده بودند.
یافته های پژوهش در مورد کاربرد روشهای کنترل عفونت در ارتباط با عوامل محیطی شامل سطوح و تهویه نشان داد که ضد عفونی اتاق ها در پایان عمل بندرت انجام می شود و ۴۶ درصد اتاق عمل هر هفته به طور کامل شستشو می شـــود و هرگز اتاق های عمل هر هفته با بخار فرمالین ضد عفونی نمی شود. همچنین یافته ها نشان داد ۱۰۰ درصد اتاق ها یکبار با اشعه ماوراء بنفش ضد عفونی می شود و ۷۵ درصد اتاق ها از کولر و پنکه استفاده می کنند و سیستم تهویه مناسب طبق شرایط استاندارد در هیچیک از اتاق های عمل وجود ندارد. در پرسش از مسئولین اتاق عمل یافته ها نشان می دهد در تمام بخش ها زباله ها در کیسه های نایلونی ریخته و سریعاً از اتاق عمل خارج می گردد. در مورد کنترل آلودگی توسط نمونه کشت فقط در یک بخش انجام شده است و یا در مورد وسایل رنگ کردنی در هیچکدام از بخش ها انجام نمی شود. در مصاحبه با مسئولین بخش ها در مورد روشهای کنترل اعمال عفونی و آلوده، یافته ها نشان می دهد در تمام بخش ها هرگز بعد از اعمال جراحی عفونی کلیه وسایل در محلول ضد عفونی قرار داده نمی شوند و اتاق عمل با بخار فرمالین ضد عفونی نمی شود و وسایل پارچه ای در محلول ضد عفونی قرار نمی گیرد.
در ارتباط با چگونگی کاربرد اصول و روشهای کنترل عفونت شامل ضد عفونی و استریلیزاسیون وسایل، مشاهده عملکرد پرسنل نشان داد که در ۸/۵۳ درصد موارد همیشه و در بقیه موارد گاهی تاریخ وسایل استریل هر ۱۵ روز یکبار کنترل می شود. در تمام موارد (۱۰۰%) وسایل جراحی پس از استفاده با آب سرد شسته شده و در دو لایه کاغذ یا پارچه پیچیده و برای ضد عفونی استفاده می شود. اما در اکثریت موارد (۵/۶۱%) فقط گاهی وسایل به طور کامل پس از شستشو خشک می گردند و با برس سفت و زبر تمیز می شوند (۳/۹۲%) و متأسفانه هرگز وسایل برای بار دوم در محلول ضد عفونی قرار داده نمی شوند و از دستگاه اتوکلاو کشت داده نمی شود. توزیع فراوانی مطلق و نسبی عملکرد پرسنل تحت مشاهده، درباره روشهای ضدعفونی و استریلیزاسیون نشان داد که ۷۵/۹۳ درصد افراد در وضعیت ضعیف و تنها ۲۵/۶ درصد افراد در وضعیت خوب قرار داشتند و وضعیت عالی دیده نشد. برای مقایسه نمره عملکرد پرسنل در مورد روشهای ضد عفونی و استریلیزاسیون بر حسب جنس از آزمون t استفاده شد که تفاوت معنی داری مشاهده نشد. در مورد رعایت نظافت شخصی و لباس و اسکراب یافته های پژوهش نشان داد ۵/۱۲ درصد همیشه قبل از ورود به اتاق عمل دوش می گیرند، ۵/۸۲ درصد گاهی هر روز لباس تمیز می پوشند، ۴۳ درصد حداقل زمان پنج دقیقه را برای اسکراب دستهــا رعایت
می کنند و بین دو عمل جراحی اسکراب می نمایند و هرگز بعد از عمل ماسک را عوض نمی کنند. همچنین یافته های پژوهش در مورد توزیع فراوانی مطلق و نسبی عملکرد پرسنل مورد مشاهده، درباره رعایت نظافت شخصی و لباس و اسکراب نشان داد که در مقایسه با استانداردها ۲/۷۹ درصد عملکرد پرسنل ضعیف بوده است و تنها ۸/۲۰ موارد عملکرد پرسنل خوب و اصلاً عملکرد عالی دیده نشده است. برای مقایسه نمره عملکرد پرسنل مورد مشاهده، درباره رعایت نظافت شخصی و لباس و اسکراب بر حسب جنس از آزمون t استفاده شد که تفاوت معنی دار آماری دیده نشد.
یافته های حاصل از مصاحبه با پرسنل نیز در مورد نحوه کاربرد روش های نظافت شخصی و لباس و اسکراب نشان داد که ۳۴ درصد افراد تمام لباس ها را عوض می کنند و ۷/۹۱ درصد افراد بعد از عمل ماسک را عوض نمی کنند. یافته های پژوهش در مورد چگونگی کاربرد روش های کنترل عفونت در ارتباط با پذیرش بیمار در اتاق عمل نشان داد ۴۳ درصد پرسنل بیمار را همیشه با گان مخصوص اتاق عمل تحویل می گیرند در ۷/۳۶ درصد موارد گاهی و در بقیه موارد هرگز اینکار را نمی کنند. اکثریت پرسنل فقط گاهی، محل عمل بیمار را برای ضد عفونی نهایی با رعایت اصول استاندارد ضد عفونی می کنند (۷/۸۱%)، بیمار را با کلاه یا روسری مخصوص اتاق عمل تحویل می گیرند (۲۴/۷۱%)، بیمار را با برانکارد اتاق عمل از منطقه غیر محدود منتقل می کنند (۷/۶۹%) و بیمار را از نظر انجام شیو کنترل می کنند (۷/۷۹%) و متأسفانه اکثریت پرسنل هرگز شستشوی اولیه محل عمل بیمار را به مدت ۱۰-۵ دقیقه طبق اصول استاندارد انجام نمی دهند (۷/۸۱%) و بیمار را به صورت دوش گرفته و تمیز تحویل نمی گیرند (۲/۵۹%). یافتـــه همچنین نشـــان داد کـــه عملکــــرد پرسنل تحت مشاهده در این مورد ۸۴ درصد ضعیف، ۱۶ درصد خوب و وضعیت عالی دیده نشد. برای مقایسه نمره عملکرد پرسنل تحت مشاهده در ارتباط با پذیرش بیمار بر حسب جنس از آزمون t استفاده شد که تفاوت معنی دار آماری دیده نشد.در ارتباط با امکانات و تجهیزات اتاق عمل از نظر اصول و روشهای کنترل عفونت، یافته ها نشان داد که اتاق های عمل دارای فاضلاب کف هستند همچنین رفت و آمد پرسنل در اتاق محدود نیست. اکثر واحدهای عمل جراحی دارای پنجره های دو طرفه و دیوارهای زاویه دار هستند (۸۰%). در هیچ یک از واحدهای جراحی، شرایط استاندارد نظیر وجود دما و فشار مناسب، مرکزی بودن گازهای بیهوشی و جدا بودن مسیر عبور وسایل تمیز و کثیف وجود نداشت. در تمام بخش های اتاق عمل، اتاق استراحت پرسنل در منطقه ممنوعه قرار داشت، محل توالت قبل از محل تعویض لباس ها نبود، اتاق عمل سیستم تهویه نداشت، انبار وسایل در قسمت ممنوعه قرار داشت، اتاق عمل مرکز استریلیزاسیون اختصاصی نداشت، اتاق عمل مجزا برای جراحی های کوچک و آلوده وجود نداشت، شیر آب محل اسکراب پدالی نیست، دستگاه رادیوگرافی قابل حمل در اتاق عمل وجود نداشت، رختکن مجهز به دوش نبود، لوله کشی مجزای آب وجود نداشت، اسکراب با آب معمولی نه آب استریل انجام می شد و مسیر رفت و برگشت بیماران مجزا نبود.
● بحث:
در ارتباط با کاربرد اصول و روشهای کنترل عفونت در زمینه عوامل محیطی سطوح، تهویه یافته ها نشان داد که: اتاق عمل تنها در ۲۵ درصد موارد بعد از هر شیف کاری و ۷/۴۶ درصد هر هفته بطور کامل ضد عفونی می گردد. هرگز اتاق عمل را به طور هفتگی با بخار فرمالین ضد عفونی نمی کنند و نیم ساعت قبل از عمل نیز اتاق و وسایل گردگیری نمی شود و سیستم تهویه مناسب در اتاق عمل وجود ندارد. صادقی نیز در تحقیق خود جهت ارزیابی میزان به کار گیری موازین کنترل عفونت در اتاق های عمل رشت بیان نمود که استانداردهای کنترل عفونت در ارتباط با سطوح و تهویه در وضعیت نامطلوب قرار دارد . این مطلب با یافته های حاصل از تحقیق سمنانی نیز مطابقت دارد . در این راستا Yanai و همکاران نیز در بررسی روند کنترل عفونت در بخش های دیالیز بیان نمودند که تنها در ۷/۹ درصد ملحفه های بیماران تعویض می شود و ۱۵ درصد واحدها تمام وسایل بیمار را بعد از اتمام روند همودیالیز بیمار تعویض می کنند . این در حالی است که Brigden معتقد است هر روز ۳۰ دقیقه قبل از شروع عمل اتاق عمل باید با پارچه آغشته به محلول ضد عفونی گردگیری شود و پس از پایان هر عمل باید وسایلی که آلوده به خون یا گچ خیس هستند خشک گردد و شستشو داده شود این مطلب توسط لطفی، Rutala و صادق آبادی نیز تأیید شده است . همچنین Smeltzer اظهار می دارد که کف اتاق عمل و سطوح افقی را باید مرتب با استفاده از آب و صابون و مواد پاک کننده جرم کش شستشو داده شود و از نظر کارآیی مطلوب به طور مکرر بازدید گردد . Manley متذکر می شود که اثر باکتری کش اشعه ماوراء بنفش غیر قابل انکار است و بسیاری از اتاق های عمل در اروپا نیز از این اشعه استفاده می نمایند .نتایج مصاحبه با سه نفر مسئول اتاقهای عمل نیز نشان داد که روشهای کنترل عفونت یا انجام نمی گرفته و یا به صورت صحیح انجام نمی شده است. در هر سه اتاق عمل، همیشه زمانی که پرسنل دچار سرماخوردگی باشند، اجازه کار در اتاق عمل را دارند. همچنین یافته ها نشان داد که کشت ماهیانه از هوای اتاق عمل، حلق و بینی پرسنل، وسایل عمل جراحی و دست های اسکراب انجام نمی گیرد، سیستم تهویه مناسب نیز وجود نداشته است.در ارتباط با مقررات استاندارد بعد از اعمال جراحی عفونی Berry می نویسد در بیمارستان های مختلف باید برنامه خاصی جهت بر خورد با اعمال عفونی وجود داشته باشد و این مقررات باید رعایت شود تا از انتقال و سرایت عفونت به کارکنان اتاق عمل و یا بیماران بعدی جلوگیری کند. وی معتقد است کلیه وسایل چه مورد استفاده قرار گرفته یا قرار نگرفته باشد، اگر در اتاق عمل عفونی وجود داشته است باید مجدداً شسته و ضد عفونی شوند و وسایل جراحی ابتدا باید در محلول ضد عفونی قرار بگیرند سپس مجدداً شسته شوند و استریـــل گردند. پرسنل اتاق عمل نیـــز باید کلیه لباس های خود و حتی دمپایی یا کفش های خود را در محلول ضد عفونی قرار دهند . این مطلب توسط مشکساران و لطفی نیز تأیید شده است . در ارتباط با چگونگی کاربرد اصول و روشهای کنترل عفونت شامل ضد عفونی و استریلیزاسیون وسایل، مشاهده عملکرد پرسنل نشان داد که که رعایت این اصول در اکثریت موارد طبق استانداردها نمی باشد و عملکرد پرسنل تحت مشاهده در این مورد در مقایسه با استانداردها ۷/۹۳ درصد ضعیف بوده است و تنها ۲۵/۶ درصد موارد عملکرد پرسنل خوب و اصلاً عملکرد عالی دیده نشده است. هم چنین وظیفه ضد عفونی و استریلیزاسیون به عهده کمک بهیار و پرسنل خدماتی بخش بوده است که عملکرد ۱۰۰ درصد این افراد در این زمینه ضعیف بود و هیچیک از افراد کادر دیگر اتاق عمل از قبیل پرستار کارشناس و بهیار نظارت بر این امر نداشتند. یافته ها با نتایج حاصل از تحقیق صادقی در این زمینه مطابقت ندارد، ایشان بیان می کنند که عملکرد پرسنل اتاق های عمل رشت در مورد استریلیزاسیون تنها ۲۸ درصد موارد ضعیف بوده است و در بقیه موارد خوب بوده است . سمنانی نیز وضعیت پرسنل تحت مشاهده بخش های عفونی را در تهران در زمینه استریلیزاسیون خوب و در مورد ضد عفونی کردن متوسط ارزیابی کرده است . این در حالی است که Berry بیان می کند که وسایل باید با آب سرد شسته شوند و با برس زبر تمیز گردند و سپس خشک گردند و در دو لایه شان پیچیده شوند . Jackson و همکاران در مطالعه ای که در مورد استانداردهای مراقبتی انجام دادند بیان کردند در صورتی که وسایل استریل شده در اتاق عمل ذخیره شوند و مورد استفاده قرار نگرفته باشند، حداکثر دو هفته استریل باقی خواهند ماند . یافته ها همچنین نشان داد که کنترل کار اتوکلاو نیز انجام نمی شود در این مورد Berry و Brigden نیز توصیه می کنند روزانه دیگ تست باید جهت کنترل کار اتوکلاو انجام شود .در ارتباط با چگونگی کاربرد اصول و روشهای کنترل عفونت نظیر اسکراب، نظافت شخصی و غیره توسط پرسنل، نتایج مشاهده عملکرد نشان داد اکثریت پرسنل این اصول را طبق استانداردها رعایت نمی کنند. یافته ها نشان داد که در این مورد در مقایسه با استانداردها ۲/۷۹ درصد عملکرد پرسنل ضعیف بوده است و تنها ۸/۲۰ موارد عملکرد پرسنل خوب و اصلاً عملکرد عالی دیده نشده است. صادقی نیز در مطالعه ای بر روی پرسنل اتاق عمل دریافت که عملکرد پرسنل در مورد نظافت شخصی و اسکراب ۲/۱۱ درصد عالی و ۵/۸۲ درصد خوب و ۴/۶ درصد در وضعیت ضعیف قرار داشتند . اما سمنانی در مطالعه خود وضعیت پرستاران را در این زمینه خوب ارزیابی کرده است . در این زمینه سلیلی در بخش های جراحی بیان می کند که ۸۰ درصد پرسنل از نقش شستن دستها در پیشگیری از عفونت بی اطلاع هستند و این موازین را رعایت نمی کنند . نمازی نیز در تحقیق خود بیان کرد که پرسنل سوانح و سوختگی در تهران ۹۰ درصد جهت انجام مراقبت دستکش استریل می پوشند اما تنها ۵درصد از آنان قبل از انجام مراقبت دستهای خود را می شویند .در ارتباط با نتایج مصاحبه با پرسنل در خصوص رعایت نظافت شخصی، لباس و اسکراب، یافته های مطالعه با نتایج مشاهده عملکرد پرسنل در همین خصوص تقریباً یکسان بود. این در حالی است که Moret، Petrowski و Hobson در این زمینه بیان می کنند که تمام پرسنل اتاق عمل باید روزانه دوش بگیرند و لباس های خود را عوض کنند و ناخن هایشان کوتاه و تمیز باشد و لباس و کفش مخصوص اتاق عمل بپوشند و از جواهرات استفاده نکنند . همچنین تیم جراحی باید دستهای خود را حداقل ۵ دقیقه قبل از اولین عمل جراحی بطور کامل بشویند و در بین عمل های تمیز بعدی حداقل زمان ۳ دقیقه کافی است و ماسک بعد از یکبار استفاده مجدداً نباید مورد استفاده قرار گیرد و یا زیر چانه قرار گیرد . در ارتباط با چگونگی کاربرد اصول روشهای کنترل عفونت در رابطه با بیمار مثل لباس بیمار، نحوه تحویل گرفتن و غیره یافته ها نشان داد که عملکرد پرسنل تحت مشاهده در این مورد ۸۴ درصد ضعیف، ۱۶ درصد خوب و وضعیت عالی دیده نشد و این اصول یا انجام نشده است یا به طور صحیح انجام نشده است. صادقی در این زمینه در ۹/۹۱ درصد عملکرد پرسنل تحت مشاهده خود را خوب ارزیابی کرده است و پیشنمازی تنها در این زمینه عملکرد پرسنل نحت مشاهده خود را ۵ درصد خوب ارزیابی کرده است . Berry، Brigden و Shoup در این زمینه بیان می کنند، بیمار باید پیراهن تمیز و ناخن کوتاه داشته باشد، موها باید کاملاً با روسری یا کلاه پوشیده شود و پیراهن قبلی با گان سرویس جراحی تعویض شود و با برانکارد توسط پرسنل به واحد جراحی منتقل شود همچنین پوست بدن بیمار باید به وسیله تراشیدن موهای محل برش جراحی قبل از انجام جراحی باید آماده گردد. درست قبل از انجام عمل جراحی باید اینکار انجام شود، موهای مجاور عمل همیشه جهت جلوگیری از ایجاد آلودگی زخم بایستی حذف شوند .در ارتباط با امکانات و تجهیزات اتاق عمل از نظر اصول و روشهای کنترل عفونت، یافته ها نشان داد که اتاقهای عمل از نظر ساختمانی با استاندارد فاصله زیادی دارند و شرایط استاندارد بر اتاق های عمل حاکم نمی باشد. صادقی نیز بیان می کند که امکانات اتاق های عمل بیمارستان های رشت طبق استانداردها نمی باشد و درب ورود و خروج بیمار جدا نمی باشد رختکن ها دوش ندارد پنجره ها یک جداره است از کولر و پنکه استفاده می شود و سیستم تهویه مناسب نمی باشد . در این زمینه بهنودی در بررسی میزان بکار گیری استانداردهای بین المللی محیط فیزیکی اتاق عمل در تهران بیان نمود بیشترین کاربرد از این استانداردهای بین المللی در بیمارستان های عمومی انتفاعی و بعد در بیمارستان های خصوصی و سپس در بیمارستان های عمومی غیر انتفاعی بوده است . در این زمینه Berry بیان می کند که دیواره ها و مصالح اتاق عمل باید از جنس سخت و محکم بدون منفذ و ترک خوردگی باشد و خاصیت جذب مواد را نداشته باشد تا به راحتی قابل ضد عفونی باشد و دیواره ها با یکدیگر و سقف و کف زاویه نداشته باشند تا به آسانی تمیز و ضد عفونی گردند. کف اتاق نباید فاضلاب داشته و باید قابل شستشو باشند . بهنودی بیان می کند اتاق عمل نباید پنجره داشته باشد تا از ورود آلودگی جلوگیری شود. پنجره ها باید دو جداره باشند و یک جدار آنها غیر قابل باز شدن باشد . Brigden می نویسد دیواره های اتاق عمل باید به صورت نیم دایره باشد تا از جمع شدن گرد و غبار در آن جلوگیری نماید. اتاق عمل بایستی دارای سیستم تهویه مطبوع حرارتی قابل اعتماد باشد.از آنجا که فاصله موجود با استانداردهای کنترل عفونت در اتاق های عمل مورد بررسی نگران کننده بوده و می تواند عواقب ناگوار غیر قابل جبرانی به جا بگذارد و با توجه به عوامل فوق الذکر، راهکارهای زیر جهت به حداقل رساندن فاصله بین استانداردها و کیفیت فعلی کنترل عفونت در اتاق عمل های مورد بررسی پیشنهاد می گردد: آموزش پرسنل در زمینه اصول کنترل عفونت بصورت دوره ای و در ابتدای شروع کار در اتاق عمل، جلوگیری از درگیر شدن افراد غیر حرفه ای نظیر کمک بهیار و پرسنل خدماتی در موارد کنترل عفونت و تقسیم کار بر اساس شرح وظایف رده های مختلف کادر درمانی، هدایت، نظارت و کنترل دقیق و مستقیم مدیران بر رعایت اصول کنترل عفونت توسط پرسنل اتاق عمل و اعمال اقدامات انضباطی در برخورد با پرسنل سهل انگار و خاطی، اصلاح فضای فیزیکی اتاق عمل بر اساس استانداردها، فراهم کردن امکانات و تجهیزات لازم در اتاق های عمل نظیر تعداد کافی گان، ماسک، دستکش و غیره.
● نتیجه گیری:
همانطور که یافته های مطالعه نشان داد کیفیت رعایت موارد کنترل عفونت در بیمارستانهای مورد مطالعه، با استانداردهای بین المللی بسیار فاصله داشت که عدم نظارت و کنترل لازم توسط مدیران بر رعایت کنترل عفونت توسط مدیران، درگیر کردن افراد غیر حرفه ای در موارد کنترل عفونت مانند انجام ضد عفونی وسایل توسط کادر خدماتی اتاق عمل، عدم در دسترس بودن امکانات لازم جهت رعایت اصول کنترل عفونت بطور مثال ناکافی بودن وسایل پارچه ای نظیر گان، ماسک و غیره در بعضی از اتاق های عمل، نامنـــاسب بودن فضای فیزیکی اتاق های عمل از قبیل کفپوش، درب ها و غیره، عدم رعایت اصول کنترل عفونت توسط پرسنل اتاق های عمل که بیشترین موارد مغایرت با استاندارد ها را شامل می شد از علل اصلی فاصله استانداردها می باشد.
کبری نوریان، فرشته آئین، معصومه دل آرام، افسانه کاظمیان مربی گروه پرستاری – دانشگاه علوم پزشکی شهرکرد، مربی گروه پرستاری –دانشگاه علوم پزشکی شهرکرد و دانشجوی Ph.D دانشگاه تربیت مدرس، مربی گروه مامایی – دانشگاه علوم پزشکی شهرکرد، کارشناس ارشد مامایی – دانشگاه علوم پزشکی شهرکرد.
منابع:
۱.اصل سلیمانی حسین، افهمی شیرین. پیشگیری و کنترل عفونت های بیمارستانی. چاپ اول، تهران: انتشارات تیمورزاده. ۱۳۷۹، ۱۰-۷.
۲.بهرامی اقدم شهریار. آیا بازگشت دادن هوا در اتاق عمل غیر مجاز است؟ مجله بیمارستان. ۱۳۶۶، ۷(۳): ۹.۳.Dieckhaus KD, Cooper BW. Infection control concepts in critical care. Critical Care Clinic .۱۹۹۸; ۱۴(۱): ۵۵-۶۹.
۴.دوگاس وایت. اصول مراقبت از بیمار، نگرش جامع پرستاری. ترجمه: گروه مترجمان دانشگاه علوم پزشکی شهید بهشتی، دانشکده پرستاری و مامایی. تهران: انتشارات معاونت پژوهشی وزارت بهداشت، درمان و آموزش پزشکی. ۱۳۷۰، ۱۰۵.۵.سلیلی مهدخت. بررسی تأثیر آموزش حین خدمت پرستاران در مورد کنترل عفونت بر رعایت موازین کنترل عفونت در بخش های مختلف جراحی در یکی از بیمارستان های عمومی، دولتی تهران. پایان نامه جهت اخذ درجه فوق لیسانس رشته پرستاری، دانشکده پرستاری و مامایی علوم پزشکی ایران. ۱۳۶۳.
۶.تأییدی مهرداد، نیکخواه جمشید. بررسی کاربرد آنتی بیوتیک در یک جامعه با سطح پایین بهداشت. مجله دارو و درمان. تهران. ۱۳۶۶، ۴: ۵.۷.صادقی زهرا. بررسی نحوه کاربرد اصول و روشهای کنترل عفونت توسط کادر اتاق عمل در بیمارستان های دولتی شهر رشت در سال ۱۳۷۲. پایان نامه جهت اخذ درجه فوق لیسانس رشته پرستاری، دانشکده پرستاری و مامایی علوم پزشکی شهید بهشتی. ۱۳۷۳.
۸.سمنانی محمد اشرف. ارزیابی موازین کنترل عفونت در بخش های عفونی بیمارستان های آموزشی و دولتی تهران: پایان نامه جهت اخذ درجه فوق لیسانس، دانشکده پرستاری و مامایی علوم پزشکی ایران. ۱۳۶۴.
۹.Yanai M, Vehara Y, Takahashi S. Surveillance of infection control procedures in dialysis units in Japan: a preliminary study. Ther Apher Dial. ۲۰۰۶; ۱۰(۱): ۳۵-۹.
۱۰.Brigden R. Preparation of the operating theatre and sterile supplies. In: Brigde R. Operating theater technique. London: Churchill Livingstone; ۵th ed. ۱۹۹۸. p: ۳۰-۶۵.
۱۱.لطفی مژگان. انتظار صمد. راهنمای جامع پرستاران اتاق عمل. تهران: نشر سالمی. ۱۳۸۳، ۴۵-۳۷.۱۲.Rutala WA, Weber DJ. The benefits of surface disinfection. Am J Infect Control. ۲۰۰۴; ۳۴: ۲۲۶-۳۱.۱۳.صادق آبادی حسن. اپیدمیولوژی عفونت های بیمارستانی، مجله دارو و درمان، سال سوم، تهران: ۱۳۶۵، ۴.۱۴.Smeltzer SC, Bare B. Perioperative concepts and nursing management. In: Smeltzer SC, Bare BG. Brunner & suddarths textbook of medical surgical nursing. Philadelphia: Lippincot Company; ۹th ed. ۲۰۰۰. p: ۳۰۵-۸.
۱۵.Horton R. Infection control: maintaining a safe environment. In: Manley R, Bellman L. Surgical nursing. Edinburgh: Churchill Livingstone; ۲۰۰۰. p: ۳۰۱-۲.
۱۶.Berry K. The operating department. In: Berry K. Operation room technique. St.Louis: Mosby; ۲۰۰۴. p: ۹۴.
۱۷.مشکساران شهین. کاربرد مهارت های پرستاری در اتاق عمل و اتاق بهبودی. اهواز: انتشارات جهاد دانشگاهی. ۱۳۷۱، ۴۵-۳۵.۱۸.Jackson M, Jarvis WR, Scheckler WE. What is the standard care? Am J Infect Control. ۲۰۰۴; ۳۲: ۵۰۴-۱۱.
۱۹.پیشنمازی زهرا. بررسی نحوه کاربرد اصول و روشهای کنترل عفونت توسط کادر پرستاری در بخش های بیمارستان های سوانح و سوختگی تهران. پایان نامه جهت اخذ درجه کارشناسی ارشد دانشگاه تربیت مدرس، دانشکده علوم پزشکی. ۱۳۶۸.
۲۰.Moret L, Tequi B, Lombrail P. Should self-assessment be used to measure compliance with hand washing recommendations. Am J Infect Control. ۲۰۰۴; ۳۲(۷): ۳۸۴-۹۰.
۲۱.Petrowski CA. Nosocomial outbreak of Candida albicans sternal surgery traced to a wound infections fallowing cardiac scrube nurse. J Infect Dis. ۱۹۹۵; ۱۷۲(۳): ۸۱۷-۲۲.
۲۲.Hobson DW. Development and evaluation of a new alcohol-based surgical hand scrub formulation with persistent antimicrobial characteristics and brushless application. Am J Infect Control. ۱۹۹۸; ۲۰: ۵۰۷-۱۲.
۲۳.Lronas K. Effect of landering on the barrier properties of reusable surgical gown fabrics. Am J Infect Control. ۱۹۹۸; ۲۶(۵): ۴۹۵-۵۰۱.۲۴.Shoup A. Nursing manegment, intraoperative care. In: Lewis S, Heitkemper M, Dirksen S. Medical surgical nursing. St.Louis: Mosby Inc; ۶th ed. ۲۰۰۴. p: ۳۷۷-۸۱.۲۵.Koizer B, Erb G, Berman A, Burke K. Fundamental of nursing. Newjersy: Prentic Hall Inc; ۶th ed. ۲۰۰۰. p: ۱۱۳۲-۵.۲۶.بهنودی زهرا. بررسی میزان کاربرد استانداردهای بین المللی محیط فیزیکی اتاق عمل در اتاق های عمل بیمارستان های تهران. پایان نامه جهت اخذ فوق لیسانس، دانشکده پرستاری و مامایی علوم پزشکی ایران، ۱۳۶۷.
منابع:
۱.اصل سلیمانی حسین، افهمی شیرین. پیشگیری و کنترل عفونت های بیمارستانی. چاپ اول، تهران: انتشارات تیمورزاده. ۱۳۷۹، ۱۰-۷.
۲.بهرامی اقدم شهریار. آیا بازگشت دادن هوا در اتاق عمل غیر مجاز است؟ مجله بیمارستان. ۱۳۶۶، ۷(۳): ۹.۳.Dieckhaus KD, Cooper BW. Infection control concepts in critical care. Critical Care Clinic .۱۹۹۸; ۱۴(۱): ۵۵-۶۹.
۴.دوگاس وایت. اصول مراقبت از بیمار، نگرش جامع پرستاری. ترجمه: گروه مترجمان دانشگاه علوم پزشکی شهید بهشتی، دانشکده پرستاری و مامایی. تهران: انتشارات معاونت پژوهشی وزارت بهداشت، درمان و آموزش پزشکی. ۱۳۷۰، ۱۰۵.۵.سلیلی مهدخت. بررسی تأثیر آموزش حین خدمت پرستاران در مورد کنترل عفونت بر رعایت موازین کنترل عفونت در بخش های مختلف جراحی در یکی از بیمارستان های عمومی، دولتی تهران. پایان نامه جهت اخذ درجه فوق لیسانس رشته پرستاری، دانشکده پرستاری و مامایی علوم پزشکی ایران. ۱۳۶۳.
۶.تأییدی مهرداد، نیکخواه جمشید. بررسی کاربرد آنتی بیوتیک در یک جامعه با سطح پایین بهداشت. مجله دارو و درمان. تهران. ۱۳۶۶، ۴: ۵.۷.صادقی زهرا. بررسی نحوه کاربرد اصول و روشهای کنترل عفونت توسط کادر اتاق عمل در بیمارستان های دولتی شهر رشت در سال ۱۳۷۲. پایان نامه جهت اخذ درجه فوق لیسانس رشته پرستاری، دانشکده پرستاری و مامایی علوم پزشکی شهید بهشتی. ۱۳۷۳.
۸.سمنانی محمد اشرف. ارزیابی موازین کنترل عفونت در بخش های عفونی بیمارستان های آموزشی و دولتی تهران: پایان نامه جهت اخذ درجه فوق لیسانس، دانشکده پرستاری و مامایی علوم پزشکی ایران. ۱۳۶۴.
۹.Yanai M, Vehara Y, Takahashi S. Surveillance of infection control procedures in dialysis units in Japan: a preliminary study. Ther Apher Dial. ۲۰۰۶; ۱۰(۱): ۳۵-۹.
۱۰.Brigden R. Preparation of the operating theatre and sterile supplies. In: Brigde R. Operating theater technique. London: Churchill Livingstone; ۵th ed. ۱۹۹۸. p: ۳۰-۶۵.
۱۱.لطفی مژگان. انتظار صمد. راهنمای جامع پرستاران اتاق عمل. تهران: نشر سالمی. ۱۳۸۳، ۴۵-۳۷.۱۲.Rutala WA, Weber DJ. The benefits of surface disinfection. Am J Infect Control. ۲۰۰۴; ۳۴: ۲۲۶-۳۱.۱۳.صادق آبادی حسن. اپیدمیولوژی عفونت های بیمارستانی، مجله دارو و درمان، سال سوم، تهران: ۱۳۶۵، ۴.۱۴.Smeltzer SC, Bare B. Perioperative concepts and nursing management. In: Smeltzer SC, Bare BG. Brunner & suddarths textbook of medical surgical nursing. Philadelphia: Lippincot Company; ۹th ed. ۲۰۰۰. p: ۳۰۵-۸.
۱۵.Horton R. Infection control: maintaining a safe environment. In: Manley R, Bellman L. Surgical nursing. Edinburgh: Churchill Livingstone; ۲۰۰۰. p: ۳۰۱-۲.
۱۶.Berry K. The operating department. In: Berry K. Operation room technique. St.Louis: Mosby; ۲۰۰۴. p: ۹۴.
۱۷.مشکساران شهین. کاربرد مهارت های پرستاری در اتاق عمل و اتاق بهبودی. اهواز: انتشارات جهاد دانشگاهی. ۱۳۷۱، ۴۵-۳۵.۱۸.Jackson M, Jarvis WR, Scheckler WE. What is the standard care? Am J Infect Control. ۲۰۰۴; ۳۲: ۵۰۴-۱۱.
۱۹.پیشنمازی زهرا. بررسی نحوه کاربرد اصول و روشهای کنترل عفونت توسط کادر پرستاری در بخش های بیمارستان های سوانح و سوختگی تهران. پایان نامه جهت اخذ درجه کارشناسی ارشد دانشگاه تربیت مدرس، دانشکده علوم پزشکی. ۱۳۶۸.
۲۰.Moret L, Tequi B, Lombrail P. Should self-assessment be used to measure compliance with hand washing recommendations. Am J Infect Control. ۲۰۰۴; ۳۲(۷): ۳۸۴-۹۰.
۲۱.Petrowski CA. Nosocomial outbreak of Candida albicans sternal surgery traced to a wound infections fallowing cardiac scrube nurse. J Infect Dis. ۱۹۹۵; ۱۷۲(۳): ۸۱۷-۲۲.
۲۲.Hobson DW. Development and evaluation of a new alcohol-based surgical hand scrub formulation with persistent antimicrobial characteristics and brushless application. Am J Infect Control. ۱۹۹۸; ۲۰: ۵۰۷-۱۲.
۲۳.Lronas K. Effect of landering on the barrier properties of reusable surgical gown fabrics. Am J Infect Control. ۱۹۹۸; ۲۶(۵): ۴۹۵-۵۰۱.۲۴.Shoup A. Nursing manegment, intraoperative care. In: Lewis S, Heitkemper M, Dirksen S. Medical surgical nursing. St.Louis: Mosby Inc; ۶th ed. ۲۰۰۴. p: ۳۷۷-۸۱.۲۵.Koizer B, Erb G, Berman A, Burke K. Fundamental of nursing. Newjersy: Prentic Hall Inc; ۶th ed. ۲۰۰۰. p: ۱۱۳۲-۵.۲۶.بهنودی زهرا. بررسی میزان کاربرد استانداردهای بین المللی محیط فیزیکی اتاق عمل در اتاق های عمل بیمارستان های تهران. پایان نامه جهت اخذ فوق لیسانس، دانشکده پرستاری و مامایی علوم پزشکی ایران، ۱۳۶۷.
منبع : مجله علمی پژوهشی دانشگاه علوم پزشکی شهر کرد
همچنین مشاهده کنید
نمایندگی زیمنس ایران فروش PLC S71200/300/400/1500 | درایو …
دریافت خدمات پرستاری در منزل
pameranian.com
پیچ و مهره پارس سهند
خرید میز و صندلی اداری
خرید بلیط هواپیما
گیت کنترل تردد
ایران توماج صالحی پاکستان سریلانکا حجاب دولت کارگران رهبر انقلاب مجلس شورای اسلامی رئیسی سید ابراهیم رئیسی رئیس جمهور
کنکور هواشناسی سازمان سنجش سیل تهران زنان شهرداری تهران پلیس اصفهان فراجا قتل سازمان هواشناسی
قیمت خودرو قیمت دلار قیمت طلا خودرو دلار بانک مرکزی بازار خودرو ارز قیمت سکه ایران خودرو تورم سایپا
ترانه علیدوستی تلویزیون فیلم سینمای ایران سحر دولتشاهی مهران مدیری کتاب بازیگر شعر تئاتر سینما صدا و سیما
کنکور ۱۴۰۳
اسرائیل غزه فلسطین رژیم صهیونیستی آمریکا روسیه جنگ غزه چین اوکراین طوفان الاقصی اتحادیه اروپا حماس
فوتبال پرسپولیس استقلال بارسلونا بازی لیگ برتر انگلیس باشگاه استقلال باشگاه پرسپولیس تراکتور فوتسال تیم ملی فوتسال ایران والیبال
هوش مصنوعی همراه اول ناسا فیلترینگ فناوری اپل ایلان ماسک تیک تاک سامسونگ
سلامت روان استرس افسردگی داروخانه پیری هندوانه دوش گرفتن