پنجشنبه, ۳۰ فروردین, ۱۴۰۳ / 18 April, 2024
مجله ویستا
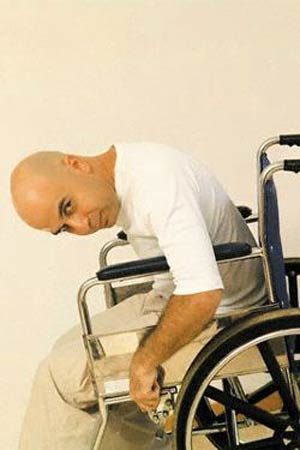
آسیبهای نخاعی
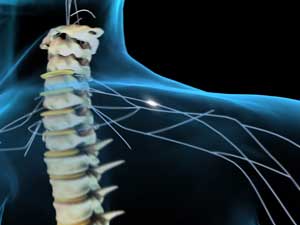
نخاع یا طناب نخاعی بخشی از سیستم اعصاب مركزی است. سیستم اعصاب مركزی از دو قسمت عمده، یعنی مغز و نخاع تشكیل شده است. نخاع بافت بسیار ظریفی است كه توسط تعدادی استخوان محافظت می شود. به این استخوانها مهره گفته می شود.
نخاع در وسط این مهره ها قرار گرفته و به محل قرار گرفتن نخاع كانال نخاعی گفته می شود. مهره ها به صورت منظم بر روی یكدیگر قرار گرفته اند. مهره ها ستون فقرات را ایجاد می كنند كه به عنوان ستون بدن عمل می كند و دارای حالت انعطاف پذیری است. بعلاوه مهره ها حفاظت از نخاع را نیز برعهده دارند. دیسكها در بین مهره ها قرار گرفته اند. دیسك از موارد فیبری سفتی تشكیل شده كه در میان آن ماده نرمتری قرار دارد. وظیفه دیسك جذب ضربه است و به ستون فقرات امكان انعطاف پذیری را می دهد.
مهره ها توسط رباطهایی بهم متصل می باشند، این رباطها باعث می شوند ستون فقرات حالت ایستاده به خود بگیرد. علاوه بر این، امكان حركت به ستون فقرات را می دهند. وقتی آسیب نخاعی روی می دهد اغلب این رباطها آسیب می بینند. موارد زیادی اتفاق می افتد كه مهره ها آسیب ببینند، ولی نخاع سالم بماند، اما ممكن است نخاع با وجود سالم بودن مهره ها، آسیب ببیند.
در بدن انسان سی مهره وجود دارد كه ستون مهره ها را قسمت بندی می كنند. این قسمتها شبیه قسمتهای نخاع می باشند و شامل بخشهای زیر می باشند.
▪ گردنی: ۷ مهره
▪ پشتی(سینه ای): ۱۲ مهره
▪ كمری: ۵ مهره
▪خاجی: ۵ مهره (این مهره ها بهم چسبیده اند)
▪ دنبالچه: ۱ مهره
● نخاع
می توان نخاع را بزرگترین عصب بدن نامید. اعصاب، ساختمانهای طنابی شكلی می باشند كه از رشته های عصبی كوچكتر تشكیل شده اند. نخاع مانند كابل اصلی تلفن عمل می كند و مغز را به سایر قسمتهای مختلف بدن متصل می سازد. اگر تصور كنیم كه نخاع به صورت كابل اصلی تلفن عمل می كند، مركز اصلی تلفن مغز بوده و قسمتهای مختلف بدن مشتركین تلفن می باشند. پیامها از مركز تلفن به مشتركین رسیده و همچنین از مشتركین به مركز تلفن می رسد. به این معنی كه دستوراتی كه منجر به حركت اندامها می شود، از مغز صادر شده و از طریق نخاع و سپس اعصاب محیطی به عضلات می رسند و همچنین گیرنده های حسهای مختلف مثل حس لمس و یا درد، آن را ثبت كرده و از طریق اعصاب محیطی به نخاع رسیده و بعد به مغز می رسند و باعث می شوند مغز حسهای مختلف را درك كند. از حسهای مختلف می توان به حس لمس، گرما، سرما و درد اشاره نمود. طول نخاع حدود ۴۵ سانتیمتر است و از پایین مغز شروع شده و تا حدود كمر ادامه می یابد.
سی و یك جفت عصب از نخاع خارج می شود. این اعصاب از قسمتهای مختلف نخاع خارج شده و عمل قسمتهای مختلف بدن را كنترل می نمایند. این اعصاب به صورت زیر دسته بندی می شوند.
۱) گردنی: ۸ عصب؛ كنترل گردن بازو و دستها را به عهده دارند.
۲) پشتی (سینه ای): ۱۲ عصب؛ كنترل تنه و عضلات فوقانی شكم را به عهده دارند.
۳) كمری: ۵ عصب؛ كنترل عضلات پایین شكم و قسمتهای مختلف اندامهای تحتانی را بر عهده دارند.
۴) خاجی: ۵ عصب؛ كنترل قسمتهای پایینی اندام تحتانی را بر عهده دارند، همچنین عملكرد مثانه روده و اعمال جنسی توسط این اعصاب كنترل می شود.
۵) دنبالچه: یك عصب؛ آخرین قسمت نخاع را بر عهده دارد.
● آسیب نخاع چیست؟
ممكن است نخاع در اثر بیماری و یا ضربه آسیب ببیند. در اكثر موارد آسیب نخاع به علت فشار وارد شده از مهره ها می باشد و در اثر این آسیب، نخاع ورم كرده یا دچار خونمردگی می شود. ممكن است آسیب باعث پاره شدن فیبرهای عصبی نخاع شود. عفونت و یا بیماریهای دیگر نیز ممكن است باعث همین نوع آسیبها گردند. برای اینكه نخاع آسیب شدید ببیند، لازم نیست كه حتماً قطع شود. اگر چه مطالعات مختلفی در حال انجام است تا امكان ترمیم نخاع را فراهم سازد و این تحقیقات در حیوانات با درصدی از موفقیت همراه بوده است، ولی در حال حاضر نخاع پس از قطع شدن دیگر قابل ترمیم نخواهد بود، ولی به تازگی روشهایی برای پیوند نخاع در دست بررسی است و برخی از نتایج اولیه آن امیدوار كننده می باشد. این جمله به معنی عدم بهبود شرایط بیمار آسیب نخاعی نیست و بسته به اینكه علت آسیب خونمردگی یا تورم باشد، بیمار بهبود عصبی پیدا خواهد نمود. این بهبودی شامل تغییر در حس و یا توانایی حركت اندامها و یا هر دو است، مقدار بازگشت حس یا حركت در هر بیمار متفاوت بوده و با معاینه دقیق تا حدی قابل پیشگیری است.
بعد از ایجاد آسیب نخاعی تمامی اعصابی كه بالای محل آسیب قرار دارند به كار خود به همان شكل قبل از آسیب ادامه می دهند،اما در زیر سطح آسیب نخاعی اعصاب نمی توانند پیامها را بین مغز و قسمتهای بدن رد و بدل نمایند، علت این مسأله قطع شدن ارتباط بین دو قسمت نخاع است.
● تشخیص آسیب نخاع
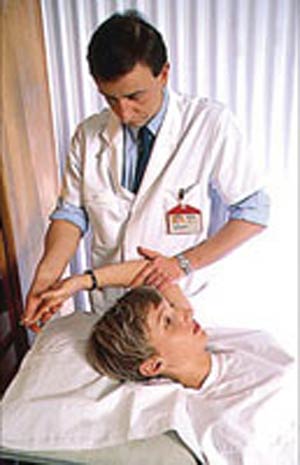
پس از آنكه پزشك به وجود آسیب نخاعی مشكوك شد، برای تشخیص آن چند كار مختلف را انجام می دهد. اولین قدم انجام معاینه عصبی است. معاینه عصبی بر اساس امتحان ۱۰ عضله كلیدی در هر طرف بدن و ۲۷ نقطه استاندارد حسی در هر سمت بدن است. حسهای لمس سطحی و درد در هر دو طرف بدن بر روی نقاط خاصی بررسی می شوند. بسته به نتایج معاینات اولیه، معاینات تكمیلی دیگری نیز توسط پزشك انجام می گیرد. گرفتن عكس رادیوگرافی به تشخیص شكستگی مهره ها كمك می كند و انجام ام.آر.آی به تعیین مقدار آسیب ظاهری نخاع كمك می نماید.
بر اساس یافته های حاصل از معاینه و رادیولوژی، پزشك می تواند اطلاعات بسیاری در مورد آسیب نخاع كسب كند. میزان آسیب در هر شخص و مقدار بازگشت عملكرد در آن فرد با فرد دیگر كاملاً متفاوت است. آسیب فرد بر اساس سطح ضایعه عصبی و نوع آسیب توصیف می شود.
● آسیب كامل و آسیب ناقص
در هنگام معاینه یكی از مواردی كه پزشك آن را بررسی می كند، كامل یا ناقص بودن آسیب است. پزشك حركات عضلات مختلف و حس قسمتهای مختلف را بررسی كرده و بر اساس نتایج معاینه عصبی، ناقص یا كامل بودن آسیب را تعیین می كند. دو نوع آسیب نخاعی وجود دارد؛ آسیب كامل و آسیب ناقص. می توان آسیب كامل را به قطع تمام خطوط ارتباطی تلفن به یك ساختمان تشبیه كرد، ولی در آسیب ناقص تعدادی از این خطوط تلفن هنوز كار می كنند.
مقدار پیام رد و بدل شده بین مغز و اندامهای محیطی بستگی به این دارد كه چه مقدار از این خطوط قطع نشده باشند. برخی افراد با آسیب ناقص، حس نسبتاً خوبی دارند، ولی توانایی حركت ندارند و برخی از آنها توانایی حركت نسبتاً خوبی دارند، ولی حس آنها خوب نیست. اختلاف بسیار زیادی بین افرادی كه آسیب ناقص نخاع دارند وجود دارد زیرا راههای سالم باقی مانده در آنها كاملاً با یكدیگر متفاوت است.
همانطور كه ذكر شد، در حال حاضر امكان ترمیم اعصاب قطع شده در نخاع در دست تحقیق است، اما اعصابی كه دچار تورم یا خونمردگی شده اند، قابلیت برگشت دارند. این روند ممكن است به سرعت اتفاق بیفتد یا بسیار آهسته باشد. برخی افراد فكر می كنند كه آسیب كامل به معنی قطع كامل نخاع است و آسیب ناقص به معنی قطع ناقص نخاع. چنین تصوری صحیح نیست و اصطلاح كامل و ناقص برای تعریف عملكرد نخاع است و منظور آسیب فیزیكی نخاع نمی باشد. مثلاً ممكن است یك كابل تلفن به طور ظاهری سالم باشد، ولی سیمهای داخل آن بطور كامل قطع شده باشند.
● منظور از تتراپلژی (كوادری پلژی) یا پاراپلژی چیست؟
بیمارانی كه دچار آسیب نخاعی می گردند، به دو دسته تتراپلژی (كوادری پلژی) و پاراپلژی تقسیم بندی می شوند. به فردی پاراپلژیك گفته می شود كه حس و حركت تنه و یا اندام تحتانی خود را از دست داده باشد. این نوع آسیب در اثر صدمه به نخاع در ناحیه سینه، كمر یا خاجی ایجاد می شود. بسته به اینكه آسیب در كجا اتفاق بیفتد، كنترل بخشهای خاصی از بدن از دست می رود، هر چه محل صدمه بالاتر باشد، مقدار بیشتری از حس و عضلات نسبت به كسی كه دچار آسیب ناحیه خاجی شده، از دست می رود.
وقتی آسیب در ناحیه گردن اتفاق بیفتد، فرد كنترل حس و حركت اندام فوقانی، تنه و اندام تحتانی را از دست می دهد. به این حالت تتراپلژی می گویند. (تترا و كوادری از لحاظ لغوی به معنی چهار می باشند.)
گاهی اوقات نخاع تنها دچار التهاب و خونمردگی می شود و وقتی كه التهاب یا خونمردگی برطرف شد، امكان بازگشت عملكرد نخاع وجود دارد، ولی در حال حاضر روش قابل اعتمادی وجود ندارد كه مشخص كند كدام اعصاب احتمال برگشت دارند. اما هر چه زمان طولانی تری بگذرد و اعصاب عملكرد خود را به دست نیاورند احتمال برگشت آنها كمتر می شود. اگر مقداری برگشت در عملكرد دیده شد، امید ما برای بازگشت بیشتر عملكرد افزایش می یابد؛ ولی هیچ تضمینی در این مورد وجود ندارد.
برخی افراد چند هفته یا چند ماه بعد از آسیب نخاع دچار حركات خود بخود اندامها، به صورت انقباض عضلات و یا حركت ناگهانی اندام می شوند. این حركات غیر ارادی است و اسپاسم عضلانی می باشند و علامت برگشت كار عضله نمی باشند. فرد قادر به كنترل این حركات نیست. اسپاسم به علت دستورات اشتباه اعصاب است كه باعث حركت عضله می شوند. این دستورات از محلی زیر ناحیه قطع شده نخاع صادر می شوند. اسپاسم معمولاً درد ندارد، اما ممكن است مدتی طول بكشد تا فرد به این حركات غیرارادی عادت كند. اسپاسم عضلات برای فرد می توانند مفید نیز باشند، زیرا باعث می شوند عضلات انقباض خود را حفظ كنند.
به افزایش شدت این اسپاسم ها اسپاستیسیتی گفته می شود. شدید شدن اسپاستیسیتی می تواند علامت وجود مشكلی در زیر سطح ضایعه نخاعی باشد. به عنوان مثال افزایش اسپاستیسیتی می تواند نشانه وجود عفونت ادراری باشد یا حتی رشد ناخن به داخل گوشت و ایجاد عفونت در آن محل می تواند باعث افزایش اسپاستیسیتی گردد. اسپاسمها اگر باعث بیدار شدن در طول شب شده یا باعث درد شوند، می توانند برای فرد مشكل ساز باشند.
علاوه بر مشكلات ایجاد شده در زمینه حس و حركت اندامها، آسیب نخاع باعث بروز تغییراتی در وضعیت تنفسی، وضع روده، مثانه و عملكرد جنسی می شود.
● آیا آسیب نخاع قابل بهبود است؟
تقریباً همیشه پس از آسیب نخاع مقداری بهبودی دیده می شود. تحقیقات بسیار وسیعی در حال انجام است و در برخی حیوانات و حتی در انسانها با موفقیتهایی همراه بوده كه امید به بهبود قطع نخاع را در آینده ایجاد كرده است. آسیبهایی كه همراه با قطع نخاع نباشند، همراه با درجات متفاوتی از بهبودی می باشند. و می توان گفت در بسیاری از بیماران مقداری از بهبودی تورم در نخاع باعث برگشتن عملكرد اعصاب قطع نشده می گردد.
● منظور از بهبودی در وضعیت بیمار چیست و مقدار آن چقدر است؟
بعد از آسیب نخاعی مقداری از قدرت حركتی و حسی بیمار برگشت می كند. این مقدار تحت تأثیر عوامل مختلفی بوده و در بیماران مختلف با یكدیگر متفاوت است، ولی تا حدودی قابل پیش بینی است و بیشتر در طی شش ماه اول پس از آسیب دیده می شود، گاهی حتی سالها بعد نیز بهبودی دیده می شود.
دكتر غلامرضا رئیسی
منبع : روزنامه قدس
همچنین مشاهده کنید
نمایندگی زیمنس ایران فروش PLC S71200/300/400/1500 | درایو …
دریافت خدمات پرستاری در منزل
pameranian.com
پیچ و مهره پارس سهند
خرید میز و صندلی اداری
خرید بلیط هواپیما
گیت کنترل تردد
ایران اسرائیل رژیم صهیونیستی ایران و اسرائیل ارتش جمهوری اسلامی ایران دولت وعده صادق دولت سیزدهم جنگ ایران و اسرائیل جنگ جمهوری اسلامی ایران مجلس شورای اسلامی
سیل قوه قضاییه هواشناسی سیلاب تهران فضای مجازی پلیس شهرداری تهران سلامت وزارت بهداشت سازمان هواشناسی محیط زیست
قیمت خودرو قیمت طلا قیمت دلار خودرو بازار خودرو ایران خودرو بانک مرکزی بورس دلار قیمت سکه مالیات قیمت
تلویزیون سینمای ایران فیلم کتاب سریال موسیقی تئاتر دفاع مقدس بازیگر ژیلا صادقی
دانشگاه تهران دانشگاه آزاد اسلامی
فلسطین عملیات وعده صادق آمریکا حمله ایران به اسرائیل غزه جنگ غزه روسیه چین طوفان الاقصی اسراییل حماس لبنان
فوتبال پرسپولیس لیگ قهرمانان اروپا استقلال رئال مادرید منچسترسیتی بارسلونا کشتی فرنگی بازی تراکتور لیگ برتر سپاهان
هوش مصنوعی تلگرام اپل سامسونگ دوربین ناسا وزیر ارتباطات ایلان ماسک عیسی زارع پور تجهیزات پزشکی
ورزش درمان و آموزش پزشکی چاقی دیابت مغز کاهش وزن سلامت روان