پنجشنبه, ۶ اردیبهشت, ۱۴۰۳ / 25 April, 2024
مجله ویستا
وقتی قلب کم میآورد
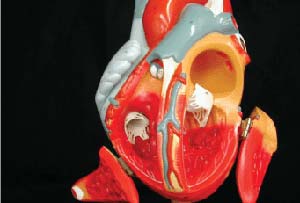
قلب هم مثل مغز از حیاتیترین اعضای بدن محسوب میشود، چرا كه حتی یك لحظه زندگی بدون آن مقدور نیست. تمام بافتهای بدن برای بقا و حیات، نیاز مبرم به دریافت اكسیژن و مواد غذایی و از طرف دیگر، دفع دیاكسیدكربن و مواد زائد دارند كه هر دوی این موارد، كاملا به جریان خون وابسته است و با جریان ممتد و مداوم خون تامین میشود.
درنظر بگیرید كه این جریان خون هم به نوبه خود از سوی قلب ایجاد میشود و به راه میافتد. در اصل، قلب آغازكننده حركتی مداوم و ضرباندار از جریان خون به سمت بافتهاست تا آنها را تغذیه و پشتیبانی كند. سپس جریان خون از سوی وریدها به سمت قلب برمیگردد تا از آنجا برای برقراری مجدد جریان خون به سمت شریانها یا همان سرخرگها پمپ شود.
● پمپ ضعیف میشود
قلب بهطور عادی حدود ۵۰ تا ۷۰ درصد خونی كه از سوی وریدها به داخل آن برمیگردد را طی هر ضربان قلبی به بیرون پرتاب میكند. این عملكرد در اصل شبیه یك پمپ است و به عبارت دیگر هر انقباض ماهیچه قلب همانند یك پمپ، مایع ورودی به داخل پمپ را به سمت شریانها بیرون میفرستد اما گاهی شرایط به این خوبی نیست و همه چیز اینقدر منظم و مرتب صورت نمیگیرد و قدرت عضله قلب كم میشود، طوری كه به جای ۶۰ درصد تخلیه و پمپاژ خون، این میزان به حدود ۴۰-۳۰ درصد وحتی گاهی به مقادیر بسیار كمتر و حدود ۵-۱۰ درصد افت پیدا میكند. به این رقم بهطور معمول و در اصطلاح پزشكی، كسر تخلیه گفته میشود. بهطور مثال، اگر كه كسر تخلیه از ۶۰ درصد به ۴۰ درصد برسد، یعنی قلب در هر بار تپش به جای تخلیه ۶۰ درصد از محتویات خود، تنها ۴۰ درصد آن را پمپ میكند و این مساله باعث میشود خون كمتری به بافتها برسد و ممكن است دیگر جوابگوی نیازهای بدن نشود.
البته یك راه جبران وجود دارد و آن اینكه سرعت تپش قلب بیشتر شود. در اصل اگرچه درهر بار ضربان، میزان كمتری از خون پمپ میشود اما تعداد دفعات تپش افزایش مییابد تا در هر دقیقه، همان میزان قبلی از خون به بافتها برسد. با این حساب خونرسانی به بافتها از سوی قلب مثل گذشته باقی میماند اما گاهی قلب قادر نیست سرعت خود را به اندازه كافی بالا ببرد و یا افت عملكرد عضله قلب به قدری شدید است كه تنها ازطریق افزایش سرعت تپش، قابل جبران نیست. در این موارد، بهتدریج علائم نارسایی قلبی در فرد ایجاد میشود. بهعبارت دیگر، نارسایی قلبی از حالت جبرانشده به حالت جبران نشده پیشرفت كرده و وضعیت بیمار رو به وخامت میگذارد.
● خسته شدم
علائم مختلفی ممكن است در فردی كه دچار افت عملكرد قلب و نارسایی قلبی شده، ایجاد شود. در مراحل اول ممكن است فرد در حالت نشسته و استراحت مشكلی نداشته باشد، چرا كه انرژی زیادی صرف نمیشود و حتی همین میزان از عملكرد قلبی جوابگوی نیازهایش خواهد بود اما همین فرد اگر شروع به ورزش كند، دچار علائم خستگی و تنگی نفس میشود، چرا كه این قلب نارسا توانایی رساندن خون كافی به عضلات در حال ورزش را ندارد. این عضلات، خون بسیاری زیادی طلب میكنند كه تامین آن در توان این قلب نیست و بنابراین عضلات بدون غذا مانده، دچار خستگی میشوند.
اگر نارسایی قلبی خفیف باشد، باید ورزشهای سنگین انجام داد تا به این مرحله رسید اما در موارد شدید نارسایی قلبی حتی در حركات خفیف هم ممكن است دیگر قلب توان جوابگویی به نیازها را نداشته باشد و فرد دچار علائم و خستگی شود. گاهی بیماری آنقدر شدید میشود كه فرد بیمار در حالت استراحت و نشسته هم دچار علائم است، چون این قلب به قدری ضعیف شده كه حتی جوابگوی نیازهای پایه و زمان استراحت فرد نیست.
یكی دیگر از علائم نارسایی قلبی تپش قلب است. همانطور كه پیش از این گفته شد، قلب برای جبران ناتوانیهای خود و رساندن خون كافی به بافتها، سرعت تپش و ضربان خود را زیاد میكند؛ یعنی افزایش سرعت در كنار عوامل متعدد دیگر باعث میشود فرد احساس تپش قلب كند. تنگی نفس هم یكی از علائم مهم نارسایی قلبی است. این علامت در مراحل اولیه فقط هنگام فعالیت بدنی ایجاد میشود اما با پیشرفت بیماری ممكن است حتی در حالت استراحت هم وجود داشته باشد. در مراحل انتهایی بیماری، تنگی نفس به حدی می رسد كه فرد ترجیح میدهد همیشه نشسته باشد، چرا كه در حالت خوابیده، قدرت عضلانی تنفسیاش كم و بر شدت تنگی نفس او افزوده میشود.
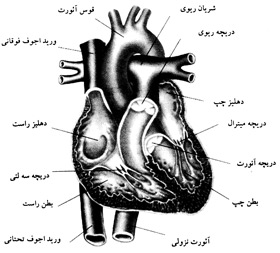
بدترین وضع زمانی به وجود میآید كه قلب به قدری ضعیف میشود كه حتی قادر به جمع كردن خون از درون ریهها نیست. بهطور طبیعی، خون وقتی از وریدهای محیطی به طرف راست قلب میرسد، از سوی عضلات سمت راست قلب به داخل ریهها فرستاده میشود و از اینجا دوباره خون باید به سمت چپ قلب برود تا به سمت سرخرگ و بافتها پمپ شود و آنها را تغذیه كند. اما در موارد شدید نارسایی قلبی، نیروی قلب به قدری كم میشود كه توان جمعكردن خون از درون ریهها را ندارد. بنابراین مقدار زیادی از خون داخل ریهها باقی میماند.
در اصل ریهها پرآب (یا در واقع پرخون) شده و به یك باتلاق وسیع تبدیل میشوند. وظیفه اصلی ریه این است كه از خونی كه به آن میرسد، دیاكسیدكربن بردارد و به آن اكسیژن بدهد اما زمانی كه ریه به این باتلاق تبدیل میشود انجام اینكار مقدور نیست و فرد دچار كبودی و كمبود اكسیژن میشود. در اصل گاهی آنقدر مایع درون ریهها زیاد میشود كه پزشك وقتی صدای ریه فرد بیمار را گوش میكند، صدای قلقلكردن مایعات را در ریهها از طریق گوشی پزشكی خود میشنود.
● چرا و به چه علت؟
علل نارسایی قلبی بسیار متفاوتند اما همانطور كه گفته شد، وجه مشترك همه آنها تخریب و كاهش عملكرد كلی قدرت انقباضی قلب است. برخی از علل نارسایی قلبی، موقت و جبرانپذیر هستند و پس از مدتی خود به خود یا به دنبال درمان بهبود پیدا میكنند اما برخی دیگر دائمی و غیرقابل برگشت هستند.
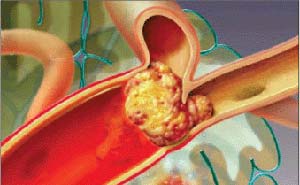
یكی از مهمترین علل نارسایی قلبی سكتههای قلبی است. در پی هر سكته قلبی، بسته به محل انسداد عروق كرونر بخشی از عضله قلب از بین میرود. هرچه میزان این بخش بیشتر باشد احتمال ابتلا به نارسایی قلبی بیشتر میشود. جالب اینجاست كه در بسیاری از موارد، افرادی كه به علت سكتههای متعدد قلبی به نارسایی قلبی مبتلا شدهاند، از بروز سكته قلبی خود بیخبر هستند. بهعبارت دیگر ممكن است در سالها و ماههای گذشته بدون هیچگونه احساس و درد و ناراحتی دچار سكته شده باشند، بهحدی كه در حال حاضر بخش بسیار بزرگی از عضله قلب خود را از دست دادهاند. این حالت بهویژه در دیابتیها، الكلیها و افراد مسن بسیار شایع است.
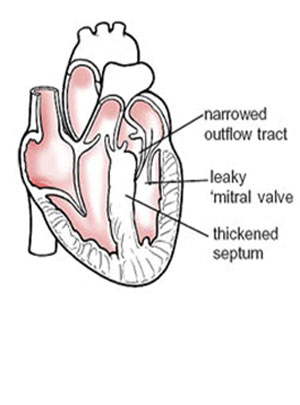
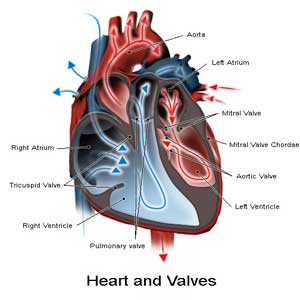
از دیگر علل نارسایی قلبی میتوان به بیماریهای دریچههای قلبی اشاره كرد. این دریچهها ممكن است تنگ یا برعكس گشاد باشند. این وضعیت باعث میشود عبور و مرور خون از درون دریچهها بهصورت طبیعی صورت نگیرد و نارسایی قلبی اتفاق بیفتد.
اگر این بیماریها و اختلالات مدتی طولانی ادامه یابند، حتی گاه ممكن است باعث گشادشدن و بزرگشدن كل حفره قلب بشوند. اختلالات دریچهای به دو نوع اصلی تقسیم میشوند كه یكی از آنها مادرزادی و نوع دیگر اكتسابی است. اكتسابی به نوعی گفته میشود كه فرد بعد از تولد به بیماری مبتلا شده است. بهطور مثال، تب روماتیسمی میتواند دریچههای قلب را مبتلا كند. بسیاری از این افراد در فاصله ۱۰ تا ۲۰ سالگی به این بیماری مبتلا میشوند و بیماری در دوران جنینی ایجاد نمیشود.
یكی از علل دیگر نارسایی قلبی التهاب عضله قلب است. كاردیت یا التهاب قلب میتواند منشا ویروسی داشته باشد اما گاهیاوقات منشا آن نامشخص است. در ضمن، افرادی كه به برخی بیماریهای خودایمن مبتلا هستند یا به تازگی تحت شیمیدرمانی یا پرتودرمانی قرار گرفتهاند، ممكن است به علت التهاب قلب یا عوامل دیگر به درجاتی از نارسایی قلبی مبتلا شوند.
متاسفانه یكی از علل نارسایی قلبی كه كمتر به آن توجه میشود بیماریهای ریوی است. در این موارد بیماری ریوی به قدری پیشرفت میكند كه باعث افزایش فشار عروق ریوی میشود. این افزایش فشار باعث میشود خون نتواند از طرف راست قلب به سمت چپ برسد. پس قسمت چپ، خون كافی برای پمپ كردن به بافتهای مختلف بدن ندارد و همین مساله باعث بروز علائم نارسایی قلبی میشود. سیگاریهای قهار كه پس از سالها استعمال دخانیات به بیماریهایی نظیر برونشیت و آمفیزم دچار شدهاند، ممكن است به این نوع نارسایی قلبی مبتلا شوند.
فشارخون بالا هم یكی از علل نارسایی قلبی است. این وضعیت ابتدا از سوی قلب تحمل میشود. به عبارت دیگر، قلب سعی میكند با ضخیمتر كردن خود، قدرت كافی به دست بیاورد تا در برابر افزایش فشارخون ایستادگی كند اما متاسفانه این مقاومت تنها مدت مشخصی ادامه پیدا میكند و معمولا پس از گذشته چند سال، قلب به نارسایی میرسد. در این موارد، حفره قلب گشاد میشود.
علل اصلی نارسایی قلبی، همان مواردی هستند كه گفته شد اما علل بسیار متعدد دیگری نیز برای بروز نارسایی قلبی وجود دارند. حتی در بسیاری موارد، علت نارسایی قلبی ناشناخته باقی میماند.
● چه میشود كرد؟
درمان نارسایی قلبی هم مثل تقریبا تمام بیماریهای دیگر به بیماری زمینهای بستگی دارد. در مواردی كه نارسایی از اختلالات دریچههای قلب ناشی میشود، باید اختلال دریچهای را ترمیم كرد كه گاه به انجام جراحی نیاز دارد. خوشبختانه در حال حاضر بسیاری از این موارد را میتوان با تكنیكهای جدید، بدون انجام جراحی قلب باز و تنها ازطریق بالون ترمیم كرد.
درباره مواردی كه از تنگی و اختلالات عروق كرونر قلب ناشی میشوند، راه درمان برطرفكردن انسداد ازطریق آنژیوگرافی و كارگذاری استنت و انجام جراحی بایپس عروق كرونر قلب است. انتخاب نوع درمان به تعداد عروق مبتلا و محل ابتلای عروق و نیز نظر متخصص قلب و عروق شما بستگی دارد.
اگر نارسایی قلبی از فشارخون بالا ناشی شود، مهمترین توصیه، كنترل دقیق فشارخون است. اگر فشارخون شما كنترل باشد و در محدوده طبیعی قرار بگیرد، از بروز اثرات نامطلوب آن روی قلب جلوگیری میشود. رژیم غذایی مناسب، انجام مرتب ورزشهای مناسب و نیز مصرف منظم داروهای تجویز شده از سوی پزشك، اقدامات اصلی هستند. درباره افزایش فشارخون هم باید گفت مثل همه بیماریهای دیگر، پیشگیری از بروز نارسایی قلبی از درمان بهتر و راحتتر است.
در مواردی كه نارسایی قلبی از بیماریهای ریوی ناشی میشود، مرحله اصلی درمان، اصلاح و ترمیم اختلالات ریوی زمینهای است. ترك سیگار حتی در این مرحله برای بیمار مفید است. داروها بهطور منظم باید مصرف شوند. گاهی درمانهای كمكی مثل استفاده از اسپریهای خاص یا اكسیژن كمكی نیز مورد نیاز است.
برای التهابات از داروهای خاصی استفاده میشود اما گاهی التهاب هم خود به خود برطرف میشود. بسته به نوع التهاب، داروی مصرفی هم متفاوت خواهد بود.
دكتر علی غلامرضانژاد
منبع : روزنامه سلامت
همچنین مشاهده کنید
نمایندگی زیمنس ایران فروش PLC S71200/300/400/1500 | درایو …
دریافت خدمات پرستاری در منزل
pameranian.com
پیچ و مهره پارس سهند
خرید میز و صندلی اداری
خرید بلیط هواپیما
گیت کنترل تردد
ایران توماج صالحی پاکستان سریلانکا حجاب دولت کارگران رهبر انقلاب مجلس شورای اسلامی رئیسی سید ابراهیم رئیسی رئیس جمهور
کنکور هواشناسی سیل تهران سازمان سنجش زنان شهرداری تهران پلیس اصفهان فراجا قتل سازمان هواشناسی
قیمت خودرو قیمت دلار قیمت طلا خودرو دلار بانک مرکزی بازار خودرو ارز قیمت سکه ایران خودرو تورم سایپا
ترانه علیدوستی تلویزیون فیلم سینمای ایران گردشگری سحر دولتشاهی مهران مدیری کتاب بازیگر تئاتر سینما شعر
کنکور ۱۴۰۳ علوم انسانی
اسرائیل غزه فلسطین رژیم صهیونیستی آمریکا روسیه جنگ غزه اوکراین حماس طوفان الاقصی اتحادیه اروپا ترکیه
فوتبال پرسپولیس استقلال بارسلونا بازی ژاوی باشگاه استقلال باشگاه پرسپولیس تراکتور فوتسال تیم ملی فوتسال ایران والیبال
هوش مصنوعی همراه اول تسلا فیلترینگ فناوری تبلیغات ایلان ماسک اپل
استرس سلامت روان افسردگی داروخانه پیری هندوانه دوش گرفتن