چهارشنبه, ۵ اردیبهشت, ۱۴۰۳ / 24 April, 2024
مجله ویستا
پیامآور زندگی در دست متخصصان
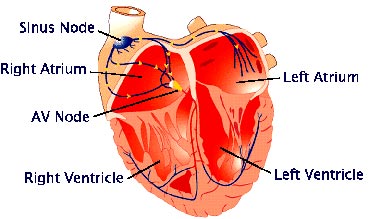
قلب توسط دستهای از سلولهای خاص میوکاردیال که گره سینوسی یا SA خوانده میشود، تحریک و منقبض میشود. این سلولها که در محل تقاطع دهلیز راست و حفره وریدی فوقانی واقع شدهاند، نقش ضربانساز طبیعی قلب را ایفاء میکنند و با اعمال تحریکهای الکتریکی همزمان در سراسر دهلیز موجب انقباض آن میشوند. با انتشار این تحریک الکتریکی در سطح عضله قلب، گره دهلیزی ـ بطنی (Atroventricular node) نیز که بر روی دیواره دهلیز راست واقع شده، تحریک میشود. بدین ترتیب، محرک الکتریکی بهطور متناوب در بطنها منتشر میشود و موجب انقباض آنها و پمپاژ خون میگردد. از آنجائی که این سیستم فیزیولوژیک بهدلیل عملکرد متناوب و حیاتی خود نیاز به نظم بسیار پیچیده و قابل توجهی دارد، تنها زمانی میتواند بازده مطلوب خود را داشته باشد که تمام فیبرهای ماهیچهای آن بهصورت همزمان منقبض شوند، به عبارت دیگر نکته کلیدی در حرکت طبیعی قلب، انقباض منظم و همزمان عضله آن است. در فیبریلاسیون بطنی، انقباضات طبیعی بطن از بین رفته و بهجای آن، انقباضهای سریع و نامنظم ظاهر میگردد که منجر به ناکارآمدی و معمولاً کاهش بازده پمپاژ قلب میشود. در چنین حالتی، اگر قلب سریعاً به ریتم طبیعی خود بازنگردد، مرگ شخص حتمی خواهد بود، چرا که تداخل بین فرمانهای الکتریکی، موجب اختلاق فاز در انقباض بخشهای مختلف قلب شده و سردرگمی و حتی فیبریلاسیون عضله قلب را در پی دارد. مطالعات و بررسیهای مختلف نشان داده که تنها راه نجات این افراد، دیفیبریلاسیون بطنی است. دیفیبریلاسیون با اعمال شوک الکتریکی به قلب که در آن سلولهای میوکاردیال قلبی دپلاریزه شده و انقباضات ناهماهنگ از بین میرود، صورت میپذیرد. با توجه به نقش بسیار حیاتی قلب در زنده ماندن بیمار، بدیهی است که هرچه زمان فیبریلاسیون بطنی و دیفیبریلاسیون آن کمتر باشد، امکان احیاء بیمار بیشتر است. البته با اعمال احیاء قلبی ـ تنفسی (CPR) در طول زمان انتظار جهت دیفیبریلاسیون میتوان VF را کنترل کرده و از شروع مرگ تدریجی قلب پیشگیری کرد، اما همواره باید به این مسئله توجه داشت که عملیات CRP در هیچ حالتی قادر نیست فیبریلاسیون بطنی را به حالت عادی قلب یا همان ریتم سینوسی بازگرداند.
دیفیبریلاتورهای خودکار خارجی
Automated External Defibrillator
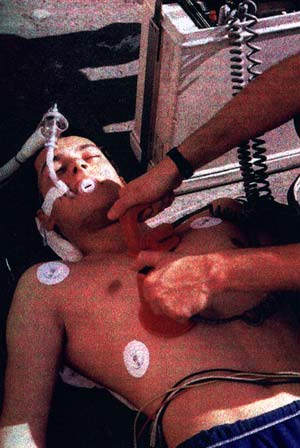
دیفیبریلاتورهای خارجی خودکار یا به اصطلاح AEDها، نوع خاصی از سیستمهای دیفیبریلاتور پرتابل هستند که با ارسال یک پالس جریان قوی به قلب بیماری که دچار فیبریلاسیون بطنی یا VF یا تشدید ضربان قلبی شده، در پی آن هستند که ریتم طبیعی ضربان قلب و انقباض را بازگردانند. این نوع خاص از دیفیبریلاتورها (AEDها)، از آن جهت خودکار خوانده میشود که میتواند نرخ ضربان قلب را پردازش کرده و در صورت لزوم، شوک الکتریکی اعمال نماید، بدین ترتیب الزامی ندارد که کاربران این سیستم با اصول تفسیر سیگنال ECG آشنائی داشته باشند. این ویژگی بسیار مهم موجب میگردد، طیف بسیار وسیعی از افراد همچون تکنسینهای اورژانس، آتشنشانان، بهیاران و پرستاران بتوانند از این دستگاه استفاده کنند. در عین حال، میتوان آن را بهعنوان یک دستگاه پزشکی قابل حمل در هتلها، درمانگاهها، مراکز ورزشی، ادارات، کارخانهها، وسایل نقلیه عمومی و نیز به هنگام بروز حوادث و بلایای طبیعی مورد استفاده قرار داد.
انواع AED
دیفیبریلاتورهای خودکار خارجی را میتوان به دو دسته عمده تمام خودکار و نیمه خودکار تقسیمبندی کرد. در نوع تمام خودکار، تنها نیاز به این است که کاربر، الکترودهای دستگاه را بر روی سینه بیمار قرار داده و سیستم را روشن کند. بدین ترتیب دستگاه سیگنالهای ECG را از طریق الکترودهای قابل دسترس دیفیبریلاتور دریافت نموده و تعیین مینماید که آیا نیازی به شوکهای متوالی هست یا خیر؟ در صورت تشخیص نیاز، سیستم بهصورت خودکار عملیات شارژ و دشارژ (اعمال شوک) را انجام میدهد. اما بسیاری از سیستمهای تجاری AED، نیمه خودکار هستند. این سیستمها، سیگنال ECG بیمار را تحلیل کرده و در زمان منقضی، کاربر را از نیاز به اعمال دیفیبریلاسیون مطلع میسازد تا وی عملیات دشارژ دفیبریلاتور را فعال سازد. این رده از دستگاههای AED به سه گروه اصلی تقسیمبندی میشوند: ۱. سیستمهائی که دارای نمایشگر ECG است ۲. سیستمهائی که نمایشگر ECG ندارد و ۳. دیفیبریلاتور مانیتورهائی که امکان AED در آن وجود دارد. دیفیبریلاتورهای نیمه خودکار میتوانند با استفاده از پیامهای نیمه خودکار میتوانند با استفاده از پیامهای تصویری، آلارمهای صوتی و نیز آموزشهای سمعی ـ بصری کاربر را از نحوه صحیح انجام عملیات آگاه سازند.اجزاء مختلف AED
دیفیبریلاتورهای خارجی معمولاً دارای بخشی جهت ضبط و ثبت نتایج همچون حافظه، کابلهائی با امکان استفاده مجدد که الکترودها را به سیستم متصل میکند. الکترودهای چسبنده که از طریق آن ضربان قلبی به سیستم منتقل شده و شوک الکتریکی به بدن بیمار انتقال مییابد و نیز یک نمایشگر مانند LCD هستند که پیامها (پیغامهای دستگاه یا سیگنالهای بیمار) را به کاربر اعلام میکند و شکل موج ECG را نمایش میدهد یا کاربر را در آغاز فرآیند اعمال شوک راهنمائی میکند.
شکل موج دیفیبریلاتور
شکل موج AED، نمودار خروجی ولتاژ این سیستم برحسب زمان است. امروزه، همه دیفیبریلاتورهای خارجی از دو شکل موج استفاده میکند که ۱. سیگنال سینوسی میرایی تک فاز یا The Monophasic Damped Sinusoid و ۲. سیگنال نمائی تک فاز بریده شده یا The Monophasic Truncated Exponential.دیفیبریلاتورهائی که دارای چنین شکل موجهائی هستند، معمولاً در هر بار اعمال جریان، حدود ۲۰۰ یا ۳۶۰ ژول انرژی تخلیه میکنند تا فیبریلاسیون بطنی را به ریتم منظم و طبیعی بازگردانند. البته این مقدار انرژی با بهرهگیری از خازنها و باتریهای خاصی که بسیار سبک وزن و کوچک هستند (این مسئله در مقایسه با ظرفیت خازنها و ولتاژ باتری که باید بسیار زیاد باشد، مشکلات فراوانی ایجاد میکند)، حاصل میشود.به تازگی از فنآوری منحصر به فردی که پیش از این در دیفیبریلاتورهای کاشتی (ICD) بهکار میرفت، در دیفیبریلاتورهای خودکار خارجی (AED) استفاده شده است. در این فنآوری، از یک شکل موج دو قطبی استفاده میشود. این شکل موجها نشان میدهند که ابتدا جریان در جهت مثبت و سپس در جهت منفی منتشر میشود تا با ایجاد فضای انتشار دو فازی، مصرف انرژی بهینه را همراه با دیفیبریلاسیون مؤثر تضمین نماید. دیفیبریلاتورهائی که از این فنآوری استفاده میکنند، کوچکتر و سبکتر بوده و نیاز کمتری به نگهداری و مصرف باتری دارند، مطالعات پژوهشگران نشان میدهد بیمارانی که از این فنآوری استفاده کردهاند، نسبت به بیمارانی که به امواج تک فازی با انرژی بالا متصل بودهاند، نرخ ضربان منظمتری بهدست آوردهاند، البته این امر ممکن ناشی از کاهش تعداد سلولهائی باشد که در جریان اعمال شوک آسیب میبینند.
فرآیند دیفیبریلاسیون
استفاده از AED تنها زمانی مجاز است که بیمار دچار حمله قلبی شده و آگاهی خود را از دست داده باشد، یا هیچ نوع سیگنال حیاتی از وی بر روی مانیتور مشاهده نشود یا تنفس منظم نداشته باشد.کاربران باید پیش از اعمال شوک، از بروز حمله قلبی در بیمار اطمینان حاصل نمایند. تفسیر نادرست سیگنالهائی که مربوط به سکته قلبی بیمار نیست، موجب بروز خطا و اشتباه نشود. هنگامی که محرز شد بیمار دچار سکته قلبی شده است، AED را روشن میکنند. بدین ترتیب، معمولاً یک ضبط صوت بهطور خودکار فعال میشود تا توضیحات کاربر و سایر صحبتهائی را که در صحنه اورژانس یا اتاق احیاء متناسب با ECG بیمار صورت میگیرد، ثبت نماید. کاربر در ابتدا باید یک الکترود چسبنده بر روی سینه بیمار، نزدیک به مرز فوقانی قلب بیمار و دیگری را در زیر apex قلب بیمار جایگذاری نماید. این الکترودها باید به نحوی چسبانده شوند که بهترین تماس ممکن را برقرار نمایند، چرا که برخلاف پدها، این امکان در الکترودها فراهم نشده که کاربر با اعمال فشار، امپدانس سینهای و نیز اختلاف مقاومت بین پوست و الکترودها را کاهش دهد. یکی از شرکتهای سازنده دیفیبریلاتور، به تازگی نوع جدیدی از این سیستم را طراحی و تولید کرده است که در طول یکصدم ثانیه، پس از اعمال شوک، امپدانس سینه بیمار را اندازهگیری میکند. سپس نتایج بهدست آمده از این طریق، بر روی میزان جریان در شوک بعدی اعمال میشود. در نتیجه جریانی متناسب با امپدانس بدن این بیمار، به وی منتقل میگردد. پس از آنکه الکترودها به درستی به بیمار متصل شد، عملیات احیاء ادامه مییابد و کاربرد، بخش تحلیل سیگنال را فعال مینماید تا زمان صحیح فیبریلاسیون مشخص گردد. در این بازه زمانی باید هرگونه تماس فیزیکی با بیمار متوقف شود تا تحلیل سیگنال ECG به درستی انجام پذیرد. بسته به نوع AED، فرآیند تحلیل ۵ تا ۱۵ ثانیه طول میکشد.همانگونه که پیشتر هم ذکر شد، در نوع تمام خودکار AEDها، اگر مشخص شود که بیمار نیاز به اعمال شوک دارد، جریان الکتریکی اولیه در الکترودها منتشر میشود. در این زمان، دستگاه ضمن نمایش شارژ شدن خازنها، اعمال شوک به بیمار را اعلام میکند. دیفیبریلاتورهای نیمه خودکار، از طریق LCDها یا آلارمهای تصویری کاربر را راهنمائی میکنند تا در زمان مقتضی، شوک الکتریکی را وارد نمایند. در حین اعمال شوک بسیار ضروری است که کاربر پرسنل حاضر در اروژانس را از انجام این عمل آگاه سازد. پس از انجام شوک نخست، مجدداً فرآیند تحلیل سیگنال ECG اجراء میشود (بهصورت دستی یا خودکار) تا نتیجه اعمال شوک و پایان فیبریلاسیون مشخص شود. اگر قلب به حالت ضربان طبیعی خود بازنگشته باشد، دستگاه شروع به اعلام خطر کرده و آماده اعمال شوک بعدی میشود. این روند تا سه مرحله (که هر مرحله از سطح انرژی پائینتری نسبت به مرحله پیشین برخوردار است)، ادامه مییابد، البته در صورتی که از AEDهای تک فازی استفاده شود. عملیات احیاء باید تا یک دقیقه پس از اعمال شوک سوم (اگر شوک سوم نیز نتیجه نداده بود) اجراء شود. اگر بیمار همچنان بدون عکسالعمل و تنفس باشد، این عملیات قطع میگردد.تحلیل ریتم قلبی
AED از الگوریتمهای خاصی برای تحلیل نرخ ضربان قلبی بیمار استفاده میکند. در این الگوریتمها، برخی از پارامترها و ویژگیهای سیگنال ECG از قبیل دامنه، فرکانس و شکل موج مورد ارزیابی و تحلیل قرار میگیرد. هر نوع تحلیل، عموماً با تقسیم سیگنال ECG به بخشهای کوچک چند ثانیهای آغاز میشود. در بسیاری از AEDها، باید از تحلیل حداقل دو بخش از سه جزء متوالی به این نتیجه رسید که لزوماً شوک الکتریکی اعمال شود. اغلب این سیستمها نیز از فیلترهائی استفاده میکنند تا آرتیفکتهای ناشی از تداخلات کابلی را بر روی سیگنالهای ECG (بهمنظور پیشگیری از بروز خطا در تفسیر) حذف کنند. در برخی از دیفیبریلاتورهای خارجی جدید، امکان تشخیص تماس نامطلوب بین الکترود با پوست بیمار و تشخیص الکترود خراب فراهم شده است، همچنین برخی از آنها قادرند حرکتهای ناخواسته یا نامطلوب بیمار را تشخیص دهند.
دقت
الگوریتم شناسائی ریتمهای امواج قلبی در دیفیبریلاتورهای خارجی (AED) معمولاً تحت عناوین حساسیت و صحت بررسی میگردد. حساسیت، توانائی AED در تشخیص سیگنالهائی را که باید تغییر کنند (مانند VF)، بیان مینماید. این پارامتر بهصورت نسبت تشخیصهای درست به کل ریتمها یا ضربانهائی که باید به آنها شوک اعمال کرد، نمایش داده میشود. منظور از صحت، توانائی سیستم در تشخیص سیگنالهائی است که نباید شوک بر آنها اعمال کرد. این پارامتر بهصورت درصد سیگنالهائی که سیستم به درستی تشخیص میدهد به آنها شوک اعمال نکند، به کل سیستمهائی که نباید به آنها شوک وارد شود، محاسبه میگردد.
در حالت مطلوب، دفیبریلاتورهای خارجی باید دارای ۱۰۰ درصد حساسیت و ۱۰۰ درصد باشند، ولی در عمل چنین نیست، چرا که معمولاً مصالحهای بین این دو پارامتر برقرار است.
حفظ و نگهداری باتری
AEDها عموماً از باتریهای Sealed-lead acid) SLA) استفاده میکنند، ولی برخی از سازندگان باتریها نیز از نوع نیکل ـ کادمیوم (Ni-Cd) بهره میگیرند. معمولاً باتریهای SLA بهطور پیوسته (در دمای اتاق) قابل شارژ نیستند، مگر اینکه بهطور کامل تخلیه شده باشند که این فرآیند ۴ تا ۲۴ ساعت طول میکشد. انواع بسیار محدودی از سیستمهای دیفیبریلاتور خارجی از باتریهای لیتیوم که نیازی به شارژ مجدد ندارد، استفاده میکنند (این امر موجب سهولت در کاربری AED میشوند). اکثر قریب به اتفاق سازندگان سیستمهای AED، معتقدند که باتریها باید پس از هر بار استفاده، شارژ مجدد شوند و در عین حال، تا دو سال تعویض گردند. اگرچه عمر یک باتری تا حد بسیار زیادی به نحوه نگهداری از استفاده آن دارد، اما تعویض منظم آن تضمین میکند که سیستم در مواقع اضطراری جوابگوی همه نیازها باشد.
مهندس پیمان پویانژاد
منبع : ماهنامه مهندسی پزشکی و علوم آزمایشگاهی
همچنین مشاهده کنید
نمایندگی زیمنس ایران فروش PLC S71200/300/400/1500 | درایو …
دریافت خدمات پرستاری در منزل
pameranian.com
پیچ و مهره پارس سهند
خرید میز و صندلی اداری
خرید بلیط هواپیما
گیت کنترل تردد
ایران پاکستان دولت مجلس شورای اسلامی رئیسی حجاب سید ابراهیم رئیسی ایران و پاکستان رئیس جمهور مجلس دولت سیزدهم رهبر انقلاب
سیل سلامت طرح ترافیک تهران هواشناسی پلیس شهرداری تهران وزارت بهداشت فضای مجازی قتل سازمان هواشناسی آتش سوزی
قیمت خودرو خودرو قیمت دلار بانک مرکزی قیمت طلا بازار خودرو ایران خودرو دلار سایپا بورس تورم ارز
کتاب تلویزیون سینمای ایران سریال رادیو فیلم تئاتر سینما فیلم سینمایی
کنکور ۱۴۰۳ دانش بنیان بنیاد ملی نخبگان
اسرائیل رژیم صهیونیستی آمریکا غزه فلسطین روسیه جنگ غزه چین اتحادیه اروپا ترکیه عملیات وعده صادق اوکراین
فوتبال استقلال پرسپولیس تراکتور باشگاه استقلال باشگاه پرسپولیس بازی رئال مادرید فوتسال بارسلونا سپاهان لیگ برتر
هوش مصنوعی ایلان ماسک همراه اول استخدام تبلیغات فناوری اپل گوگل تلگرام ناسا
سلامت روان کاهش وزن یبوست پیری صبحانه دوش گرفتن