پنجشنبه, ۶ اردیبهشت, ۱۴۰۳ / 25 April, 2024
مجله ویستا
بررسی دوزیمتریهای پرتودرمانی
بافتهای سرطانی چه مقدار اشعه دریافت کردهاند؟
سرطان رشد بیرویه، خارج از کنترل و غیرطبیعی تعدادی از سلولهاست که میتواند در هر قسمتی از بدن انسان رخ دهد. جهت درمان سرطان چهار روش جراحی، رادیوتراپی، شیمیدرمانی و هورموندرمانی وجود دارد که بسته به نظر پزشک، یک یا ترکیبی از این روشها مورد استفاده قرار میگیرد. نیمی از بیماران بهوسیله جراحی، بیش از ۴۰% تحت رادیوتراپی و ۱۰% بهوسیله شیمیدرمانی و سایر روشها مورد درمان قرار میگیرند. با پیشرفت رادیوتراپی همدیس بر تعداد بیماران رادیوتراپی افزوده شده و به تدریج پرتودرمانی همپای جراحی در درمان سرطان اهمیت پیدا خواهد کرد.رادیوتراپی یا پرتودرمانی عبارت است از بهکار بردن پرتوهای یونساز جهت از بین بردن سلولهای سرطانی و جلوگیری از رشد و تقسیم آنها در ناحیهای که پزشک متخصص تجویز میکند. به هنگام عبور اشعه از ماده یا سلول، مقدار معینی از انرژی به ماده یا سلول منتقل میشود و این باعث یونش اتمهای تشکیلدهنده سلول و از بین رفتن آنها میشود. میزان انرژی انتقالیافته نقش بسیار حساسی در انهدام سلولها دارد و چون سلولها از نظر ساختاری یکسان نیستند، از حساسیت متفاوتی در مقابل پرتوهای یونساز برخوردارند.هدف اصلی در رادیوتراپی رساندن بیشترین دوز به سلولهای تومور و کمترین دوز به بافت طبیعی است. از آنجا که ارتباط تنگاتنگی بین احتمال کنترل موضعی تومور (Local Tumor Control) و آسیب بافت طبیعی با دوز جذبی وجود دارد، بنابراین کنترل صحت دوز رسیده به حجم هدف یک بخش حیاتی از برنامه کنترل کیفی یک دپارتمان رادیوتراپی است.دوز تابشی باید بهگونهای انتخاب شود که حداکثر تأثیر بر تومور و در عین حال حداقل صدمه را به بافت طبیعی داشته باشد. خطای موجود در اجراء این هدف منجر به خطای ژئومتریک و دوزیمتری خواهد شد. خطای دوزیمتری به مفهوم عدم تطابق دوز تجویزشده با دوز واقعی است. این عدم تطابق منجر به اجراء غیرصحیح پرتودرمانی و بهدنبال آن نتایج نامطلوب در درمان خواهد شد.بنا به گزارش ICRU-۲۴ حداکثر خطای مجاز در دوز داده شده به حجم اهداف در انتهای درمان بیمار ۵%± توصیه شده است. بنابراین اجراء صحیح و بدون خطای پرتودرمانی از اهمیت به سزائی برخوردار است، در غیر این صورت با وجود طی مراحل متعدد و صرف هزینههای بسیار در نهایت به نتیجه مطلوب در درمان نمیرسیم.تا اجراء نهائی درمان مراحل مختلفی باید طی شود که احتمال خطا در هر یک از مراحل وجود دارد. میتوان در پایان مراحل درمان با کنترل نهائی میزان دوز داده شده به حجم هدف، صحت درمان یا میزان خطای درمان را مشخص کرد.
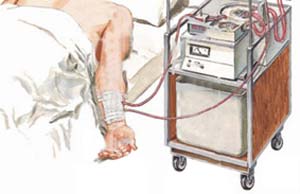
در جهت اجراء این هدف تحقیقات زیادی انجام گرفته است تا دوز واقعی رسیده به بیمار اندازهگیری شود و بهدنبال آن با دوز تجویز شده مقایسه شود. یکی از این روشها in vivo dosimetry است. در این روش با اندازهگیری دوز واقعی منتقل شده به بیمار در انتهای مراحل درمانی (و در حین درمان) صحت درمان اجراء شده بررسی و در صورت مشاهده خطا میتوان در جهت اصلاح آن اقدام کرد.همچنین میتوان in vivo dosimetry را بهعنوان بخشی از برنامه کنترل کیفی بخش رادیوتراپی و در جهت ارتقاء کیفی درمان قرار داد.
از سوی دیگر، در بخش رادیوتراپی گاهی لازم است علاوه بر داشتن طرح درمان و محاسبه دوز رسیده به نقاط موردنظر در میدان درمان، بهطور تجربی میزان دوز رسیده به نقطه موردنظر را اندازهگیری کرد و براساس آن تصمیمات بعدی را اتخاذ نمود. این نقاط ممکن است خارج حجم درمان باشند، مثل ارگانهای بحرانی مانند چشم یا رکتوم یا ممکن است اندازهگیری جهت کنترل صحت درمان اجراء شده باشد. همچنین میتواند جهت تعیین رابطهای بین دوز نقاط مختلف برای بهدست آوردن دوز نقطه خاص باشد.
در صورتی که هدف ما کنترل فرآیند درمان باشد، باید نقاط خاص و ثابتی را بدین منظور در نظر بگیریم تا میزان دوز این نقاط را با دوز محاسبه شده آنها مقایسه کنیم. در بعضی از روشهای in vivo dosimetry جهت کنترل کیفی، فقط نقطه ورودی (entrance point) و گاه به همراه نقطه خروجی (exit point) جهت دوزی متری در نظر گرفته میشود. گاهی علاوه بر این دو نقطه، نقطه میانی (midline point) را نیز در اندازهگیریها منظور میکنند.
پس با اندازهگیری دوز به روش in vivo میتوان دوز رسیده به نقاط خاص را اندازهگیری و تصمیمات متناسب با آن را اتخاذ کرد. اهدافی که از این اندازهگیری میتواند مطرح باشد شامل:
۱. پیدا کردن خطا در بیمار،
۲. بررسی کیفیت یک تکنیک درمانی خاص،
۳. بررسی صحت کلی کار یک دپارتمان یا یک دستگاه درمانی،
۴.اندازهگیری دوز در نقطهای که محاسبه آن احتمالاً غلط است،
۵. اندازهگیری دوز نقاط بحرانی مانند چشم،
۶. اندازهگیری Total body inradiation،
۷. اندازهگیری دوز پوست،
۸. تنظیم اندازه میدان Field match
۹. Dynamic therapy،
۱۰. اندازهگیری دوز رکتال در براکیتراپی،
۱۱. اندازهگیری دوز در کاشت ایریدیم.
مرحله بعدی در in vivo dosimetry انتخاب دوزی متر مناسب است. دوزیمترهای متداول جهت این امر عبارت است از: دوزیمترهای نیمه هادی (Diode) و ترمولومینسانس (TLD) که هر کدام دارای مزایا و معایبی هستند.از مزایای دیود میتوان ابعاد کوچک، رزولوشن فضائی خوب و حساسیت بالا، پاسخ بدون درنگ (on line)، عدم وجود ولتاژ bias، استحکام مکانیکی بالا، تجهیزات الکتریکی اندازهگیری ساده، استقلال از فشار هوا و توانائی اندازهگیری دامنه وسیعی از دوز را نام برد. از معایب آن نیز میتوان وابستگی دیود به آهنگ تابش (dose rate)، دوز مجموع (accumulated dose)، تغییرات دما و زاویه تابش را برشمرد.همچنین از مزایای TLD میتوان ابعاد کوچک، عدد اتمی نزدیک بافت، رزولوشن فضائی خوب، عدم اتصال به کابل در حین اندازهگیری، وابسته نبودن به آهنگ تابش (dose rate) در دوزهای معمول، توانائی اندازهگیری دامنه وسیعی از دوز و پرتوهای مختلف و محل آسان آن را نام برد. همچنین از معایب TLD مراحل زیاد کالیبراسیون و اندازهگیری فاکتورهای تصحیح، تأخیر در جواب، آمادهسازی TLD برای قرائت و اجراء مراحلی برای استفاده دوبار از TLD را میتوان نام برد.
همچنین باید ذکر کرد که در بعضی از مراکز تحقیقاتی از electronic portal imaging device) EPID) بهعنوان دوزیمتر جهت in vivo dosimetry استفاده میشود که عمومیت آن کمتر از دیودو TLD است. در این روش بهوسیله یک فیلم پرتوهای خروجی از بیمار ثبت میشود و با استفاده از این اطلاعات دوز خروجی یا میانی بیمار پیشبینی و محاسبه میشود.تاریخچه in vivo dosimetry به سال ۱۹۳۲ میلادی میزسد که Sivert دوزیمتری متداول بیماران را بهوسیله چمبر یونیزان انجام میداد. در ادامه سال ۱۹۸۵، Rizzotti و همکارانش با استفاده از in vivo dosimetry توانستند دوز نقاط ورودی و خروجی را اندازهگیری کنند و با کمک آن دوز نقطه میانی را در فانتوم بهدست آورند.
در سال ۱۹۹۰ از این تکنیک برای کنترل کیفی درمانهای اجراء شده در ناحیه سر و گردن استفاده شد. همچنین در سال ۱۹۹۱، Leunens و همکارانش به کمک این تکنیک خطاهای مربوط به یک سیستم شتابدهنده خطی و یک سیستم قدیمی کبالت را مورد مقایسه قرار دادند. در سال ۱۹۹۲ از این روش برای بررسی صحت الگوریتم محاسباتی دوز در ناحیه لگن کمک گرفته شد.همچنین در سال ۲۰۰۰، Fiorino و همکارانش این روش را برای کنترل کیفی در جهت بالا بردن کیفیت درمان و کاهش خطا پیشنهاد کردند.
سرطان رشد بیرویه، خارج از کنترل و غیرطبیعی تعدادی از سلولهاست که میتواند در هر قسمتی از بدن انسان رخ دهد. جهت درمان سرطان چهار روش جراحی، رادیوتراپی، شیمیدرمانی و هورموندرمانی وجود دارد که بسته به نظر پزشک، یک یا ترکیبی از این روشها مورد استفاده قرار میگیرد. نیمی از بیماران بهوسیله جراحی، بیش از ۴۰% تحت رادیوتراپی و ۱۰% بهوسیله شیمیدرمانی و سایر روشها مورد درمان قرار میگیرند. با پیشرفت رادیوتراپی همدیس بر تعداد بیماران رادیوتراپی افزوده شده و به تدریج پرتودرمانی همپای جراحی در درمان سرطان اهمیت پیدا خواهد کرد.رادیوتراپی یا پرتودرمانی عبارت است از بهکار بردن پرتوهای یونساز جهت از بین بردن سلولهای سرطانی و جلوگیری از رشد و تقسیم آنها در ناحیهای که پزشک متخصص تجویز میکند. به هنگام عبور اشعه از ماده یا سلول، مقدار معینی از انرژی به ماده یا سلول منتقل میشود و این باعث یونش اتمهای تشکیلدهنده سلول و از بین رفتن آنها میشود. میزان انرژی انتقالیافته نقش بسیار حساسی در انهدام سلولها دارد و چون سلولها از نظر ساختاری یکسان نیستند، از حساسیت متفاوتی در مقابل پرتوهای یونساز برخوردارند.هدف اصلی در رادیوتراپی رساندن بیشترین دوز به سلولهای تومور و کمترین دوز به بافت طبیعی است. از آنجا که ارتباط تنگاتنگی بین احتمال کنترل موضعی تومور (Local Tumor Control) و آسیب بافت طبیعی با دوز جذبی وجود دارد، بنابراین کنترل صحت دوز رسیده به حجم هدف یک بخش حیاتی از برنامه کنترل کیفی یک دپارتمان رادیوتراپی است.دوز تابشی باید بهگونهای انتخاب شود که حداکثر تأثیر بر تومور و در عین حال حداقل صدمه را به بافت طبیعی داشته باشد. خطای موجود در اجراء این هدف منجر به خطای ژئومتریک و دوزیمتری خواهد شد. خطای دوزیمتری به مفهوم عدم تطابق دوز تجویزشده با دوز واقعی است. این عدم تطابق منجر به اجراء غیرصحیح پرتودرمانی و بهدنبال آن نتایج نامطلوب در درمان خواهد شد.بنا به گزارش ICRU-۲۴ حداکثر خطای مجاز در دوز داده شده به حجم اهداف در انتهای درمان بیمار ۵%± توصیه شده است. بنابراین اجراء صحیح و بدون خطای پرتودرمانی از اهمیت به سزائی برخوردار است، در غیر این صورت با وجود طی مراحل متعدد و صرف هزینههای بسیار در نهایت به نتیجه مطلوب در درمان نمیرسیم.تا اجراء نهائی درمان مراحل مختلفی باید طی شود که احتمال خطا در هر یک از مراحل وجود دارد. میتوان در پایان مراحل درمان با کنترل نهائی میزان دوز داده شده به حجم هدف، صحت درمان یا میزان خطای درمان را مشخص کرد.
در جهت اجراء این هدف تحقیقات زیادی انجام گرفته است تا دوز واقعی رسیده به بیمار اندازهگیری شود و بهدنبال آن با دوز تجویز شده مقایسه شود. یکی از این روشها in vivo dosimetry است. در این روش با اندازهگیری دوز واقعی منتقل شده به بیمار در انتهای مراحل درمانی (و در حین درمان) صحت درمان اجراء شده بررسی و در صورت مشاهده خطا میتوان در جهت اصلاح آن اقدام کرد.همچنین میتوان in vivo dosimetry را بهعنوان بخشی از برنامه کنترل کیفی بخش رادیوتراپی و در جهت ارتقاء کیفی درمان قرار داد.
از سوی دیگر، در بخش رادیوتراپی گاهی لازم است علاوه بر داشتن طرح درمان و محاسبه دوز رسیده به نقاط موردنظر در میدان درمان، بهطور تجربی میزان دوز رسیده به نقطه موردنظر را اندازهگیری کرد و براساس آن تصمیمات بعدی را اتخاذ نمود. این نقاط ممکن است خارج حجم درمان باشند، مثل ارگانهای بحرانی مانند چشم یا رکتوم یا ممکن است اندازهگیری جهت کنترل صحت درمان اجراء شده باشد. همچنین میتواند جهت تعیین رابطهای بین دوز نقاط مختلف برای بهدست آوردن دوز نقطه خاص باشد.
در صورتی که هدف ما کنترل فرآیند درمان باشد، باید نقاط خاص و ثابتی را بدین منظور در نظر بگیریم تا میزان دوز این نقاط را با دوز محاسبه شده آنها مقایسه کنیم. در بعضی از روشهای in vivo dosimetry جهت کنترل کیفی، فقط نقطه ورودی (entrance point) و گاه به همراه نقطه خروجی (exit point) جهت دوزی متری در نظر گرفته میشود. گاهی علاوه بر این دو نقطه، نقطه میانی (midline point) را نیز در اندازهگیریها منظور میکنند.
پس با اندازهگیری دوز به روش in vivo میتوان دوز رسیده به نقاط خاص را اندازهگیری و تصمیمات متناسب با آن را اتخاذ کرد. اهدافی که از این اندازهگیری میتواند مطرح باشد شامل:
۱. پیدا کردن خطا در بیمار،
۲. بررسی کیفیت یک تکنیک درمانی خاص،
۳. بررسی صحت کلی کار یک دپارتمان یا یک دستگاه درمانی،
۴.اندازهگیری دوز در نقطهای که محاسبه آن احتمالاً غلط است،
۵. اندازهگیری دوز نقاط بحرانی مانند چشم،
۶. اندازهگیری Total body inradiation،
۷. اندازهگیری دوز پوست،
۸. تنظیم اندازه میدان Field match
۹. Dynamic therapy،
۱۰. اندازهگیری دوز رکتال در براکیتراپی،
۱۱. اندازهگیری دوز در کاشت ایریدیم.
مرحله بعدی در in vivo dosimetry انتخاب دوزی متر مناسب است. دوزیمترهای متداول جهت این امر عبارت است از: دوزیمترهای نیمه هادی (Diode) و ترمولومینسانس (TLD) که هر کدام دارای مزایا و معایبی هستند.از مزایای دیود میتوان ابعاد کوچک، رزولوشن فضائی خوب و حساسیت بالا، پاسخ بدون درنگ (on line)، عدم وجود ولتاژ bias، استحکام مکانیکی بالا، تجهیزات الکتریکی اندازهگیری ساده، استقلال از فشار هوا و توانائی اندازهگیری دامنه وسیعی از دوز را نام برد. از معایب آن نیز میتوان وابستگی دیود به آهنگ تابش (dose rate)، دوز مجموع (accumulated dose)، تغییرات دما و زاویه تابش را برشمرد.همچنین از مزایای TLD میتوان ابعاد کوچک، عدد اتمی نزدیک بافت، رزولوشن فضائی خوب، عدم اتصال به کابل در حین اندازهگیری، وابسته نبودن به آهنگ تابش (dose rate) در دوزهای معمول، توانائی اندازهگیری دامنه وسیعی از دوز و پرتوهای مختلف و محل آسان آن را نام برد. همچنین از معایب TLD مراحل زیاد کالیبراسیون و اندازهگیری فاکتورهای تصحیح، تأخیر در جواب، آمادهسازی TLD برای قرائت و اجراء مراحلی برای استفاده دوبار از TLD را میتوان نام برد.
همچنین باید ذکر کرد که در بعضی از مراکز تحقیقاتی از electronic portal imaging device) EPID) بهعنوان دوزیمتر جهت in vivo dosimetry استفاده میشود که عمومیت آن کمتر از دیودو TLD است. در این روش بهوسیله یک فیلم پرتوهای خروجی از بیمار ثبت میشود و با استفاده از این اطلاعات دوز خروجی یا میانی بیمار پیشبینی و محاسبه میشود.تاریخچه in vivo dosimetry به سال ۱۹۳۲ میلادی میزسد که Sivert دوزیمتری متداول بیماران را بهوسیله چمبر یونیزان انجام میداد. در ادامه سال ۱۹۸۵، Rizzotti و همکارانش با استفاده از in vivo dosimetry توانستند دوز نقاط ورودی و خروجی را اندازهگیری کنند و با کمک آن دوز نقطه میانی را در فانتوم بهدست آورند.
در سال ۱۹۹۰ از این تکنیک برای کنترل کیفی درمانهای اجراء شده در ناحیه سر و گردن استفاده شد. همچنین در سال ۱۹۹۱، Leunens و همکارانش به کمک این تکنیک خطاهای مربوط به یک سیستم شتابدهنده خطی و یک سیستم قدیمی کبالت را مورد مقایسه قرار دادند. در سال ۱۹۹۲ از این روش برای بررسی صحت الگوریتم محاسباتی دوز در ناحیه لگن کمک گرفته شد.همچنین در سال ۲۰۰۰، Fiorino و همکارانش این روش را برای کنترل کیفی در جهت بالا بردن کیفیت درمان و کاهش خطا پیشنهاد کردند.
منبع : ماهنامه مهندسی پزشکی و علوم آزمایشگاهی
همچنین مشاهده کنید
نمایندگی زیمنس ایران فروش PLC S71200/300/400/1500 | درایو …
دریافت خدمات پرستاری در منزل
pameranian.com
پیچ و مهره پارس سهند
خرید میز و صندلی اداری
خرید بلیط هواپیما
گیت کنترل تردد
ایران توماج صالحی پاکستان سریلانکا حجاب مجلس شورای اسلامی کارگران رهبر انقلاب دولت رئیسی سید ابراهیم رئیسی رئیس جمهور
کنکور هواشناسی سازمان سنجش سیل تهران زنان شهرداری تهران پلیس سلامت قتل فراجا سازمان هواشناسی
قیمت خودرو قیمت دلار قیمت طلا خودرو دلار بانک مرکزی بازار خودرو ارز قیمت سکه ایران خودرو سایپا تورم
تلویزیون ترانه علیدوستی فیلم سینمای ایران مهران مدیری سحر دولتشاهی کتاب سینما شعر تئاتر صدا و سیما رادیو
کنکور ۱۴۰۳
اسرائیل غزه فلسطین رژیم صهیونیستی آمریکا روسیه جنگ غزه اوکراین طوفان الاقصی اتحادیه اروپا حماس ترکیه
فوتبال پرسپولیس استقلال بازی بارسلونا لیگ برتر انگلیس باشگاه استقلال باشگاه پرسپولیس تراکتور فوتسال تیم ملی فوتسال ایران رئال مادرید
هوش مصنوعی همراه اول تیک تاک ناسا مریخ فیلترینگ فناوری اپل تبلیغات ایلان ماسک سامسونگ
سلامت روان استرس افسردگی داروخانه پیری دوش گرفتن